Диагностика
Для определения наличия патологического процесса необходим сбор анамнеза, выслушивание жалоб пациента и проведение клинических исследований. С помощью микроскопических методов офтальмолог подтверждает диагноз, определяет его форму.
Производится бесконтактный осмотр органа с использованием щелевой лампы путем биомикроскопии. Это позволяет увеличить передний слой роговицы и осмотреть, определить наличие, степень и форму дефекта.
Возможно взятие анализов на холестерин, определение интенсивности обменных процессов, обследование ближайших родственников пациента.
Последствия перелома таза
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Внутри таза сконцентрированы крупные нервные и кровеносные сосуды, и заканчиваются корешки спинного мозга. Спереди на нем находятся нервные узлы и сплетения, также в области таза имеется пять наиболее крупных сочленений, два из которых относятся к мощным суставам тела.
Перелом костей таза всегда приводит к повреждению нервов, а зачастую и находящихся там органов, что является причиной болевого синдрома, который не проходит в течение длительного времени. Он, в свою очередь, становится причиной нарушения походки и даже сексуальной дисфункции.
К тому же поврежденные мышцы, которыми окружен таз, только усугубляют нарушение походки. На их восстановление может уйти почти год, при этом хромота может отмечаться в продолжение нескольких месяцев. В особо тяжелых случаях перелом костей таза может закончиться укорачиванием конечности, в некоторых случаях возможно медленное срастание костной ткани, ведущее к частичной или полной потере подвижности.
Статистика свидетельствует, что летальные случаи у пострадавших в результате перелома таза в большинстве своем связаны с большой кровопотерей. Обильное кровотечение, в свою очередь, объясняется строением таза, который окружен значительным количеством мышц, не позволяющих кровеносным сосудам резко уменьшаться в просвете для того, чтобы остановить кровотечение. Кроме того кровоостанавливающие тромбы не задерживаются в поврежденных сосудах из-за присасывающего свойства жировой клетчатки внутри таза. В связи с этим при переломе даже одной кости переднего таза кровопотеря может достичь почти литра (700—800 мл).
Кровопотеря в более тяжелых случаях (перелом переднего и заднего отделов таза, сопровождающийся разрывом сочленений) составляет от 2,5 до 3 литров. Причиной столь длительного «фибринолизного» кровотечения является нарушение, связанное со свертываемостью крови.
Помимо этого травматическая компрессия может вызывать нарушение чувствительности (парастезию), развитие инфекционных воспалений (остеомиелит) и деформацию суставов (остеоартрит).
В числе осложнений называют также повреждения внутренних органов (мочеполовая система, кишечник, иногда почки), неправильное срастание костей, атрофию или гипертрофию мышц и образование наростов на костях.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Хирургическое лечение дистрофии сетчатки
Помощь хирургов показана в тяжелых случаях дистрофии, когда имеется серьезная угроза зрению. Существует несколько действенных методов лечения дистрофических процессов хирургическим путем, но лазерная коагуляция признана самым быстрым и эффективным.
Способы оперативного лечения дистрофии сетчатки:
- Лазерная коагуляция. Метод не требует вскрытия глаза, все манипуляции осуществляются бесконтактным путем. Исключается риск инфицирования и послеоперационных осложнений. Лазерная хирургия показана даже детям и девушкам в положении.
- Реваскуляризация и вазореконструкция. Лечение подразумевает восстановление сосудов различными микрохирургическими методами и улучшение кровоснабжения сетчатки путем пересечения артерий.
- Витрэктомия. При боковой дистрофии могут приберегать к удалению стекловидного тела и замене его на специальный материал, чтобы предотвратить или вылечить отслоение сетчатки. Замена не влияет на функционирование глазного яблока, поскольку используются биологически совместимые материалы.
Виды и классификация атрофии головного мозга
По степени опасности разделяют два вида атрофических изменений мозга:
- Физиологическая;
- Патологическая.
Первый вид является естественным. На протяжении развития человека сопровождает вначале гибель пупочных артерий, артериального протока (новорожденных). После полового созревания утрачиваются ткани вилочковой железы.
В пожилом возрасте возникают дегенеративные изменения половой сферы. У людей преклонного возраста появляется кортикальная деструкция, инволюция лобной части. Состояния является физиологическими.
Виды патологической атрофии:
- Дисфункциональная – развивается при снижении функциональной активности мозга;
- Компрессионная – провоцируется повышенным давлением на мозговые ткани (гидроцефалия, гематома, обильное скопление крови);
- Ишемическая (дисциркуляторная) возникает по причине сужения просвета артерий атеросклерозом, сгустками крови, повышенной неврогенной активностью. Генерализованная церебральная гипоксия сопровождается не только умственным слабоумием, склеротическими внутримозговыми изменениями;
- Нейротическая (неврогенная) формируется из-за снижения поступления нервных импульсов к внутреннему органу. Состояние формируется из-за постепенных кровоизлияний, присутствия внутримозговых опухолей, атрофии зрительного или тройничного нерва. Возникает при хронической интоксикации, воздействии физических факторов, лучевой терапии, длительном лечении нестероидными противовоспалительными препаратами;
- Дисгормональная – возникает на фоне эндокринного дисбаланса со стороны яичников, семенников, щитовидной железы, молочных желез.
Морфологические виды атрофии мозга:
- Гладкая – поверхность мозга сглаживается;
- Бугристая – неравномерное распределение участков некроза формирует особую структуру;
- Смешанная.
Классификация по распространенности повреждения:
- Очаговая – прослеживаются лишь отдельные участки атрофического повреждения мозговой коры;
- Диффузная – распространяется по всей поверхности паренхимы;
- Частичная – некроз ограниченной части мозга;
- Полная – атрофические изменения белого и серого вещества, дегенерация тройничного и зрительного нерва.
Характер морфологических изменений мозга выявляет магнитно-резонансное сканирование. Проводить сканирование следует после появления первых клинических симптомов.
Результаты цитологии при различных предраковых состояниях
| Предраковая патология | Характеристика | Цитологическая картина |
| Дисплазия | Патологическое состояние шейки матки, вызванное инфицированием папилломавирусом. Возбудитель попадает в эпителии шейки, влияет на процесс формирования и развития клеток, приводя к появлению неправильно развитых клеточных структур | Слабая степень (CINI). На этой стадии болезни поражается только верхний слой эпителия (1/3), поэтому в мазке обнаруживаются неправильно развитые клетки, принадлежащие к наружному слою шейки
В мазках обнаруживаются клетки с признаками койлоцитоза, появившиеся из-за инфицирования папиломавирусом. Обнаруживаются клетки с дискариозом, у которых ядра увеличены, имеют неправильные контуры и окраску. Видны другие клетки, отличающиеся строением и окраской, но количество неправильно развитых клеточных элементов невелико |
| Умеренная степень (CINII) поражения эпителия шейки матки затрагивает до 2/3 его толщины, поэтому в мазке появляются неправильно развитые клетки, принадлежащие более глубокоим слоям – помежуточному, а иногда и расположенному под ним парабазальному.
Отличительная черта таких клеток – большой размер и нарушение пропорций между размерами ядра и жидкой части – цитоплазмы. Количество атипичных клеток значительно выше, чем при легкой степени |
||
| Тяжёлая степень(CINIII). При этой патологии поражается вся толща эпителия. Поэтому в мазке обнаруживаются клетки всех его слоев – поверхностного, промежуточного, базального и парабазального с самыми разными признаками атипии.
Наблюдаются неправильно делящиеся клетки (атипичный митоз) |
||
| Лейкоплакия | Патологическое состояние, вызванное неправильным развитием клеток при котором они становятся плотными, ороговевшими | В мазках видны клетки с различной степенью ороговения (кератоза), безъядерные и другие неправильно развитые (атипичные). Чем выраженнее лейкоплакия, тем больше в мазке неправильно развитых клеток, и тем сильнее выражен в них процесс ороговения |
| Эритроплакия | Эритроплакия – истончение (атрофия) плоского эпителия, при котором он настолько истончается, что через поверхностный слой эпителия начинают проглядывать более глубокие красные внутренние слои | Из-за атрофических процессов слизистой в мазке обнаруживаются атипичные клетки всех слоёв эпителия. Могут обнаруживаться клеточные элементы с различными аномалиями строения, как при тяжёлой дисплазии.
В образцах много лейкоцитов за счёт постоянного вялотекущего воспалительного процесса, а ранимость шейки приводит к появлению примесей крови |
По мере утяжеления предрака клетки все больше напоминают злокачественные. Они сбиваются в комплексы, напоминающие сгустки, пчелиные соты, розетки, наслаиваются друг на друга, образуя пласты.
Соотношение классификаций по стадиям развития предраковых состояний шейки матки
В документе, выдаваемом по результатам цитологии, врач-цитолог перечисляет клеточные структуры, обнаруженные в мазке. Это позволит гинекологу-онкологу после расшифровки результатов анализа поставить правильный диагноз.
При обнаружении в анализах на цитологию клеток, характерных для дисплазии, указывается степень предрака:
- Лёгкая (LSIL) – результат, соответствующий первой стадии болезни (CINI)
- Тяжёлая (HSIL) – вторая-третья стадия болезни (CINII-CINIII)
Продолжение статьи
- Интерпретация (расшифровка) результатов цитологии
- Расшифровка цитологии: интерпретация лицевой стороны единого бланка
- Расшифровка цитологии: интерпретация данных по результатам цитологического анализа
- Расшифровка цитологии: интерпретация результатов цитологического анализа согласно их классификации по Папаниколау
- Интерпретация зарубежной терминологии, используемой для расшифровки цитологии
- Расшифровка цитологии: интерпретация протокола цитологического обследования при дисплазии шейки матки
- Расшифровка цитологии: что делать, если анализ на цитологию шейки матки выявил предрак
- Расшифровка цитологии: интерпретация протокола цитологического обследования при раке шейки матки
- Расшифровка цитологии: дальнейшие действия при плохой интерпретации анализов
Симптомы дистрофии роговицы
Симптоматика заболевания зависит от типа патологии и стадии ее развития. Как правило, пациенты жалуются на:
- туман в глазах, быструю усталость;
- фотобоязнь — повышенную чувствительность к свету;
- боль, ощущение инородного тела в глазах;
- слезотечение;
- покраснение роговой оболочки, отек тканей.
Со временем на поверхности глазного яблока появляется мутное пятно, которое называют бельмом. Из-за дегенеративных процессов, которые приводят к изменению (отмиранию) тканей, в роговой оболочке возникают участки эрозии, из-за чего нарушается целостность роговицы и возрастает риск проникновения инфекции внутрь глаза.
4.Лечение
Терапевтическая стратегия разрабатывается исходя из установленных причин и темпов дистрофии. В большинстве случаев лечение начинают с нормализации рациона и назначения гепатопротективных средств, обычно растительного происхождения (эссенциале, гепабене и т.д.). Раннее выявление патологического процесса и своевременно начатое его лечение приводит к хорошим результатам и терапевтическому успеху. В более сложных случаях необходимы регулярные очистительные клизмы, «кишечные» антибиотики, витамины, глюкокортикостероиды, препараты калия, переливания крови, гемодиализ при почечной недостаточности, при присоединении психических нарушений – нейролептики. Быстро нарастающая функциональная несостоятельность печени приводит к общей интоксикации, и единственным способом сохранить пациенту жизнь нередко оказывается немедленная пересадка печени, – что в силу очевидных причин чрезвычайно проблематично, а чаще всего невозможно.
Клиническая картина
При Токсической дистрофии печени наблюдается гепатоцеребральная недостаточность, характеризующаяся нервно-психическими расстройствами, в частности усилением сухожильных рефлексов, повышением мышечного тонуса, мышечными подергиваниями, моторным возбуждением, расширением зрачков, галлюцинациями, бредом и другими симптомами вплоть до развития печеночной комы (подробно см. Гепатаргия), а также нарушением функции органов пищеварения (постоянные боли в правом подреберье, животе, реже — в области поясницы, диспептические расстройства). Признаком развивающейся Т. д. п. являются уменьшение размеров печени и желтуха (см.), интенсивность к-рой, как правило, нарастает. При этом уровень билирубина в крови превышает норму в 5 раз и более.
Весьма характерен для Т. д. п. геморрагический синдром, характеризующийся появлением кожных геморрагий, носовых кровотечений, метроррагий, кровавой рвоты. Т. д. п. нередко сопровождается отеками (см. Отек), асцитом.
Печеночная кома (см. Кома) может развиваться медленно и остро, иногда при полном отсутствии желтухи и относительно невысокой билирубинемии; быстрота ее наступления зависит от темпа дистрофических нарушений в печени. При медленном развитии коматозного состояния отмечается 3 периода: продромальный (1 —2 нед.), прекоматозный (от нескольких часов до 1—2 дней) и период глубокой комы. При остром развитии комы продромальный период укорачивается до 1—4 дней и быстро переходит в глубокую кому, к-рая заканчивается летально через 1 — 3 дня. Продромальный период характеризуется кратковременными обморочными состояниями, приступами удушья, головокружением, потливостью, икотой, зевотой, снижением аппетита, тошнотой, рвотой, нарушением сна. В прекоматозном периоде отмечается резкая головная боль, бессонница. На фоне нарастающего оглушения (см.) у части больных остро нарастает двигательное возбуждение с бессвязностью речи, дезориентированностью в окружающем, приступами тоски, страха смерти; у других больных прекоматозное состояние характеризуется заторможенностью, сонливостью, переходящей в спячку. Больные застывают в неудобной позе или совершают однообразные движения, повторяют услышанные слова. Речь становится скандированной. В прекоматозном состоянии возможны эпилептиформные припадки. В дальнейшем оглушение переходит в сопор и кому, вслед за к-рой чаще всего наступает смерть.
Особенности клин, картины зависят от этиологического фактора, обусловившего развитие Т. д. п. Наиболее тяжелое течение наблюдается при Т. д. п., вызванной приемом токсического вещества внутрь, т. к. при этом развивается, как правило, гепатоцеребральный синдром и гепаторенальный синдром (см.). Иногда удается выявить признаки, специфичные для действия того или иного яда, лекарственного средства. Отравление бледной поганкой вызывает острую картину гепатаргии (см.), желтуху, поражение ц. н. с. При отравлении алкалоидами гелиотропа возникает токсическое поражение печени, сопровождающееся асцитом (см. Гелиотропный токсикоз). Т. д. п., развивающаяся при острой алкогольной интоксикации (см. Алкогольное опьянение), нередко проявляется выраженным болевым и диспептическим синдромом, лихорадкой, гемолизом, гиперферментемией со значительным увеличением в крови гамма-глутамилтранспептидазы. Т. д. п. при отравлении лекарственными средствами часто сопровождается аллергическими явлениями (кожными высыпаниями типа крапивницы, артралгией, лихорадкой, эозинофилией). При менее интенсивном, но более длительном или повторном воздействии повреждающих факторов у больных с Т. д. п. может развиться постнекротический цирроз печени (см.).
Диагноз ставят на основании анамнеза, клин, картины, данных лаб. исследования. В крови при динамическом наблюдении наряду с повышением уровня билирубина, аммиака отмечается снижение содержания протромбина, холестерина, мочевины, общего белка и его альбуминовой фракции, снижение активности аминотрансфераз, гамма-глутамилтранспептидазы.
Классификация дегенеративных изменений
Патологию дифференцируют по локализации очагов дегенерации. Они могут находиться как в теле, так и в передних или задних рогах. Чаще всего дегенеративные изменения выявляют в заднем роге медиального мениска. Это обусловлено особенностями его строения и расположения.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
В зависимости от выраженности патологических изменений выделяют 4 стадии дегенерации. Обнаружить и идентифицировать их можно только с помощью магнитно-резонансной томографии (МРТ).
Классификация по Stoller:
- 0 степень – характеризуется отсутствием патологических изменений;
- І степень – в толще мениска заметны очаговые изменения, не достигающие его краев;
- ІІ степень – наличие линейного очага деструкции, не доходящего до краев мениска;
- ІІІ степень – патология доходит до одного из краев, что приводит к надрыву.
Об истинном разрыве мениска можно говорить, если выявлена ІІІ степень дегенерации по Stoller.
Таблица 1. Наиболее частые последствия дегенеративных изменений
| Патология | Описание | Симптомы |
| Разрыв | Характеризуется нарушением целостности мениска в области тела, переднего или заднего рога | Сильная боль в колене, мешающая больному нормально ходить. При повреждении заднего рога человеку становится трудно сгибать ногу, переднего – разгибать |
| Отрыв | Патологически измененный мениск или его фрагмент полностью отрывается от места своего крепления | Образовавшаяся в результате отрыва суставная мышь мигрирует по синовиальной полости, нередко вызывая блокаду коленного сустава. У человека появляются сильные боли и ограничение подвижности колена |
| Гипермобильность | Проявляется аномальной подвижностью обоих менисков вследствие разрыва связывающей их поперечной связки колена | Ноющие боли в колене, усиливающиеся при ходьбе, беге, приседании, спуске по лестнице и другой физической активности |
| Киста | Для патологии характерно образование в хряще мениска заполненной жидкостью полости | Может длительное время протекать бессимптомно. При разрыве кисты в колене обычно появляется резкая боль |
Лечение периферической дистрофии
Для лечения этого заболевания применяются лазерные, медикаментозные и хирургические методики, хотя последние используются реже. Полного восстановления зрения после лечебных мероприятий ожидать не стоит, терапия имеет своей целью стабилизировать и компенсировать дистрофический процесс, а также принять необходимые меры для предотвращения разрыва сетчатой оболочки.
Наиболее эффективным методом лечения периферической дистрофии сетчатки считается лазерная коагуляция, поэтому ее используют чаще всего. В ходе процедуры по краям дистрофических очагов специальным лазером осуществляются спайки, которые становятся препятствием для дальнейшего разрушения внутренней оболочки глаза. Эта манипуляция выполняется амбулаторно, и сразу после ее проведения рекомендуется ограничение перепадов высоты и тяжелых физических нагрузок.
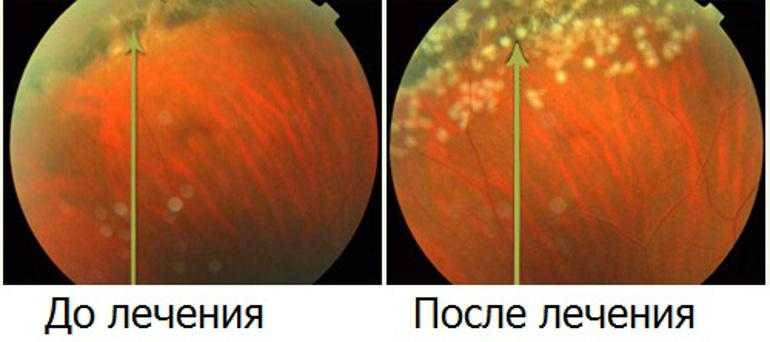
Вспомогательным методом лечения является витаминотерапия. Физиотерапевтические процедуры (магнитотерапия, электростимуляция и др.) при лечении периферической хориоретинальной дистрофии сетчатки обладают низкой эффективностью.
Нейротрофический кератит (метагерпетический кератит)
Нейротрофический кератит (метагерпетический кератит) – возникает без активизации вирусной инфекции, но отличается затруднением заживления из-за развившейся сниженной чувствительности роговицы, токсического влияния используемых глазных капель и повреждения базальной мембраны эпителия герпесвирусной инфекцией.
Клиническая картина
Покраснение глаза (обычно с одной стороны), слезотечение, болезненность и раздражение глаза, размытость зрения, непереносимость света, наличие предшествующих случаев воспаления глаза в прошлом.
При наблюдении выявляется длительно персистирующий дефект эпителия с утолщенными краями. Может развиться незначительное или умеренное уменьшение прозрачности роговицы. В эпителии отсутствуют разветвлённые древовидные фигуры с булавовидными утолщениями, но процесс может прогрессировать вплоть до разрушения и перфорации роговицы, в основном – из-за применения глюкокортикоидных капель.
Чувствительность роговицы понижается, не исключается возникновение реактивного ирита.
Лечение
Прекращают инстилляцию глазных капель, обладающих токсическим эффектом. Лечебные мероприятия направлены на стимуляцию заживления эпителия.
Прогноз
Прогноз удовлетворительный при незначительных дефектах эпителия, относительно удовлетворительный при обширных эпителиальных повреждениях.
Нередко после заживления эпителиального дефекта остаётся снижение прозрачности роговицы и рубец.
Причины дегенеративно-дистрофических изменений в позвоночнике
Дегенеративно-дистрофические изменения в позвоночнике опасны прежде всего тем, что могут перерасти в хронические патологии. Около 85% пациентов, страдающих от дегенеративно-дистрофических патологий, жалуются на постоянные боли в спине и конечностях.
Для того, чтобы предупредить развитие ДДИ, стоит разобраться в том, как могут возникать эти изменения.
Основными причинами появления ДДИ являются:
Нарушение обменных процессов и кровообращения в области межпозвоночных дисков определенного отдела позвоночника; Нехватка полезных веществ в тканях позвоночника;
Травмы позвоночника, а также посттравматические синдромы;
Обратите внимание на список причин деструктивных изменений в позвоночникеЧрезмерные нагрузки на позвоночник; Неправильное и частое поднятие тяжестей; Растяжение связок, мышц; Микротравмы позвоночника;
Инфекционные процессы в позвоночнике; Нарушения гормонального фона; Воспалительные процессы в организме; Вредные привычки; Неправильный рацион; Лишний вес; Малоподвижный образ жизни, сидячая работа; Возрастные изменения в тканях, недостаточное питание тканей; Генетические причины. Список причин наглядно демонстрирует разнообразие факторов, которые могут вызывать развитие дегенеративно-дистрофических заболеваний позвоночного столба
Список причин наглядно демонстрирует разнообразие факторов, которые могут вызывать развитие дегенеративно-дистрофических заболеваний позвоночного столба.
Чем предраковые клетки, обнаруженные при цитологии шейки матки, отличаются от здоровых и злокачественных
Эти клетки отличаются от здоровых размерами, строением, наличием различных включений. Они не имеют столь разительных отличий, как злокачественные, но и здоровыми их назвать нельзя. То есть предрак – это переходное состояние между нормой и онкологией.
Существуют также клетки с атипией неясного значения, обозначаемые в результатах анализа ASC-US, ASC-H, AGC. AGUS-NOS. Хотя они имеют патологические изменения – увеличенные ядра и другие аномалии строения, это отклонения не столь явные, чтобы отнести их к предраку или раку. Например, такие клеточные элементы могут появляться при воспалении, а потом исчезать после проведенного лечения.
Со временем, при отсутствии лечения, предраковое состояние утяжеляется. По мере проникновения патологического очага внутрь тканей, клетки все больше напоминают раковые. В результате предрак переходит в злокачественную опухоль шейки матки.
Перерождение здоровых клеток в предраковые, а затем – в злокачественные, происходит постепенно, поэтому обнаружить границу между этими состояниями может только опытный врач-цитолог.
Осмотр материала под микроскопом
Механизм развития дегенеративных поражений суставов
Функционирование сустава зависит от состояния хрящей. В центре хрящ имеет гиалиновую основу, на периферии он волокнистый. Толщина гиалиновой части – от 1 до 6 мм. Клетки хряща, хондроциты, вырабатывают тоненькие фибриллы, нити, которые переплетаются в разных направлениях и формируют хрящ. Также клетки синтезируют хондрин, жидкость для смазки.
У новорожденного тканевая жидкость хряща включает 75-80 % воды. У взрослого человека в норме – 55-65 %. В период старения, во время дегенеративных изменений в суставах, этот показатель снижается ниже 50 %. В таких условиях развиваются первичные поражения хряща, которые, если ничего не предпринимать, распространяются сначала на суставную капсулу, а затем и дальше.
Главная причина дегенеративных изменений в суставах – дефицит влаги
Причины
Установить причину болезни не всегда удается. Наиболее частыми провоцирующими факторами являются:
- наследственность;
- аутоиммунные заболевания;
- перенесенные травмы органа зрения;
- последствия воспалительных процессов глаза;
- реакция после установки ИОЛ (интраокулярных линз);
- инфекционные болезни органа зрения;
- биохимические процессы, когда нарушается питание роговицы, поступление в нее питательных веществ;
- сбои в микроциркуляции.
Для предотвращения дальнейшей дегенерации роговой оболочки очень важно своевременно установить и ликвидировать провоцирующий фактор
Народные методы лечение
Помните! Если офтальмолог пытается избежать оперативного вмешательства и назначает консервативное лечение – значит, дистрофия еще находится в неопасной стадии.
И при желании можно попробовать лечить ее комплексно: при помощи традиционных методов и рецептов народной медицины.
Для этого внутрь можно принимать по чайной ложке прополиса трижды в день перед приемом пищи. Такой продукт жизнедеятельности пчел можно купить на пасеках, но средство можно найти и в аптеках.
 Другой вариант – майский пчелиный мед с маточным молочком. Эти продукты можно приобрести как на пасеках, так и на продуктовых рынках и ярмарках.
Другой вариант – майский пчелиный мед с маточным молочком. Эти продукты можно приобрести как на пасеках, так и на продуктовых рынках и ярмарках.
Два средства смешиваются в обычной чайной чашке один к одному, затем полученная смесь в том же соотношении разводится с охлажденной кипяченной водой.
Состав необходимо тщательно размешать до обретения однородной консистенции, а готовое средство закладывается под веко, как офтальмологические мази.
Такая процедура выполняется дважды в сутки. Если отсутствуют сильные признаки раздражения и жжения – закладывать средство можно и три раза, но не более.
Новообразования позвоночника
Опухоли позвоночника бывают доброкачественными и злокачественными. Распространенность последних относительно невелика, и диагностируют чаще всего не рак костей, а рак спинного мозга, парализующий все тело человека.
По мере роста доброкачественные опухоли тоже могут привести к инвалидизирующим последствиям. Новообразования могут сдавливать нервные волокна и корешки спинного мозга, вызывая боль, невралгии, атрофию мышц.
Травмы позвоночника, заболевания костной ткани, наследственность повышают риск формирования спинальных опухолей.
К доброкачественным новообразованиям позвоночника относятся:
- Остеома — развивается из клеток костной ткани в ножках задней части позвонка. Проявляется болью в спине, которая беспокоит в ночное время. Плохо визуализируются на рентгене, единственным точным методом их визуализации является КТ.
- Костная киста — опухоль формируется на задней части позвонка или поражает его полностью. Чаще всего встречаются в шейном отделе позвоночника. При наличии компрессии удаляются хирургическим путем.
- Гигантоклеточные опухоли — формируются преимущественно из клеток костной ткани и представляют собой отклонение от их нормального развития. Достигают крупных размеров и в этой связи вызывают боль. Удаляются хирургически, требуют до- и послеоперационного наблюдения, поскольку могут переродиться в злокачественную опухоль позвоночника.
- Гранулема — спинальная опухоль, как правило небольшого размера. Сопутствуют поражению позвонка, а именно истончению его тела. Гранулема позвонка может быть самостоятельным заболеванием, а может указывать на сбои в работе и повреждения других органов. Лечение проводится с применением хирургических или лучевых методов.
К злокачественным новообразованиям позвоночника относятся:
- Метастазы — вторичные очаги онкологии, образованные из злокачественных клеток, мигрировавших из других органов, костей и суставов по кровеносной системе или лимфотоку. Как правило первичный очаг расположен близко, и в зависимости от сегмента позвоночника, это могут быть легкие, брюшная полость, молочная железа, предстательная железа и др.
- Остеогенная саркома — злокачественная опухоль костной ткани. Распространена среди детей (подростков) и пациентов пожилого возраста.
- Миелома (или миеломная болезнь) — злокачественная опухоль костной ткани. Миеломная болезнь часто поражает не только позвоночник, но и другие костно-хрящевые структуры. Наиболее высокая распространенность заболевания — среди пациентов старше 40 лет.
Симптомы
Кератопатия и дистрофия роговицы имеют одинаковые симптомы: дискомфорт, боль в глазах разной выраженности, ощущение инородного тела, светобоязнь, иногда покраснение глаз и блефароспазм (непроизвольное закрытие век и частое моргание). При экспозиционной форме кератопатии клинические проявления усиливаются утром и несколько снижаются в течение дня. После травмы роговой оболочки дополнительно появляется ее отечность. Также изменяется чувствительность роговицы — она может повышаться, понижаться и даже отсутствовать. Этот симптом наиболее характерен для нейротрофической формы, дополнительно может появиться отек век.
Основным признаком является изменение блеска роговицы и зеркальности ее поверхности — она становится шероховатой. Постепенно изменяется ее прозрачность за счет отёка, поверхностных кальцинатов и изъязвлений, врастания сосудов, что в итоге приводит к стойкому помутнению роговицы и снижению зрения. Больные сами выявляют помутнение, степень которого бывает разной. При воздействии ультрафиолетового излучения и высокой температуры проявления сходны, но более выражены слезотечение, «туман» или «пелена» перед взором, ухудшение зрения. Первичным признаком этих видов кератипатии является резь и жжение в глазах. Выраженность проявлений постепенно нарастает в течение суток после воздействия неблагоприятного фактора.






























