Лечение
Если у пациента с хроническим отитом диагностирована холестеатома, ему показано оперативное лечение, так как не существует других методик борьбы с ростом холестеатомных масс, кроме хирургического их удаления. Консервативное лечение проводится только как временный этап, направленный на ликвидацию гнойного обострения – это местное применение антибиотиков курсом, регулярный туалет уха с антисептиками, продувание слуховых труб.
Виды хирургических операций при холестеатоме:
- радикальная операция на среднем ухе;
- консервативно-радикальная санирующая операция;
- реконструктивно-санирующая операция с тимпанопластикой.
Объём операции зависит от размеров холестеатомы и степени ее прорастания в кость, так как первостепенной целью операции является полностью удалить (санировать) холестеатому для предотвращения рецидивов. При радикальной операции вместе с холестеатомными массами удаляется слуховой проход, система слуховых косточек, вскрывается сосцевидный отросток. Это наиболее обширный вариант оперативного вмешательства, после которого, к сожалению, слух на оперированном ухе не удается сохранить. При консевативно-радикальной операции сохраняется слуховой проход. После такой операции возможно в дальнейшем проводить тимпанопластику (восстановление барабанной перепонки) и протезировать слуховые косточки для улучшения слуха. Наиболее щадящий вариант операции для сохранения слуха – это реконструктивно-санирующая операция, когда удаление холестеатомы и восстановление барабанной перепонки проводят одновременно. Все виды операций на среднем ухе проводит отохирург – это отоларинголог, специализирующийся на хирургическом лечении болезней уха.
Наличие холестеатомы в полости среднего уха приводит к выраженному снижению слуха и ухудшению качества жизни, лечение ее трудоемкое и длительное. Самостоятельно исключить у себя холестеатому по наличию или отсутствию симптомов невозможно, поэтому всем пациентам с хроническим отитом необходимо регулярно посещать лор-врача и отохирурга.
Возможные осложнения
Осложнений рентгенография не имеет, поскольку для её проведения не требуется делать разрезы на теле пациента, вводить контраст или выполнять другие травмирующие манипуляции.
Противопоказания для проведения
Исследовать ухо при помощи рентгена не рекомендуется, если:
- Пациентом является беременная женщина (независимо от срока гестации).
- Пациентом является ребёнок до 3-х лет. Лучевое воздействие на детский организм гораздо сильнее, чем на взрослого человека. Рентген теоретически может вызвать злокачественное изменение клеток каких-либо органов ребёнка.
- Избыточная масса тела – свыше 160 кг.
- Тяжелое общее состояние пациента либо его неадекватное поведение, связанное с психическим расстройством, приёмом наркотических препаратов и т. д.
Симптомы мастоидита
Общие симптомы этого заболевания — боль в ухе и за ухом, усиливающаяся ночью, повышение температуры. У детей и взрослых острый мастоидит вызывает чувство распирания и тяжести в ухе и заушной области. Отмечается болезненность и припухлость при осмотре в области сосцевидного отростка, при этом отмечается сглаженность заушной складки. Острый мастоидит протекает с покраснением кожи в области отростка. Если образовался субпериостальный абсцесс, наблюдается размягчение в мягких тканях, а ушная раковина сдвигается кнаружи и кпереди. У детей часто бывает выраженная интоксикация с отсутствием аппетита, слабостью и повышенной температурой. Боль периодически усиливается до ощущения «прострелов», которые охватывают всю голову. После прорыва барабанной перепонки (форма мастоидита с перфорацией перепонки) и излития гнойного экссудата боль уменьшается. Возможно протекание заболевания без перфорации перепонки.
При осмотре врач отмечает утолщение, покраснение барабанной перепонки, задне-верхняя стенка наружного слухового прохода нависает. Через перфорированную барабанную перепонку поступает гнойный экссудат. Упорные гнойные выделения из уха, несмотря на антибактериальное лечение, указывают на наличие очага гнойного воспаления в пещере и ячейках сосцевидного отростка. У пациентов значительно ухудшается слух.
Клинические проявления мастоидита зависят от типа строения отростка. Типичная картина с ярко выраженными симптомами отмечается при пневматическом типе строения. При диплоэтическом строении прежде всего отмечаются симптомы интоксикации, на фоне которых местные признаки уходят на второй план. При склеротической форме строения воспаление протекает вяло, длительно и симптомы слабо выражены. При таком течении больной не всегда обращается к врачу, но при общем благополучии часто развиваются тяжелые осложнения.
Особые формы мастоидита
Зигоматицит. В процесс вовлекается скуловой отросток. Симптомы этой формы схожи с симптомами флегмоны височной области: отек мягких тканей в области скулового отростка, который распространяется на висок, болезненность в месте отека, боль при движении челюсти, определяется флюктуация, выраженная интоксикация. У маленьких детей на стороне поражения сужается глазная щель.
Верхушечно-шейные мастоидиты. Носят названия по авторам — Бецольда, Муре и Орлеанского. При этих формах отмечается прорыв верхушки сосцевидного отростка в разных местах и направлениях. При всех вариантах в гнойный процесс вовлекаются различные мышцы шеи с развитием флегмоны. Голова занимает вынужденное положение и наклонена в больную сторону. Боль локализуется в области шеи и отдает в плечо. При поворотах головы боль усиливается. В мышцах образуется плотный инфильтрат, при надавливании на который усиливается выделение гноя из уха при мастоидите Бецольда и отсутствует при мастоидите Орлеанского. Мастоидит Бецольда опасен развитием гнойного медиастинита (гнойное воспаление средостения), распространением гноя на шейные позвонки, формированием заглоточного абсцесса. При мастоидите Муре на первый план выступают припухлость боковой стенки глотки, отек паратонзиллярной области, нарушение качества голоса, боль при глотании, в глотке больной ощущает инородное тело.
Петрозит. Появляются стреляющие боли в области ветвей тройничного нерва, двоение в глазах, косоглазие (парез отводящего нерва), из уха выделяется гной.
Затяжное течение
Затяжное течение характеризуется отсутствием изменений со стороны барабанной перепонки, отсутствием гноетечения и боли при ощупывании сосцевидного отростка. Причиной затяжного течения являются снижение сопротивляемости организма при тяжелых заболеваниях (почечная недостаточность, сахарный диабет, иммунодефициты, заболевания крови) у лиц пожилого возраста.
Атипичные формы
Латентная форма. При этой форме заболевания почти отсутствует клиническая симптоматика, а диагноз устанавливается случайно при рентгенографии сосцевидного отростка. У больных присутствуют изменения в анализе крови — невыраженный лейкоцитоз и повышеная СОЭ.
Вялотекущие мастоидиты. В данном случае есть незначительные клинические проявления — длительное повышение температуры до субфебрильных цифр, длительное выделение гноя без боли, невыраженная болезненность при ощупывании сосцевидного отростка. Заболевание имеет скрытый характер, но прогрессирует пока не разовьются осложнения внутри черепа — тромбоз сигмовидного синуса. Вялотекущее течение отмечается при неадекватном применении антибиотиков и снижении сопротивляемости у тяжелых больных.
Диагностика
Диагностировать явный мастоидит не представляет сложности. Более тяжелой считается диагностика нетипичного типа заболевания, когда явных симптомов (отёк, нагноение, болезненность) не наблюдается.
Важным методом исследования болезни есть рентгенография. А вот самыми действенными считаются КТ и МРТ костных тканей височной области.
Врач проводит осмотр барабанной перепонки и области за ухом. Также могут быть назначены анализы крови. В этом случае, интересующий врача параметр — это СОЭ. Данная характеристика может говорить о воспалительном процессе в организме и его интенсивности.
Патологическая анатомия
В начальной, экссудативной, стадии Мастоидита отмечается отечность и инфильтрация слизистой оболочки сосцевидных ячеек, что может привести к сужению просвета ячеек и их разобщению с сосцевидной пещерой и барабанной полостью. Связанное с этим разрежение воздуха в ячейках приводит к расширению и избыточному кровенаполнению сосудов, а затем появлению транссудата наряду с серозно-гнойным и гнойным экссудатом. Эти замкнутые эмпиемы в сосцевидных ячейках служат частым проявлением острого гнойного среднего отита в первые 7—10 дней заболевания. После того как ликвидируются воспалительные явления, ячеистое строение отростка полностью восстанавливается.
В более поздней, пролиферативно-альтеративной, стадии воспаления наступают деструктивные изменения в костной ткани отростка, в костномозговых полостях и в сосудистых каналах. Костные перекладины между ячейками разрушаются, отдельные группы ячеек сливаются и образуют различной величины полости. Разрушение костной ткани происходит не только в перекладинах между ячейками, но и в стенках отростка. В результате распространения процесса весь отросток или значительная часть его иногда превращается в одну полость, заполненную гноем и грануляциями. Процесс может распространиться кнаружи (с образованием субпериостального абсцесса) или кнутри; в последнем случае иногда расплавляется внутренняя костная пластинка, и в процесс вовлекается твердая мозговая оболочка средней и задней черепных ямок. Наряду с альтеративными изменениями в одних участках в других может преобладать продуктивный процесс — образование грануляционной ткани, а также и новой кости; в отдельных же участках одновременно могут быть экссудативные изменения. В этой стадии, несмотря на значительные морфол, изменения, может наступить излечение. При этом экссудат в ячейках организуется и в него прорастает соединительная ткань из мукозноэндостального слоя, грануляционная ткань подвергается фиброзу. Отросток вместо пневматического, каким он был до воспаления, становится спонгиозным. Однако иногда процесс на этом не заканчивается, и новообразование кости может в конце концов привести к склеротическому типу строения отростка. При туберкулезном М. в сосцевидном отростке часто находят большие секвестры, кость размягчена, крошится, грануляции бледны, жидкого гноя почти нет, имеются казеозные массы.
Симптомы мастоидита
При заболевании развиваются локальные и общие признаки.
К общим относятся:
- Высокая температура;
- Слабость, снижение работоспособности;
- Повышение количества лейкоцитов, увеличение СОЭ и другие признаки воспалительной реакции;
- Снижение аппетита, бессонница.
Местные симптомы – боли в ухе и в височной кости, изменение положения ушной раковины, течение гноя из уха. Иногда выделения гноя не происходит, поскольку нет путей для его оттока. Проявления заболевания возникают через 7-14 дней после начала отита
Динамика патологических процессов при воспалении среднего важно при диагностике болезни.
Иногда развивается мастоидит без температуры: такая ситуация характерна для пожилых и ослабленных пациентов. Симптомы мастоидита у детей более интенсивны, особенно в грудном возрасте.
Внешне болезнь проявляется в виде гиперемии и истончения кожи в районе сосцевидного отростка. Гноетечение носит пульсирующий характер, как и болевые ощущения. Гнойная масса заполняет ушное отверстие сразу после его очистки. При прогрессировании патологии часто нарушается целостность барабанной перепонки, что приводит к временной потере слуха.
На поздних стадиях болезни костные перегородки сосцевидного отростка разрушаются, а внутренние полости заполняются гноем. Наблюдаются прорывы гнойных очагов в окружающие мягкие ткани, вследствие чего образуются дополнительные абсцессы (закрытые очаги). Иногда патологические проявления распространяются на участок шеи со стороны воспаления: такой вариант болезни именуется «мастоидит Бецольда». Данная разновидность характеризуется болью при повороте головы и провоцирует развитие лимфаденита.
Патогенез
В патогенезе вторичного мастоидита главное значение имеет плохое дренирование очага в среднем ухе, о котором было указано выше. Это связано со многими причинами: позднее проведение или отсутствие проведения парацентеза (прокол барабанной перепонки), высокое расположение перфорации при спонтанном прободении, маленький размер перфорации, закрытие сообщения между пещерой, ячейками и барабанной полостью вследствие воспаления и утолщения слизистой, а также значительное нарушение вентиляции самой пещеры.
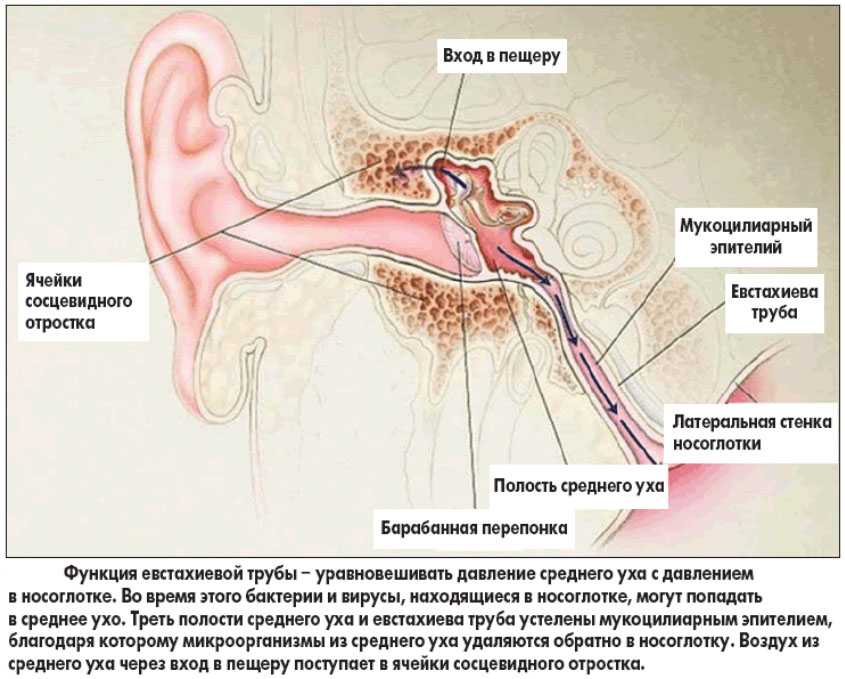
В очаге активизируется микрофлора и нарастает экссудативное воспаление — чем сильнее оно, тем больше разобщается сообщение полости пещеры с барабанной полостью, тем больше нагноительный процесс. Известно, что выраженность воспалительного процесса в замкнутых полостях увеличивается в два раза. На фоне задержки оттока экссудата из среднего уха и повышения давления в ячейках воспаление со слизистой быстро переходит на кость.
Гнойный экссудат охватывает всю кость (развивается остеомиелит) и воспаление сосцевидного отростка заканчивается деструкцией (разрушением) воздухоносных ячеек. Из-за нарушения кровоснабжения разрушаются перегородки между ячейками — в кости появляются полости, заполненные грануляциями и гноем. Мастоидит рассматривают также как вариант перфоративного отита, потому что площадка сосцевидного отростка является частым местом прорыва гноя (в области за ухом формируется абсцесс под надкостницей, называется субпериостальный).
Течение заболевания зависит от вирулентности микрофлоры, имеющихся изменений в ухе и состояния иммунитета больного. Определенные особенности строения и характеристика отростка у детей также имеют большое значение в развитии и течении заболевания. В детском возрасте постоянные отиты отрицательно влияют на пневматизацию кости — она не развивается и застывает на губчатой стадии (формируется апневматическая кость).

При пневматическом строении отростка имеется много больших ячеек. На процесс пневматизации оказывают влияние генетические и конституциональные факторы, общая сопротивляемость организма. Стенки между ячейками тонкие и распространение гноя между костными перегородками происходит интенсивно. Ячеистая структура разрушается и образуется эмпиема отростка (скопление гноя внутри полости). Гной может прорываться в субпериостальное (под надкостницу) пространство. При этом строении чаще всего встречается мастоидит.
При диплоэтическом — гной проходит по костномозговым пространствам, поэтому процесс идет медленно. Поскольку при этом типе кровоснабжение хорошо развито, очень быстро всасываются токсины и инфекция распространяется через кровь (гематогенно).
При диплоитическом типе заболевание встречается реже. При склеротическом строении кость представлена компактной массой и воспаление протекает вяло только в пещере и в ячейках вокруг пещеры или вообще не развивается. Пневматический тип отмечается при нормальном развитии ребенка, а два других — это следствие нарушения обменных процессов или исход перенесенных воспалительных заболеваний.
При травматической форме мастоидита образуются трещины и переломы в кости, поэтому меняется система проведения воздуха и создаются условия для распространения воспаления. Излившаяся кровь является средой для развития микроорганизмов.
Лицевой нерв: симптомы, синдромы поражения
При поражении ствола лицевого нерва, корешка лицевого нерва или ядра лицевого нерва развивается парез мимической мускулатуры (парез мышц) одноименной половины лица – прозоплегия. Возникает асимметрия лица, которая выражена даже в покое. Вся пораженная сторона неподвижна, маскообразна. Складки лба и носогубная складка сглажены. Глазная щель расширена. Угол рта опущен. Из-за выпадения функции круговой мышцы глаза (musculus orbicularis oculi) глаз не закрывается. Это лагофтальм, или заячий глаз. При попытке зажмурить глаза глазное яблоко на стороне поражения поворачивается кверху, радужка уходит под верхнее веко – симптом Белла. При легком парезе круговой мышцы глаза глазная щель смыкается, но менее плотно, чем на здоровой стороне, остаются видны ресницы (симптом ресниц). При сохранности нормальной функции слезной железы лагофтальм обычно сопровождается слезотечением, что обусловлено затруднением продвижения слезы к слезному каналу из-за недостаточного прилегания нижнего века к глазному яблоку и нарушением ее всасывания вследствие смещения отверстия канала. Также слезотечению способствует усиление слезного рефлекса в связи с постоянно открытым глазом. Часто развиваются воспалительные явления, конъюнктивит, кератит из-за раздражения оболочек глаза потоком воздуха и пылью.
Асимметрия лица резко усиливается при показывании зубов. Угол рта оттягивается кзади и возникает его перекос в здоровую сторону – это феномен восклицательного знака, он связан с параличом musculus risorius. Вследствие слабости круговой мышцы рта (m orbicularis oris) невозможен свист, вытягивание губ в трубочку. Пациент часто испытывает затруднение при разговоре и еде. Жидкая пища на пораженной стороне выливается изо рта, густая пища застревает между щекой и зубами. При нахмуривании и наморщивании лба на стороне паралича не образуется складок, невозможно надувание щеки, не напрягается на musculus platysmaшее. Утрачены или ослаблены надбровный рефлекс, назопальпебральный рефлекс, роговичный рефлекс, конъюнктивальный рефлекс. Если поражение лицевого нерва произошло у ребенка первого года жизни, то снижаются сосательный рефлекс, хоботковый рефлекс, поисковый рефлекс. Как при всяком периферическом параличе, возможна атрофия мимических мышц. При исследовании электровозбудимости, миографии отмечается реакция перерождения.
Периферический паралич мышц лица иногда сопровождается болью в области лица, уха, сосцевидного отростка. Боль связана с феноменом реперкуссии. Реперкуссия – это иррадиация возбуждения с двигательных ветвей лицевого нерва на чувствительные ветви тройничного нерва.
Длительный периферический паралич может привести к развитию контрактуры пораженных мышц, что проявляется сужением глазной щели на стороне поражения и перетягиванием рта при оскаливании зубов в больную пораженную сторону. Симптомами начинающейся контрактуры часто являются патологические синкенезии мышц лица – глазогубные синкенезии. Они характеризуются следующими симптомами. Зажмуривание глаз сопровождается движением угла рта или оскаливанием зубов. Оскаливание зубов вызывает закрывание глаза на стороне поражения.
При патологических процессах, вызывающих раздражение ядра или волокон лицевого нерва, наблюдается лицевой гемиспазм – это зажмуривание глаза и перетягивание рта и кончика носа в пораженную сторону с одновременным сокращением мышц подбородка и напряжением подкожной мышцы шеи. Признаками раздражения лицевого нерва являются также тики мимических мышц и симптом Хвостека.
Анализы и диагностика
На основании жалоб и осмотра больного может быть установлен диагноз. При осмотре (отоскопия) обнаруживают признаки гнойного отита — наличие гноя в наружном слуховом проходе. После его удаления через почти сразу вновь появляется гной в слуховом проходе. Этот признак свидетельствует о том, что в сосцевидном отростке есть полость, содержащая гной. Важный признак начальной стадии мастоидита — отечность и нависание задне-верхней стенки наружного прохода уха (эта стенка является в тоже время передней стенкой пещеры).
Осмотр заушной области подтверждает диагноз. Объективным признаком является покраснение и отечность тканей за ухом. Отечность постепенно нарастает, контуры сосцевидного отростка сглаживаются и исчезает кожная складка за ухом.
Клинический анализ крови и мочи. В крови — лейкоцитоз, повышенная СОЭ, может быть анемия. В моче возможно появление белка вследствие повышения температуры тела.
Бактериологическое исследование выделений из уха. Если нет выделений, материал получают при тимпаноцентезе (разрезе барабанной перепонки), аспирируя его. Микрофлора разнообразна, однако преобладают кокки, фузобактерии.
Исследование функции слуха. Выявляется кондуктивный тип тугоухости, при котором затрудняется проведение звуков во внутреннее ухо. Если подозревается воспаление лабиринта, проводятся вестибулярные пробы.
Исследование функции вестибулярного аппарата. Оценивают состояние аппарата воздушной калоризацией лабиринта, пробами на координацию или, регистрируя спонтанные вестибулярные реакции. Патологические вестибулярные реакции (промахивания в сторону воспаленного уха и головокружение в сторону здорового уха) говорят о вовлечении в воспаление лабиринта уха.
Рентгенологическое исследование височной кости. Этот метод рекомендуется при остром или обострении хронического процесса в ухе. На рентгенограммах обнаруживаются признаки деструкции: на первых порах появляется завуалированность ячеек отростка, затем рассасывание костных перегородок и образование полостей.
Компьютерная томография височной кости. Это более информативный метод, позволяющий обнаружить воспаление отростка, которое не выявляется при рентгенологическом методе исследования. Компьютерная томография выявляет воспаление периоста, снижение пневматизации и начальные явления деструкции кости.
Магнитно-резонансная томография. Также является более информативным методом по сравнению с рентгенологическим.
Подытоживая, можно сказать, что диагностики мастоидита имеют значение минимальные данные:
- ЛОР анамнез (перенесенный отит, частые отиты).
- Нависание задне-верхней стенки слухового прохода.
- Снижение слуха.
- Рентгенологические или томографические признаки воспаления.
Диагностика опухоли
Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- риноскопия носа;
- гистологическое исследование части ткани опухоли.
Врач во время диагностики должен определить:
- степень функциональности пораженной конечности или ткани;
- болезненность опухоли при надавливании;
- скорость роста новообразования путем соотношения его размеров и длительности присутствия патологии у пациента;
- месторасположение остеомы.
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
- Рентгенография позволяет узнать: месторасположение остеомы в кости, строение опухоли, степень деструкции кости, на которой находится новообразование, – а также определить, единичная опухоль или это множественное разрастание.
- Доброкачественность опухоли подтверждается медленным ростом, правильной структурой и геометрией, четким контуром, минимальным обызвествлением.
- Также назначается анализ крови, потому что формула крови имеет большое значение.
- При очень маленьких остеомах рентгенография не информативна, поэтому проводится компьютерная томография, позволяющая визуализировать малейшие детали структуры опухоли и замерить размеры деструкции.
- В обязательном порядке проводится диффдиагностика с хроническим абсцессом Броди, рассекающим остеохондрозом, остеопериоститом, склерозирующим остеомиелитом, остеогенной саркомой. Это касается остеоидных остеом.
Профилактика мастоидита
Профилактика этих заболеваний у грудных детей начинается с соблюдения будущей матерью гигиенических норм, рационального питания,
предупреждения инфекционных заболеваний у нее
Очень важно для ребенка
нормальное грудное вскармливание, закаливание, способствующее формированию
адекватных рефлекторных механизмов и приспособлению ребенка к условиям
окружающей среды. Существенная роль в профилактике воспалительных
заболевании среднего уха принадлежит своевременной санации верхних
дыхательных путей, особенно носа, носо- и ротоглотки
Правильное и рациональное лечение острого гнойного воспаления среднего уха
предупреждает развитие мастоидита и, конечно, стойких нарушений слуха.






























