Виды
Бывают врожденными (редко встречаемые) и приобретенными. К первым относят воронкообразную (западание, способствующее уменьшению полости груди), плоскую и килевидную деформацию.
Приобретенные, в свою очередь, бывают травматическими (удар, чрезмерное сдавливание, перегрузки, падения, ожоги, переломы или другие увечья суставных поверхностей, мягких тканей) и полученными (вследствие патологий дыхательной системы, сколиоза, рахита, туберкулеза). К ним относят эмфизематозную (следствие хронической эмфиземы), ладьевидную (визуальная выемка в середине и верху груди, возникает из-за сирингомиелии – болезни центральной нервной системы), паралитическую (патологии легочные и плевры) и кифосколиотическую (нарушения в позвоночном секторе) грудные клетки.
Уровень тяжести варьируется от легкого функционального нарушения, косметического дефекта до практически полного отсутствия функциональности, различных патологий, сбои работы внутренних органов, инвалидность.
Классификация синдрома
Болезнь отличается многообразием проявлением и различной их выраженностью. Этот недуг может быть длительное время нераспознанным, а некоторые отличительные особенности ребёнка расцениваться, как вариант нормы. В то же время существую формы, при которых характерные признаки болезни видны уже в роддоме.
Неонатальный вариант течения синдрома отличается выраженными признаками болезни у новорождённого, быстрым прогрессированием и высокой смертностью детей.
В зависимости от выраженности клинических проявлений различают 2 формы болезни:
стёртую.
Признаки поражения органов незначительные и охватывают 1 – 2 системы организма;
выраженную.
Данную форму определяют, если хотя бы одна из систем организма имеет серьёзные нарушения функций. Врач может поставить этот диагноз и в случае обнаружения умеренных поражений 2 – 3 систем организма.
Большое значение в определении прогноза заболевание имеет динамика нарушений (специалисты различают прогрессирующий и стабильный варианты синдрома).
Виды деформаций грудной клетки
У детей чаще всего встречается два вида врожденной патологии: воронкообразная (еще встречается название «грудь сапожника») и килевидная:
- Воронкообразная грудная клетка характеризуется впалой формой передней части, при которой она оказывается вдавлена внутрь и принимает форму углубления. При этом грудина визуально кажется расширенной. Науке не известны точные причины появления этого дефекта.
- Килевидная деформация проявляется уже при рождении и выражается в виде выпуклой форме костного корсета груди. Причиной килевидной деформации грудной клетки , предположительно, считается избыточный рост ребер или остеохондральных хрящей. Обычно нарушение сопровождается аномальным развитием позвоночника, искривлениями (сколиоз, кифоз), различными видами пороков сердца. Килевидная деформация может также быть ассиметричной, при этом форма грудины оказывается впалой только с одной стороны, а с другой наблюдается выпирание.
Большинство специалистов сходятся во мнении, что врожденная деформация грудной клетки берет свое начало в период внутриутробного развития. Реберные хрящи ребенка растут слишком быстро, провоцируя повышенное давление, в результате чего возникает впалая грудная клетка. Болезнь дает о себе знать в скором времени после рождения малыша или в его первые годы жизни. Сопутствующими синдромами могут быть рахит, неправильное развитие позвоночника, болезни сердца, ассиметричное развитие костей и хрящей грудины. Со временем при отсутствии лечения деформация может быстро прогрессировать, вызывая физиологический дискомфорт и нарушения в работе внутренних органов.
Одно из наиболее тяжелых заболеваний — синдром Поланда. Это редкий врожденный синдром, для которого характерно полное или частичное отсутствие мышечного каркаса с одной стороны и сопутствующий порок развития кисти. Его причиной считается нарушение кровообращения в позвоночных артериях во время внутриутробного развития. При этом сердечная мышца и магистральные артерии оказываются не защищенными костным скелетом грудной клетки и подвержены риску механического повреждения.
Классификация синдрома Марфана
Выделяют несколько форм заболевания в зависимости от особенностей клинических проявлений генетической мутации.
Существуют две основные клинические формы патологии:
- Стертая. Таким пациентам «везет» больше: аномалия у них проявляется поражениями только одной-двух систем организма, а симптомы выражены незначительно. Люди могут жить практически нормальной жизнью, несмотря на болезнь.
- Выраженная. В таких случаях поражаются три и более систем организма, либо значительно нарушается функционирование одной из систем.
В зависимости от степени проявления выделяют легкие, среднетяжелые и тяжелые формы синдрома Марфана. Тяжелые патологии встречаются гораздо реже: частота их выявления составляет примерно 1 на 25–50 тысяч человек.
Принципиальную роль в определении прогноза болезни играет характер ее течения:
- Прогрессирующий. В этом случае постоянно появляются новые симптомы заболевания, степень тяжести увеличивается, а с каждым годом жизни пациента возрастают риски фатальных осложнений.
- Стабильный. Такой характер считается наиболее благоприятным: у пациентов со стабильными проявлениями синдрома Марфана клиническая картина практически не меняется на протяжении жизни.
Выделяют три разных, но похожих заболевания:
- Синдром Марфана — стертая форма патологии с положительным результатом генетического тестирования.
- Болезнь Марфана — классическая клиническая картина с подтвержденным семейным наследованием.
- Марфаноподобный синдром — проявление патологии соединительной ткани без генетической мутации.
Первые признаки заболевания чаще всего проявляются еще в детском возрасте. К подростковому периоду становится понятно, насколько быстро у пациента прогрессирует болезнь, вызванная мутацией гена FBN1.
Характеристики/Клиническая картина
- Боковое искривление позвоночника.
- Нарушение осанки.
- Асимметрия лопаток и надплечий.
- Одежда плохо «сидит».
- Локализованная мышечная боль.
- Локализованная боль в связках.
- Наибольшую опасность при прогрессирующем сколиозе тяжелой степени представляет собой снижение легочной функции.
- 6% пациентов сообщают о наличии хронической боли в груди, длящейся как минимум три месяца за последний год.
- 6% пациентов отмечают хроническую боль в пояснице на протяжении трех месяцев за последний год.
Факторы,
связанные с хронической поясничной болью, включают: единственную дугу
искривления (ОШ (отношение шансов) 3.85; 95% ДИ (доверительный интервал),
1.85-8.01), ношение бандажа (ОШ, 3.19; 95% ДИ, 1.56-6.52), умеренная депрессия
(OШ, 2.49; 95% ДИ, 1.08-5.71), умеренная/серьезная
дневная сонливость (OШ, 2.17;
95% ДИ, 1.10-4.28).
Прогрессирование сколиоза ведет к деформации грудной клетки и как следствие – к ухудшению работы легких. Результаты современного исследования показывают, что ухудшение функции легких встречалось при более серьезных деформациях позвоночника, проксимально расположенной дуги искривления и у пожилых пациентов.
1.Что означает диагноз «воронкообразная грудная клетка»
Диагноз «воронкообразная грудь» (pectus excavalus) ставится при аномалиях развития рёбер и грудины, возникающих из-за неравномерного роста костно-хрящевых тканей грудной клетки. Образующееся вследствие такой деформации западание этой части скелета не только создаёт дефект внешности, но и приводит к смещению органов грудной клетки, что влечёт функциональные нарушения сердечнососудистой и дыхательной систем.
Воронкообразная форма грудной клетки обуславливает уменьшение её общего объёма и, как следствие, вызывает гипертензию в малом круге кровообращения. Со временем развивается атрофия мышц, обеспечивающих дыхательную функцию, смещение средостения, уменьшение экскурсии грудной клетки, сдавление бронхов.
Воронкообразная деформация может быть односторонней или симметричной. Также различают обычную и плосковоронковую форму грудины.
Врожденные деформации грудной клетки
Достоверные причины возникновения врожденной деформации грудной клетки в настоящее время не известны. Однако любые тератогенные факторы отрицательно сказываются на развитии плода в утробе матери.
Причины возникновения врожденной деформации на данный момент делятся на три группы.
Как правило, при развитии деформации, наблюдается их сочетание.
- Неравномерный рост реберных хрящей и грудины.
- Патология со стороны диафрагмы – слишком короткие части данной мышцы способны «втягивать» формирующуюся грудину внутрь.
- Патология развития со стороны соединительной ткани и хрящей.
Воронкообразная деформация грудной клетки
Деформация грудной клетки, проявляющаяся в западении грудины, передних отделов ребер и реберных хрящей. Встречается чаще других врожденных пороков развития грудной клетки. Также можно встретить такое ее название, как «грудь сапожника». Ранее сапожники при работе упирали каблук обуви в нижнюю треть грудины. Это вело к профессиональной деформации грудной клетки.
Часто наблюдаются подобные патологии и у родственников больного, что говорит о генетической природе данной патологии.
Деформированная грудная клетка является причиной возникновения других заболеваний. Поскольку ребенок активно растет, то происходит изменение формы других костей, в частности позвоночника. Также наблюдается изменение положения и нарушение работы внутренних органов.
Выделяют три степени воронкообразной деформации грудной клетки:
- I – глубина вдавления до 2 см., органы не смещены;
- II – воронка 2-4см. глубиной, сердце смещено до 3мм.;
- III – вдавление более 4см., сердце смещено более 3мм.
Симптомы
Поначалу нарушение малозаметно. По мере роста ребенка формируется «воронка». Дети отстают в развитии от сверстников, чаще страдают простудными заболеваниями. Деформация достигает своего максимума к 3-4 годам. После она постепенно останавливается в прогрессировании. К этому времени у ребенка развиваются дополнительно кифоз и сколиоз, развиваются нарушения со стороны органов грудной клетки, асимметрия грудной клетки, отмечается сниженная экскурсия грудной клетки.
Килевидная деформация грудной клетки
Патология представляет собой выпячивание вперед грудины, что придает грудкой клетке форму киля. Обусловлено выпячивание чрезмерным ростом реберных хрящей, которые «выталкивают» грудину вперед, увеличивая переднеезадний размер грудной клетки.
Выделяется три степени тяжести деформации:
- I – выступание киля до 2 см. над нормальными контурами грудной клетки;
- II – выступание от 2-х до 4 см.;
- III – выступание от 4-х до 6 см.
Симптомы
Основным симптомом является выпячивание грудины вперед. Степень деформации увеличивается с возрастом. В отличие от предыдущей патологии, килевидная грудь не вызывает серьезных нарушений. Это объясняется тем, что объем грудной клетки не уменьшается и не происходит сдавливание внутренних органов. Изменяется положение сердца. Оно занимает вертикальное положение и приобретает форму «висячей капли». Ребенок жалутся на одышку, быструю утомляемость.
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия — УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Прогноз и профилактика
Течение болезни во многом зависит от выраженности клинических проявлений и качества проведённого лечения. Особую опасность для жизни ребёнка представляют пороки развития сердца и сосудов, их патологические изменения, поэтому терапии этой группы заболеваний отводится особое место.
Родителям девочек нужно знать об опасности будущей беременности для здоровья больной наследственным синдромом. Именно во время вынашивания ребёнка увеличивается риск развития и расслаивания аневризмы аорты. Это связано с повышенной нагрузкой на систему кровообращения и гормональными изменениями.
В целом, при правильном лечении и вовремя оказанной помощи пациенты с генетическим синдромом доживают до глубокой старости. Болезнь привносит ограничения в выборе будущей профессии. Таким детям лучше искать занятие не связанное с повышенной физической нагрузкой, поднятием тяжестей.
Профилактика недуга заключается в своевременном диагностировании синдрома в семье и медико-генетическом консультировании будущих родителей.
Лечение неструктурального сколиоза
Пилатес (данный подход был разделен на три части):
- 1. Подготовка (разминка и растяжка)
Разминка включала в себя 8 минут ходьбы на дорожке или эллиптическом тренажере. После этого каждый пациент выполнял упражнения на растяжку:
Растяжка спины с наклоном вперед
Пациент сидит на полу с прямой спиной и выпрямленными ногами. Его задача – наклониться грудью вперед. Цель упражнения – растяжка задней мышечной цепи и мобилизация позвоночника.
Верхнее вращение
Пациент лежит на спине, руки вытянуты вдоль тела. Пациент должен поднимать ноги до тех пор, пока пальцы ног не коснутся пола. После этого следует медленно, укладывая позвонок за позвонком, вернуться в исходное положение, плавно раскладывая спину по коврику. Цель – растяжка задней мышечной цепи, мобилизация позвоночника и укрепление мышц живота.
Поза ребенка
Пациент занимает коленно-локтевое положение. Необходимо опустить таз на пятки и руками потянуться вперед, вытягивая позвоночник, ладони при этом толкают пол. Цель: растяжка грудного и поясничного отделов позвоночника, ягодичной области и мобилизация позвоночного столба.
Подъем ног
Исходное положение – коленно-локтевое. Из этого положения пациент поднимает правую руку и ногу, позвоночник при этом остается выровненным. Необходимо повторить на другую сторону. Цель: растяжка вогнутой области позвоночного столба.
- 2. Специальные упражнения
Для них используются фитболы (Swiss balls и FlexBall Quarks)
Очень важно, чтобы пациент научился правильно дышать во время занятия
Движения
в тазобедренном суставе (используется большой фитбол диаметром 65 см). Цель:
укрепление ягодичных мышц и развитие устойчивого равновесия.
Упражнения
на пресс с фитболом диаметром 55 см. Цель – укрепление внутрибрюшной стенки и подвздошно-большеберцового
мышечного тракта.
Подъем в
положение сидя. Цель – укрепление прямой мышцы живота.
Боковой наклон в тренажере с весом 0.1410 кг для работы на сопротивление. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.
Боковой наклон. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.
Растяжка в тренажере с весом 0,1410 кг для работы на сопротивление. Цель: мобилизация позвоночника и растяжка паравертебральных грудных и поясничных мышц.
- 3. Возвращение к расслабленным позициям (релаксация). Данная часть состоит из трех движений, каждое из которых пациент должен повторить по три раза в течение пяти минут. Каждое упражнения должно выполняться в быстром темпе. Цель данных упражнений – метаболическое восстановление и отдых для потрудившихся мышц.
Деформация ребер у ребенка
Около 4 % детей страдают от врожденных или приобретенных деформаций ребер. Лечение лучше проводить в этом возрасте, поскольку повышается шанс на полное устранение недуга. Врожденные патологии возникают из-за генетической предрасположенности или вредных экзо- и эндогенных факторов. Приобретенные деформации ребер у ребенка появляются вследствие травм или служат осложнениями воспалений или инфекций, которые поражают костную ткань в период формирования скелета.
Проявления деформации ребер
Эта проблема считается очень серьезной поскольку отражается как на внешнем виде, так и на самочувствии больного. Среди основных проявлений деформации ребер называют:
- Внешние изменения. Воронкообразная патология вызывает углубление в нижней или средней зоне груди. Килевидная деформация характеризуется выпячиванием одного из участков.
- Уменьшение полости грудной клетки. Это в свою очередь приводит к искривлениям позвоночника и нарушениям кровообращения.
- Периодические западания ребер, которые возникают при вдохе. Могут стать причиной дыхательной недостаточности.
- Отставание в физическом развитии у детей. Малыши, у которых наблюдается деформация ребер, к тому же, более подвержены простудным заболеваниям, вегетативным расстройствам, быстро устают.
- Нарушения дыхательных функций. Возникают деформации верхнего или среднего отдела грудной клетки.
Для того чтобы понять, как справиться с возникшей проблемой, обратитесь к квалифицированному врачу за помощью.
Искусственные деформации ребер
Причинами приобретенных деформаций грудной клетки обычно являются заболевания позвоночника или травмы. Патология также развивается на фоне заболеваний органов дыхательной системы. Однако выделяют и искусственные деформации ребер от корсета, бандажей или поясов. Не секрет, что такие приспособления нередко применяются для выравнивания позвоночника, а также для восстановления после операций, переломов. Их неправильное использование нередко приводит к тому, что происходит деформация ребер.
Диагностика
Для того чтобы понять, насколько серьезна ситуация, пройдите самодиагностику. Этот сервис вы найдете на сайте. Тест займет всего несколько минут, однако кратко ответит на интересующие вас вопросы
Важно помнить, что он не заменяет диагностики, которая проводится в медицинских учреждениях. Наиболее эффективными инструментальными методами называют рентген (от 1500 рублей), КТ грудной клетки (от 3500 рублей), МРТ (от 2500 рублей)
Эти процедуры позволяют увидеть наличие и оценить степень деформации. Магнитно-резонансная томография также дает возможность определить:
Пройти диагностику на современном оборудовании вы можете в клиниках Москвы. Обратившись туда, вы также получите эффективное лечение. Квалифицированные врачи приложат максимум усилий, чтобы решить проблему без хирургического вмешательства. При необходимости в проведении операции ее выполнят на самом высоком уровне.
Какой врач может помочь при деформации ребер?При деформации ребер стоит обратиться к врачу следующей специальности:
ПЕДИАТР
После осмотра, врач назначит необходимую в вашем случае диагностику. Некоторые заболевания сложно диагностировать как говорится «на глаз». Поэтому нужно довериться врачу при назначении исследований. После всех анализов врач сможет составить правильный курс лечения. Запомните: точная диагностика и правильный диагноз — уже 50% успеха в лечении!
Классификация
По происхождению деформации грудины подразделяют на врожденные и приобретенные.
- Врожденная деформация грудной клетки может быть воронкообразной (примерно 90%), килевидной (8%). Еще 2% врожденных патологий приходится на другие серьезные аномалии грудины.
- Приобретенная деформация возникает после хирургических вмешательств, травм и воспалений.
По признакам в современной медицине определяются такие разновидности этой патологии:
- Воронкообразная деформация грудной клетки – это наиболее распространенная форма заболевания. При такой патологии отмечается впалая и немного вдавленная грудная клетка. Чаще всего заболевание встречается у мальчиков. Воронкообразная деформация 1 степени, как правило, является косметическим дефектом и не влияет на состояние внутренних органов. При этой форме 1 степени не определяется смещения оси сердца, а углубление от уровня тела внутрь к позвоночнику не превышает 2 см. В таком случае оперативное вмешательство не практикуют. При более серьезной патологии (2-4 степени) может отмечаться ее негативное влияние на работу легких, сердца. У больного вероятны скачки давления, развитие сложного искривления позвоночного столба и др. В таком случае принимают решение об оперативном лечении. Этот тип заболевания может быть как врожденным, так и приобретенным – он, как правило, развивается в первые месяцы жизни.
- Килевидная деформация грудной клетки — при этой разновидности патологии грудная клетка аномально выступает вперед. Килевидная деформация со временем может прогрессировать, однако она не влияет на позвоночник и внутренние органы так пагубно, как воронкообразная. Однако при такой патологии у больного могут отмечаться сильная одышка и сердцебиение, повышенная утомляемость. Как правило, так называемая «куриная грудь» наблюдается у мальчиков-подростков. Дети с такой патологией нередко страдают от сколиоза.
- Плоская – эта форма, как правило, проявляется у детей, обладающих астеническим телосложением. Вследствие этой патологии у ребенка могут часто развиваться простудные болезни и отмечаться отставание в развитии.
- Выгнутая – редкая врожденная разновидность патологии, когда грудина выпирает вперед. Часто сочетается с врожденными пороками сердца. Ее называют синдромом Куррарино-Сильвермана.
- Расщелина груди – сложная деформация, представляющая собой полную или частичную деформацию груди. Это крайне редко встречающаяся врожденная патология. При такой аномалии передняя часть сердца находится под кожей и не защищается ребрами.
- Синдром Полланда – редчайшая и тяжелейшая патология, реберно-мышечный дефект, при котором отмечается не только тяжелая деформация грудины, но и существенные патологические изменения в позвоночном столбе, мышцах и внутренних органах.
В зависимости от выраженности патологии определяют несколько степеней заболевания. При воронкообразной деформации диагностируют такие степени заболевания:
- Первая – глубина воронки до 2 см.
- Вторая – глубина воронки до 4 см, вероятно смещение сердца на расстояние до 3 см.
- Третья – глубина воронки больше 4 см, смещение сердца — больше 3 см.
Также используются другие классификации, где определяется четыре степени деформации.
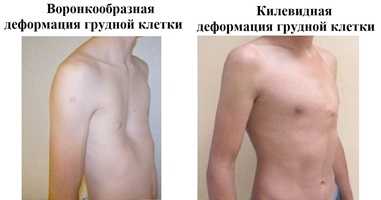
Виды деформации грудной клетки
Лечебная тактика
Лечение органических повреждений головного мозга может быть самым разнообразным и зависит от патогенетического механизма развития повреждения и непосредственной причины.
Лечение органического поражения головного мозга может быть хирургическим и консервативным. Например, развитие высокого внутричерепного давления, которое представляет угрозу жизнедеятельности можно лечить и хирургическим, и консервативным путём. Хирургическое лечение – наложение трепанационного отверстия для декомпрессии головного мозга применимо при формировании выраженной гематомы при травме или геморрагическом инсульте, а консервативная терапия возможна при умеренном увеличении внутричерепного давления без дислокации головного мозга. Для консервативной терапии применяют мочегонные препараты вызывающие форсированный диурез, позволяющие быстро ликвидировать отёки.
Лечение атеросклероза церебральных артерий также может быть как хирургическим, так и консервативным. Хирургическое – проведение ангиографии с установкой стентов расширяющих просвет артерий. Консервативное – антитромботическая терапия и коррекция дислепидемии.






























