Симптомы острой кишечной инфекции
У детей инкубационный период заболевания короткий, от 30 минут до нескольких часов. В подростковом возрасте первые проявления инфекции могут возникнуть через сутки после заражения (зависит от возбудителя, степени поражения, иммунитета организма).
Признаки острой кишечной инфекции у детей однотипны, независимо от вида патогенной микрофлоры. Болезнь начинается остро. Первые симптомы со стороны пищеварительной системы, затем у детей нарастает обезвоживание всего организма. Клиника развивается на фоне тяжелой интоксикации.
Поражение ЖКТ
Патологический процесс развивается в слизистой кишечника и приводит к функциональным нарушениям и морфологическим изменениям.
Функциональные изменения:
- сбои в выработке ферментов влечет недостаточное расщепление пищи;
- из-за воспаленной слизистой оболочки нарушается процесс всасывания питательных веществ, воды, электролитов;
- нарушение моторики и перистальтики всех отделов кишечника.
Морфологические или структурные изменения – гиперемия слизистой, истончение эпителия, образование язв на стенках, отмирание (некроз) небольших участков внутренней оболочки.
Кишечный синдром у детей проявляется реакцией органов пищеварения на инфекционный агент:
- со стороны желудка (гастрит) – тошнота, однократная или многократная рвота, не приносящая облегчения, тяжесть в эпигастральной области, появление рвотного рефлекса на попытки приема воды или пищи, у младенцев моментальное срыгивание после приема грудного молока или детской смеси;
- со стороны тонкого кишечника (энтерит) – вздутие живота, боль разной интенсивности в области пупка при надавливании на брюшную стенку, урчание в кишечнике;
- со стороны толстого кишечника – профузный понос, стул жидкий, содержит примеси, болезненность при испражнении, боли по периметру живота, отдают в прямую кишку, спазмы, ложные позывы акта дефекации.
Обезвоживание
Стремительное обезвоживание – опасный симптом для детского организма. Недостаток воды ведет к угнетению работы почек, печени, головного мозга. Быстро изменяется количественный и качественный состав крови, что приводит к нарушению внутриклеточного обмена. Нехватка жидкости способствует росту концентрации токсических веществ в организме, а интоксикационное отравление может стать причиной летального исхода болезни.
Как распознать признаки обезвоживания у маленьких детей:
- сухая слизистая оболочка рта и носа, пересохшие губы, из-за недостаточной выработки слюны выражены глотательные движения, язык выступает наружу;
- вязкая слюна;
- отсутствие слезной жидкости – ребенок плачет без слез;
- из-за нарушения работы почек мочеиспускание реже 1 раза в 2 часа;
- рвота, понос, потоотделение – признаки обезвоживания;
- сухая кожа, самостоятельно собирается в складки.
Интоксикация
Токсины, вырабатываемые бактериями, быстро попадают в кровеносное русло и разносятся по всему организму ребенка. Наличие в крови токсических веществ приводит к повышению температуры тела, вызывает боль и ломоту в мышцах, костях. У малышей могут проявляться судорожные сокращения в конечностях. Из-за повышенного мышечного тонуса голова запрокинута назад, веки плохо смыкаются. Важным симптомом интоксикации является изменение цвета кожи. Покровы становятся бледными, с синим оттенком, холодными на ощупь. На коже могут появляться пятна.
Сбой работы почек провоцирует повышение ацетона в крови. Это влияет на рвотный центр в головном мозге и вызывает рвоту, не связанную с поражением ЖКТ. В тяжелых случаях поражаются крупные нервы и стволы – нейротоксикоз. Для такого состояние характерно нарушение сознания, вплоть до его потери, сильные головные боли, нарушение двигательной активности, острая чувствительность к звукам и свету.
Сыпь
Если кишечная инфекция длится долго, у детей на коже появляются высыпания:
- пустулезная – гнойничковые образования округлой формы, на поверхности располагается белое или желтоватое образование (гной), локализуется преимущественно на лице, шее, спине, проявляется при стафилококковой инфекции;
- пятнисто-папулезная – сыпь , которая немного приподнимается над кожей, красного, розового цвета, иногда с коричневым оттенком, элементы могут сливаться и образовывать большие пятна, локализуется не только на коже, но и на слизистых оболочках, проявляется при ротавирусной инфекции;
- скарлатиноподобная – мелкая, точечная сыпь по всему телу, ярко-красного цвета, наибольшая сосредоточенность на лице и шее, проявляется при инфекции, вызванными грамотрицательными бактериями (шигелла).
Характеристика заболевания
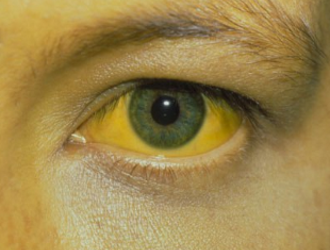 Таким образом выглядит желтизна, которая может появляться при гепатите А
Таким образом выглядит желтизна, которая может появляться при гепатите А
Гепатит А — вирусное поражение печени, вызванное попаданием и развитием в организме человека вирусов-возбудителей.
Основные пути заражения — через загрязненную воду и продукты питания (фекально-оральный путь инфицирования). Заболевание имеет острое течение, никогда не переходит в хроническую форму (в отличие от гепатитов других видов).
Пациенты, страдающие гепатитом А, являются заразными для окружающих, причем даже в тех случаях, когда симптомы заболевания уже угасли или еще не проявились (инкубационный период).
Краткая историческая справка
Несмотря на то, что о заболевании было известно с давних времен, природа его была неизвестна. Лишь в 1888 г. было установлено, что возбудителем патологии является вирус. Это открытие было сделано С. П. Боткиным (впоследствии заболевание было названо именем данного ученого).
Более подробные сведения о разновидности вируса-возбудителя были получены значительно позднее, в 1973 г. Общепринятое название заболеванию (гепатит А) было дано в 1947 г.
Виды и формы патологии
Гепатит А может быть затяжным (но не хроническим) и острым. А по типу заболевания он бывает:
- Типичным, когда кожа и слизистые оболочки пациента приобретают желтоватый оттенок. Типичный гепатит А имеет легкую, среднетяжелую и тяжелую формы течения.
- Атипичным, когда желтушность не проявляется.
К атипичным формам относятся: безжелтушная, стертая, субклиническая.
Географическая распространенность
Известно, что статистика заражения гепатитом А в различных регионах неодинакова. Так, существуют области с высоким уровнем распространенности. К таким регионам относят развивающиеся страны с низким уровнем жизни. В них часто наблюдается неблагоприятная санитарно-гигиеническая обстановка.
Гепатитом А болеет около 90% детей младшего возраста, однако, эпидемии разгораются нечасто, так как у большинства взрослого населения вырабатывается иммунитет к возбудителю (если человек переболел в детстве).
К районам со средней степенью распространенности относятся развивающиеся страны, условия которых меняются в лучшую сторону. Среди детей случаи инфицирования встречаются уже значительно реже, чем в первом случае. Соответственно, многие жители таких регионов, вступая во взрослый период жизни, не имеют иммунитета к заболеванию. Это приводит к повышению уровня заболеваемости среди взрослого населения.
Регионы с низким уровнем распространенности — высокоразвитые страны с хорошими санитарно-гигиеническими условиями проживания и высоким уровнем жизни. Заболеваемость детей в таких районах чрезвычайно невысока, однако, случаи инфицирования как детей, так и взрослых, все же отмечаются. Однако, вспышки эпидемии удается быстро погасить.
Факторы риска. Как можно заразиться?
Заразиться вирусом гепатита А можно следующим образом:
- Употребляя продукты питания или воду, зараженные вирусом. Примечательно, что возбудитель заболевания не погибает даже при воздействии низких температур (при замораживании).
- Риск заражения велик при ведении беспорядочной половой жизни (речь идет об орально-анальных половых актах).
В группе риска находятся:
- Люди, часто посещающие развивающиеся страны с неблагоприятной эпидемиологической обстановкой.
- Работники детских учреждений (сады, школы), контактирующие с большим количеством детей.
- Члены семьи, проживающие совместно с заболевшим.
- Мужчины, практикующие гомосексуальные половые связи.
- Люди употребляющие наркотики.
Последствия заболевания. Чем опасна патология?
Наиболее тяжело симптомы гепатита А переносят дети грудного возраста, а также пожилые люди. В данном случае симптомы заболевания имеют более выраженный характер, имеет место сильная интоксикация организма, что, несомненно, оказывает отрицательное влияние со общее состояние пациента.
Заболевание чаще всего носит затяжной характер течения (около 3 мес.). Люди, не относящиеся к указанным возрастным категориям, болеют, в среднем, около 30-40 дней, хотя здесь все зависит от множества факторов, таких как состояние иммунной системы, своевременность терапии, четкое соблюдение указаний врача.
Возможен ли летальный исход? Смертность от гепатита А достаточно низкая, но все же такие случаи имеют место (наиболее высока вероятность детального исхода у людей пожилого возраста). Смерть чаще всего наступает при молниеносном течении заболевания, когда развивается острый некроз клеток печени, и, как следствие, печеночная недостаточность.
Как передается гепатит А?
Возбудителем является вирус гепатита A. Чаще всего вирус передается фекально-оральным путем, т. е. через грязные руки, плохо помытые продукты питания и предметы, загрязненные фекалиями больного гепатитом А человека.
Заразиться можно при употреблении в пищу моллюсков, живших в воде, в которую сливались нечистоты. Часто источником заражения становится грязная вода, а также кубики льда из нее, фрукты и овощи, вымытые в ней.
Реже гепатит A передается следующим образом:
- через общую иглу с зараженным человеком при использовании внутривенных наркотиков;
- во время орального секса.
Можно заразиться гепатитом при близком личном контакте в местах скопления большого количества людей, например, в общежитиях и казармах.
Больной человек наиболее активно выделяет вирус в преджелтушный период (когда кожа еще не окрасилась в желтоватый цвет), а также при стертых формах, которые не всегда диагностируют, и заболевшие продолжают посещать общественные места. После появления желтухи заразность человека значительно уменьшается.
Кто подвержен заболеванию?
Инфекция широко распространена в бедных регионах мира, где люди живут очень скученно, в антисанитарных условиях и не имеют свободного доступа к чистой воде.
Наибольшая заболеваемость гепатитом A наблюдается в следующих регионах:
- область южнее Сахары и Северная Африка;
- полуостров Индостан (особенно в Бангладеш, Индии, Непале и Пакистане);
- некоторые регионы Дальнего Востока (за исключением Японии);
- Ближний Восток;
- Южная и Центральная Америка.
Гепатит A менее распространен в странах с высоким уровнем доходов. В России заболеваемость болезнью Боткина сильно снизилась после 1995 года и сейчас значительно разнится в зависимости от региона. Каждые 5,6,10 лет наблюдается повышение количества заболевших — вспышки гепатита.
Дети первого года жизни болеют редко, так как с молоком матери получают защитные антитела. Основная группа больных гепатитом — школьники. Среди более взрослого населения чаще заболевают студенты, военнослужащие и пациенты психиатрических больниц.
Считается, что на одного заболевшего с выявленным гепатитом приходится 5 человек, у которых болезнь Боткина протекает скрыто и не диагностируется.
Другие группы риска:
- гомосексуалисты;
- наркоманы;
- ассенизаторы и сотрудники водоканалов;
- люди, посещающие менее развитые страны.
Осложнения гепатита A (болезни Боткина)
Гепатит А редко дает осложнения, обычно заболевание заканчивается полным выздоровлением. Самое тяжелое осложнение болезни Боткина — печеночная недостаточность. После выздоровления от гепатита А обычно сохраняется стойкий иммунитет и повторное заболевание не возможно. Однако если лечение не завершено, и полное выздоровление не наступило, возможно появление повторной волны заболевания — рецидива. Такое случается у 15% заболевших болезнью Боткина и может повторяться неоднократно.
Печеночная недостаточность — это редкое и потенциально опасное для жизни осложнение гепатита, при котором печень может перестать нормально функционировать. Обычно ей подвержены следующие группы людей:
- люди с уже имеющимся заболеванием печени, таким как цирроз или гепатит C (более тяжелый тип гепатита);
- люди с ослабленной иммунной системой (в результате хронического заболевания, такого как диабет, или побочного эффекта некоторых методов лечения, например, химиотерапии).
Некоторые симптомы печеночной недостаточности схожи с симптомами гепатита A и включают в себя желтуху, тошноту и рвоту.
Прочие симптомы:
- быстрое образование синяков и кровотечения (например, если часто идет кровь из носа или кровоточат десны);
- выпадение волос;
- высокая температура и приступы озноба, так как организм становится более подвержен инфекционным заболеваниям;
- отечность — скопление жидкости на голенях, лодыжках и стопах;
- асцит — скопление жидкости в брюшной полости, что приводит к быстрому увеличению живота;
- сонливость и дезориентация в пространстве и времени.
Симптомы Гепатита А у детей:
Болезнь, имеющая типичное течение, циклична, включает периоды: инкубационный, начальный (преджелтушный), разгар болезни (желтушный), постжелтушный и период реконвалесценции. Всего их пять.
От 10 до 45 суток длится инкубационный период при заражении детей гепатитом А. В большинстве случаев это 15-30 дней. Вирусный антиген в этом время уже можно обнаружить в крови заразившегося ребенка. Также наблюдается высокая активность печеночно-клеточных ферментов.
Начальный период в специализированной литературе также называется периодом продромы. Болезнь имеет острое начало, температура поднимается до уровня 38—39°С, появляются такие симптомы как слабость в теле, головные боли, потеря или снижение аппетита, тошнота и даже рвота. Ребенок может жаловаться на боль справа под ребрами или без определенной локализации.
Маленькие дети начинают капризничать и раздражаться, пропадает интерес к играм, происходят нарушения сна. Часто возникают скоропреходящие диспепсические расстройства: метеоризм, запоры, в более редких случаях — многократный разжиженный стул.
Через несколько дней или даже спустя первые сутки температура приходит в норму, симптомы слабеют, но общая слабость все же сохраняется. Наиболее важными объективными симптомом в этом периоде болезни являются увеличение печени, ее чувствительность и болезненность при пальпации.
При легких формах гепатита А заболевание начинается не с выше описанных симптомов интоксикации, а с изменений оттенка мочи и каловых масс. Продромальный период длится от 3 до 8 дней.
Период разгара характеризуется проявлением желтухи. Общее состояние при этом улучшается. Сначала желтеют склеры, потом кожа лица, торса, неба, а еще позже – кожа на конечностях. Желтуха проявляется очень быстро.
Желтуха при гепатите А у детей не всегда ярко проявлена. Она держится от 1 до 2 недель, в среднем от 9 до 13 суток. Дольше всего остаются желтыми складки кожи, ушные раковины и склеры. В разгар желтухи печень максимально увеличена, боль при пальпации. При гепатите А также могут быть перечисленные ниже симптомы: снижение артериального давления, ослабление тонов сердца, нечистота I тона или небольшой систолический шум у верхушки и пр.
После максимума желтуха начинает спадать, это происходит на 7-10 день после начала. Симптомы интоксикации пропадают, аппетит становится лучше, диурез увеличивается. Возвращается нормальный окрас каловых масс. Если течение болезни циклическое, клиника спадает после недели (максимум – после 10 дней). Потом начинается постжелтушечный период. Не смотря на хорошее самочувствие, изменены функциональные печеночные пробы, увеличена печень (редко – также селезенка).
Пятый период называют восстановительным. Он характеризуется нормализацией размеров печени и восстановлением ее функций. Общее самочувствие ребенка хорошее. Но часто дети жалуются на быстрое утомление при физической нагрузке, боли в животе. Пятый период длится от 2 до 3 месяцев.
Симптомы гепатита A (болезни Боткина)
Симптомы гепатита A появляются, в среднем, через месяц после заражения вирусом. Период между заражением и появлением первых признаков гепатита называется инкубационным периодом. При гепатите А — это от 7 до 50 дней, чаще около месяца. В это время вирус активно размножается в организме, но человека еще ничего не беспокоит.
По окончанию инкубационного периода появляются первые симптомы, которые похожи на обычную простуду. Этот период называется продромальным. Для продромального периода гепатита А характерны:
- небольшое повышение температуры — обычно 37–38 ºC, не выше 39,5 °C;
- тошнота или рвота;
- боль в горле;
- потеря аппетита;
- хроническая усталость (постоянное чувство усталости);
- боль в суставах или мышцах;
- боль в области живота.
На данной стадии могут появиться такие симптомы как головная боль, кашель, запор, понос или кожная сыпь. Курильщики отмечают притупление вкуса табака.
Примерно через десять дней после появления первоначальных симптомов начинается активная стадия болезни, когда появляются признаки, характерные для поражения печени:
- желтуха — окрашивание кожи и белков глаз в желтый цвет;
- темная моча, белый кал (обесцвеченный стул);
- зуд кожи;
- увеличение и болезненность печени.
На этой стадии первоначальные симптомы, такие как усталость, отсутствие аппетита и тошнота могут пройти или существенно уменьшиться.
-
Желтуха
Желтуха — это пожелтение кожи и белков глаз.
Это состояние говорит о поражении печени, ее неспособности выводить из организма билирубин — содержащееся в крови вещество желтого цвета, которое является побочным продуктом распада красных кровяных телец.
Желтухе может сопутствовать появление темной мочи (цвета пива) и обесцвеченного кала. Прочитайте подробнее о причинах желтухи.
Характер и выраженность симптомов сильно варьируют у разных людей. У некоторых вообще не наблюдается желтухи, другие болеют в тяжелой форме со всеми «классическими» проявлениями вирусного гепатита.
Следует обратиться к своему лечащему врачу, если вам кажется, что у вас гепатит A, особенно в следующих случаях:
- вы недавно побывали в регионе мира, где распространен гепатит A, например, в Африке, Индии или Пакистане — инкубационный период длится до 6–7 недель, поэтому поездка могла быть несколько месяцев назад;
- у вас появилась желтуха.
Лечение гепатита А
Больные с диагнозом Гепатит А подлежат незамедлительной госпитализации в инфекционное отделение. Длительность изоляции больных не менее четырех недель.
Лечение больных токсической дистрофией комплексное, включающее в себя глютаминовую кислоту, кортикостероидные гормоны, неомицин, малобелковую диету с большим количеством жидкости.
Хроническое течение Гепатит А может приобрести вследствие поздней госпитализации, различных нарушений диетического и гигиенического режимов, психических и физических перенапряжений, потребления спиртных напитков, а также в случае присоединившихся заболеваний (гастроэнтероколит, грипп и пр.). Данные формы при явлениях печеночной недостаточности для больных могут закончиться летальным исходом.
Этиология
Возбудитель – вирус гепатита A (HAV – в английской аббревиатуре) – РНК-содержащий энтеровирус типа 72, относится к роду Enterovirus семейства Picornaviridae.
Во внешней среде он отличается большей устойчивостью в сравнении с типичными пикорнавирусами. Он сохраняет свою жизнеспособность в течение нескольких лет при окружающей температуре 20ºC, нескольких месяцев при температуре 4ºC, нескольких недель при температуре жилой комнаты.
Инактивация вируса происходит при кипячении в течение 5-ти минут. Вирус чувствителен к формалину и ультрафиолетовому облучению, обладает относительной устойчивостью к хлору, не инактивируется хлороформом и эфиром; кислотоустойчив и продолжительно сохраняется в воде и продуктах питания, канализационных стоках, на поверхности различных бытовых предметах.
Известен только один серологический тип вируса гепатита A, изоляты вируса подразделяются на семь генотипов, из них I, II, III, VII вызывают заболевание у человека.
Лечение гепатита А
Если у человека диагностирован гепатит А, то специфическая терапия не практикуется, так как больной выздоравливает без лечения. В современной медицине усилия специалистов концентрируются на том, чтобы уменьшить содержание вредных веществ в организме человека и удалить их. Такие вещества начинают появляться в человеческом организме в то время, когда печень повреждается, и нарушаются ее основные функции. Следовательно, больным вводятся дезитоксикационные растворы, а также глюкоза. Им показан прием витаминов и препаратов-гепатопротекторов (эти лекарственные средства защищают клетки печени). При болезни Боткина нет необходимости в проведении противовирусной терапии. Если врачи имеют дело с тяжелым случаем заболевания, то принцип лечения не меняется, но увеличиваются объемы назначаемых лекарств.
В процессе лечении важно придерживаться определенного диетического рациона питания. Еда должна быть калорийной и сбалансированной
Необходимо вводить в ежедневный рацион белки в виде нежирного мяса и рыбы, яиц, нежирного сыра. Углеводы нужно употреблять в виде каш, картофеля, хлеба, сахара. Жиры нужно выбирать растительного происхождения, а также периодически употреблять сливочное масло. Кроме того, ребенку важно есть много овощей, фруктов, пить соки. В то же время запрещается вводить в рацион тугоплавкие жиры, жирное мясо, рыбу, колбасу, острую пищу, бобовые, шоколад, копчености и др.
Не менее важен полноценный отдых и состояние эмоционального и физического покоя. Детям, которые переносят недуг легко, нужно ограничить двигательную активность. Но если ребенок постоянно чувствует себя плохо, то ему следует придерживаться постельного режима.
После выздоровления дети в обязательном порядке пребывают под диспансерным наблюдением. Если после двух осмотров у ребенка не обнаруживается нарушений в состоянии здоровья, то его снимают с учета.
При гепатите А прогноз является благоприятным, у человека происходит полное восстановление функций печени. В редких случаях печень остается увеличенной, но на ее функции это не влияет.
Доктора
специализация: Гепатолог / Инфекционист

Крыжановская Валентина Николаевна
5 отзывовЗаписаться
Подобрать врача и записаться на прием
Фосфоглив
Калия хлорид
Кальция хлорид
Натрия хлорид
Эссенциале форте Н
Эссливер форте
Декстроза
Резалют Про
Урсодезоксихолевая кислота
Карсил
Гепа-Мерц
Причины гепатита А
 Вирус гепатита А месяцами сохраняется в воде
Вирус гепатита А месяцами сохраняется в воде
Болезнь Боткина развивается из-за попадания в организм (чаще всего с зараженной водой) вируса гепатита А. Он крайне устойчив во внешней среде и при температурах от +4 до +20 может сохраняться в водоемах и сточных водах в течение нескольких месяцев. Погибает при кипячении, высоко чувствителен к ультрафиолету.
Вирус выделяется с фекалиями больных уже в конце инкубационного периода, наиболее интенсивно – во время преджелтушного и в первую неделю желтушного периода. Он может передаваться с продуктами, не требующими тепловой обработки, а также через любые предметы, на которые попали микроскопические частицы фекалий больного.
Попав в организм человека, вирус некоторое время размножается в клетках кишечника, откуда проникает в кровь и попадает в печень. Размножаясь в клетках печени, он разрушает их, что и приводит к развитию симптомов болезни.
Вирус гепатита А вызывает мощный иммунный ответ, так что клетки печени разрушает не только инфекционный агент, но и иммунные клетки, стремящиеся уничтожить патоген. Врачи полагают, что выраженность желтухи напрямую связана с активностью иммунитета: чем он интенсивнее работает, тем сильнее пожелтение кожных покровов и слизистых оболочек.
Вакцинация
Профилактические прививки против гепатита А делают детям перед поступлением в детский сад, а также взрослым, которые находятся в группе риска. Курс вакцинации включает две прививки, которые делают с интервалом от полугода до года. Вакцинация способна обеспечить длительную защиту от заболевания.
У нас в стране для вакцинации используют преимущественно российскую вакцину “Альгавак М”. Она совместима с другими препаратами из календаря прививок и практически не вызывает осложнений. В редких случаях возможно проявление местных реакций: болезненности или отёчности в месте укола. Иногда после вакцинации человек может испытывать лёгкое недомогание, головную боль или у него может повыситься температура тела. Эти реакции кратковременны и практически не вызывают дискомфорта.
В некоторых случаях вакцинацию проводить нельзя. Она противопоказана беременным женщинам, людям с иммунодефицитами, онкологическими, острыми заболеваниями или обострением хронических болезней, а также тем, у кого была отмечена аллергия на предыдущую вакцину или на отдельные компоненты препарата. Решение об отмене или переносе процедуры вакцинации принимает врач.
Родители могут защитить своих детей от 17-ти самых опасных инфекционных заболеваний. Вот их список:
- Календарь детских профилактических прививок






























