Симптомы заболевания
Клиническая картина заболевания зависит от его формы, возраста пациента, особенностей организма и других моментов. Ведущими признаками являются:
- голубые склеры;
- тухоухость, прогрессирующая глухота;
- ломкость костей;
- водянка головного мозга:
- реже – слабость суставов, мышц, изменение цвета эмали зубов.
При внутриутробной форме патологии чаще всего дети рождаются на свет мертвыми либо крайне слабыми. У них очень тонкая кожа, слабо выраженная подкожно-жировая клетчатка, общая гипотония, переломы. Более 80% детей погибает в первые месяцы жизни, из них 60% – в первые сутки. При фетальной форме заболевания отмечаются состояния, не совместимые с жизнью, такие как:
- респираторные инфекции;
- внутричерепные родовые травмы;
- синдром дыхательных расстройств.
У больных могут быть переломы практически любой кости, которые получены как внутриутробно, так и в процессе родов.
Для поздней формы заболевания характерна типичная триада признаков:
- прогрессирующая тугоухость;
- синие склеры;
- повышенная ломкость костей, преимущественно нижних конечностей.
В раннем возрасте у малышей поздно закрываются роднички, они отстают в физическом развитии от сверстников. Переломы костей могут возникать по различным причинам: во время купания, пеленания, одевания, игры, ползания и т.д. Патологические переломы срастаются неправильно, что часто становится причиной укорочения конечностей, деформации. Переломы костей позвоночника, таза встречаются редко, преимущественно в старшем возрасте.
Несовершенный дентиногенез характеризуется:
- поздним появлением зубов, примерно после 1.5 лет;
- различными аномалиями прикуса;
- желтой окраской зубов;
- патологической стираемостью эмали, а также ее незначительным разрушением;
- множественным кариесом.
Из-за тяжелых патологических изменений примерно к 20-30 годам у больных появляются, глухота, а склонность к переломам с возрастом постепенно уменьшается. Проявлениями несовершенного остеогенеза могут быть и камни в почках, паховые грыжи, пролапс митрального клапана, носовые кровотечения, а также митральная недостаточность, избыточная потливость и другие. Но умственное, половое развитие при данном заболевании не страдает.
Клиническая картина
Остеопения и остеопороз, чем отличаются, так это тем, что при первом недуге клиническая картина напрочь отсутствует. Ее начальное проявление происходит, когда наступает момент перехода в остеопороз. Поначалу нет ни боли, ни отеков, также движение суставов полностью сохранено. А развитие остеопороза проявляется сдавливанием позвонка, изменением осанки, уменьшением роста пациента.
Остеопения у детей
Такая болезнь сформирована за счет нарушения метаболизма с усиленным разрушением структурности костей. Остеопения в детском возрасте возникает при врожденной аномалии из-за наследственности. Причиной становится искусственное вскармливание и недостаточное количество витамина Д, поэтому костный скелет не может правильно формироваться. Одним из осложнений является рахит.
Остеопения поясничного отдела позвоночника
Такое поражение костной ткани включает перестройку костной системы в теле позвонка. В этот момент кость теряет толщину балки из-за отсутствия отложений минеральных солей. Болезнь поражает те участки, на которые приходится максимальная нагрузка. Чаще всего страдает поясничный сегмент. При обнаружении изменений в этом отделе нужно срочно начать лечить заболевание для предотвращения перелома.
Остеопения шейки бедра
Патологический процесс в 95% случаев встречается у пожилых людей. Болезнь наступает вследствие нарушения всасывания минералов. Именно такой фактор становится причиной перелома шейки бедра. Диагностировать заболевание не удается, поэтому медицинские препараты не назначаются. После перелома врач может заметить сниженную плотность бедренной кости.
Как проводится профилактика остеопороза?
Профилактика должна включать в себя сразу несколько направлений, нацеленных на устранение перечисленных ранее факторов риска остеопороза.
Важно обеспечить достаточное поступление кальция и витамина D с пищей – для этого следует использовать в пищу молочные и другие перечисленные выше богатые кальцием продукты. Следует снизить потребление алкоголя и кофеин-содержащих напитков и продуктов.. Существует ряд научных исследований, доказывающих, что длительный прием препаратов кальция и витамина D с целью профилактики позволяет снизить риск развития остеопороза
Прием умеренных доз кальция с витамином D в течение 3-4 лет не приводит к развитию побочных эффектов, но позволяет улучшить плотность костной ткани. Достаточно приема кальция карбоната в дозе 500 мг с 200 МЕ витамина D дважды в день (например, кальций Д3 Никомед по 1 таблетке 2 раза в сутки; или кальцемин-адванс также по 1 таблетке 2 раза в сутки). Прием препаратов кальция и витамина D безопасен даже при наличии мочекаменной болезни. Вместе с тем, вопрос о профилактической терапии следует все же решать после консультации эндокринолога.
Существует ряд научных исследований, доказывающих, что длительный прием препаратов кальция и витамина D с целью профилактики позволяет снизить риск развития остеопороза. Прием умеренных доз кальция с витамином D в течение 3-4 лет не приводит к развитию побочных эффектов, но позволяет улучшить плотность костной ткани. Достаточно приема кальция карбоната в дозе 500 мг с 200 МЕ витамина D дважды в день (например, кальций Д3 Никомед по 1 таблетке 2 раза в сутки; или кальцемин-адванс также по 1 таблетке 2 раза в сутки). Прием препаратов кальция и витамина D безопасен даже при наличии мочекаменной болезни. Вместе с тем, вопрос о профилактической терапии следует все же решать после консультации эндокринолога.
Физическая нагрузка – следующий фактор, позволяющих предотвратить развитие остеопороза. Профилактика с использованием физических нагрузок позволяет увеличить нагрузку на кость и стимулировать ее укрепление.
Для женщин в период менопаузы важным фактором профилактики остеопороза является использование заместительной гормональной терапии, позволяющих длительное время «имитировать» нормальную функцию яичников и снизить риски, связанные с угасанием естественной гормональной функции яичников. Такая терапия также является и эффективным фактором лечения остеопороза, если он уже возник. Конечно, что подбор лечения проводится эндокринологом.
Следует не забывать о необходимости контроля функции щитовидной железы при подозрении на развитие остеопороза. Для этого достаточно выполнить УЗИ щитовидной железы
и сдать базовый набор анализов (обычно для первого осмотра достаточно сдать кровь на ТТГ, Т4 св., антитела к тиреопероксидазе). При сдаче анализов не забывайте о необходимости ежегодно контролировать уровень ионизированного кальция! Вовремя выявленное повышение или снижение уровня кальция крови значительно облегчает лечение.
Диета
Диета при остеопорозе
- Эффективность: лечебный эффект, высокая эффективность
- Сроки: 1-3 месяца
- Стоимость продуктов: 2180 — 2260 рублей в неделю
Диетическое питание является важнейшим фактором в лечении остеопении, поскольку содержащиеся в пище/напитках питательные вещества/микроэлементы (белки, углеводы, жиры, кальций, витамин D, кофе, алкоголь, соль) влияют на состояние костной ткани. В основу рациона питания при остеопении положены ряд принципов:
- Включение в рацион питания продуктов, обеспечивающих поступление в организм кальция с учетом состояния костного аппарата, возраста и пола, потребность в котором составляет 800-1100 мг/сутки, а у некоторых категорий лиц 1500 мг/сутки (женщины не получающие эстрогены в период постменопаузы/лица пожилого возраста).
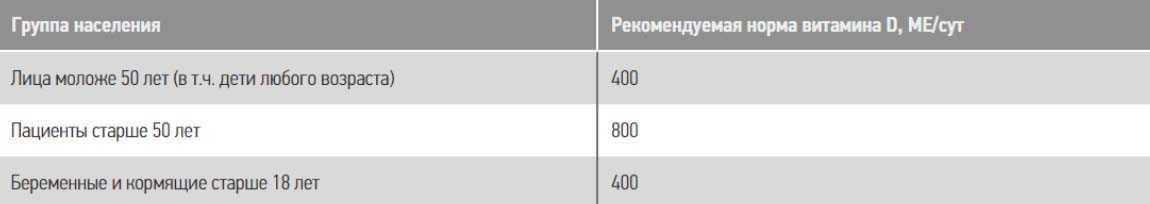
- Включение в рацион питания продуктов, содержащих в большом количестве витамин D (400 -700 МЕ /сутки); микроэлементы (магний, цинк, медь); фолиевую кислоту; витамины K, C и группы B.
- Соблюдение содержания в рационе определенного количества животного белка, поскольку при их избыточном содержании (более 120-150 г) из-за активизации в кишечнике процессов брожения нарушается всасывание кальция.
- Исключение/минимизация продуктов из рациона, нарушающих всасывание кальция в кишечнике (ограничение соли, алкогольсодержащих напитков, кофе).
- Употребления свободной жидкости на уровне 2,0 л/ сутки.
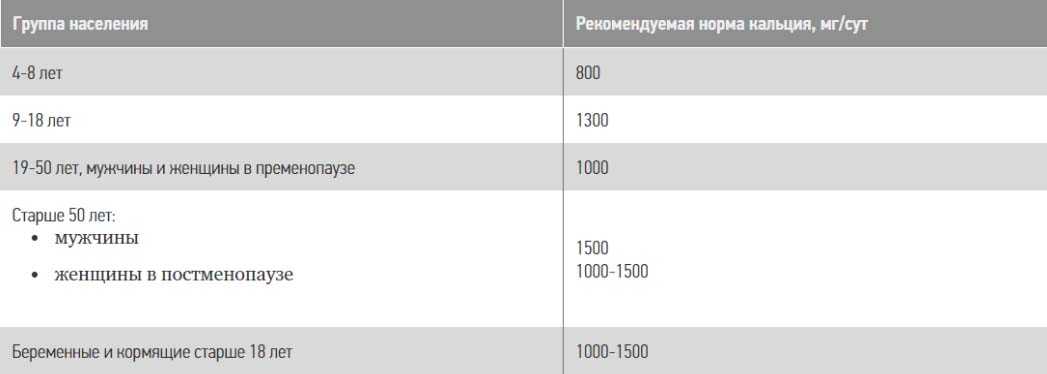
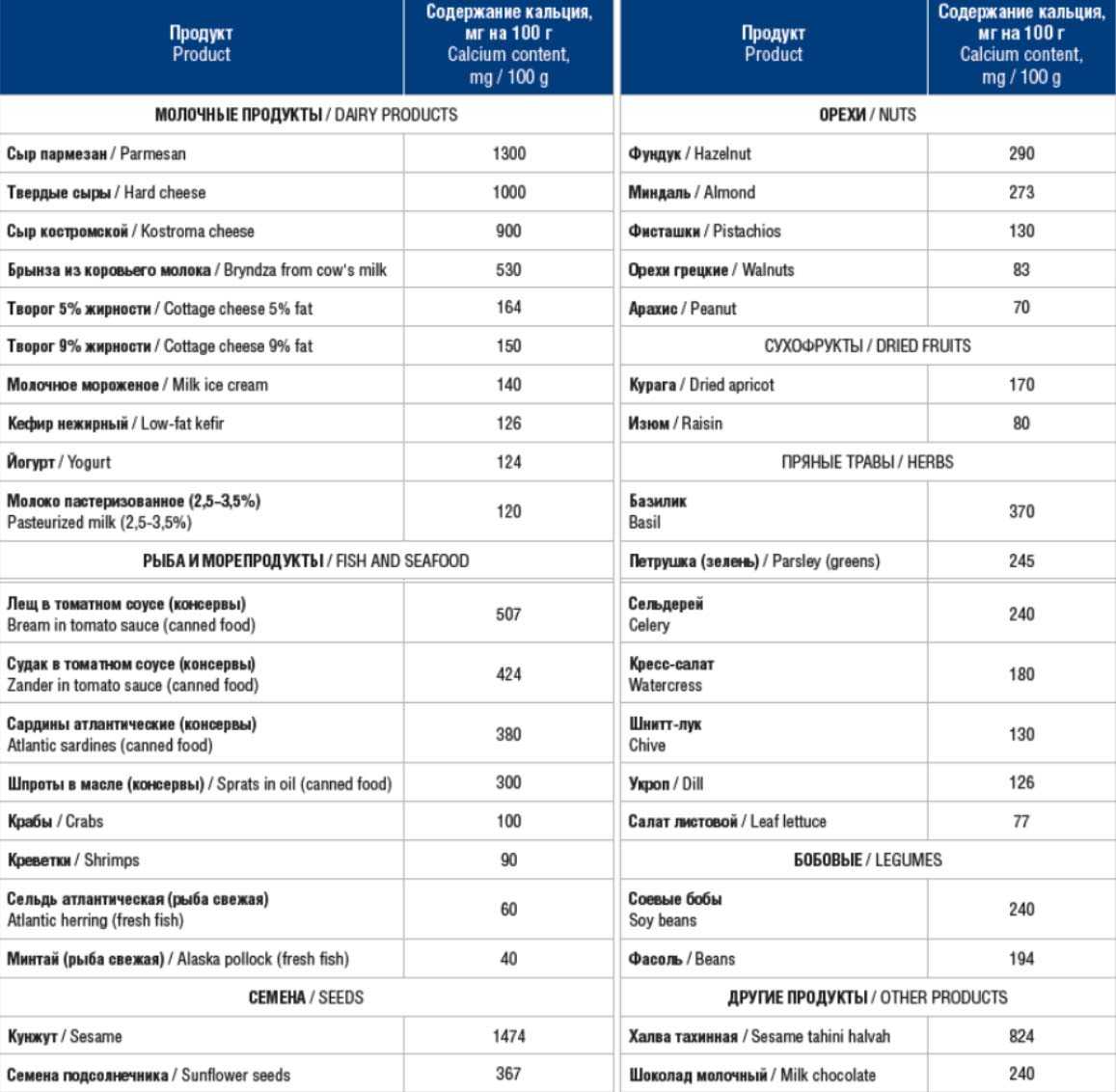
К продуктам, богатым кальцием относятся молочные продукты с низким содержанием жира (йогурт, 1% кефир, ряженка, 0,5% творог, нежирная сметана); ржаной/пшеничный хлеб грубого помола; белая рыба/морепродукты (тунец, судак, сардина, форель, кальмары, креветки); нежирное мясо (курица отварная, говядина, индейка, телятина); овощи/фрукты/зелень в любом виде (зеленый горошек, цуккини, перец, капуста брокколи, морковь, оливки, фасоль, кабачки, абрикосы, укроп, зеленый салат, петрушка, апельсины); семена, орехи, семена, сухофрукты (фисташки, миндаль, грецкие, курага, кунжут, мак). Ниже в таблице приведены основные продукты, богатые кальцием и его количественное содержание в них.
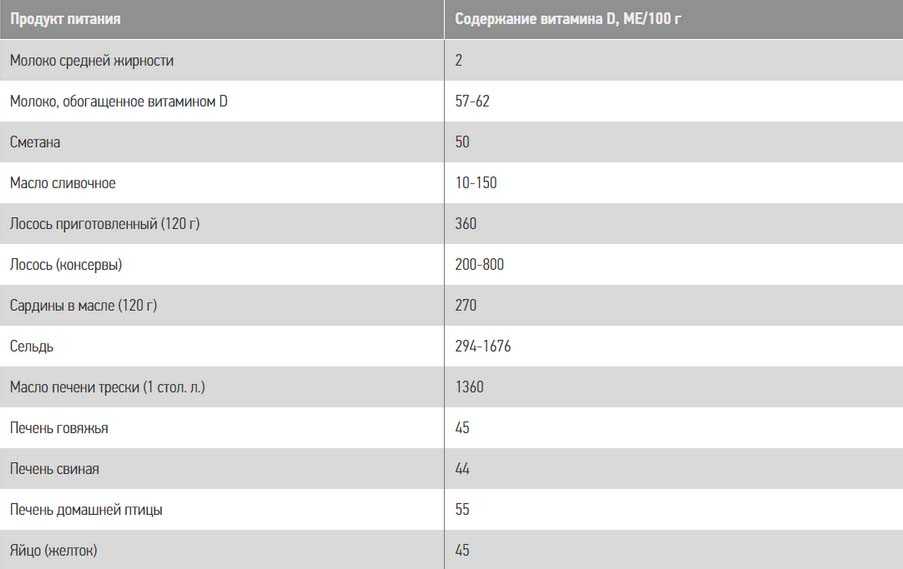
Обязательным является включение в рацион питания продуктов, содержащих витамин D: масло сливочное, желтки яичные, икра рыб, морская рыба (палтус, тунец, лосось, сметана). Ниже в таблице приведены основные продукты, богатые витамином D и его количественное содержание в них.
Важно включать в рацион питания продукты, содержащие магний (орехи, гречневая крупа, телятина, бананы, зеленые листовые овощи, морская капуста, овсянка, бобовые); цинк (сельдерей (листья/корень, овес, сельдь, пшено), морепродукты (кальмары, креветки), семена подсолнуха/тыквы, бобовые культуры; витамины А, группы В, К и С: шиповник, бананы, лимоны, апельсины, грейпфрут, гречка, черная смородина, перец салатный, капуста, морковь, бобовые, нерафинированные растительные масла. Необходимым условием является полное исключение/ограничение в рационе питания таких продуктов как тугоплавкие животные (бараний жир, маргарин, сало), майонез, жирные сорта мяса, колбасные изделия, шоколад, какао, кофеинсодержащие напитки, соусы, консервированные/солёные/маринованные продукты, снек, сдоба, алкогольсодержащие и газированные напитки, поваренная соль (не более 5 г/сутки)
Необходимым условием является полное исключение/ограничение в рационе питания таких продуктов как тугоплавкие животные (бараний жир, маргарин, сало), майонез, жирные сорта мяса, колбасные изделия, шоколад, какао, кофеинсодержащие напитки, соусы, консервированные/солёные/маринованные продукты, снек, сдоба, алкогольсодержащие и газированные напитки, поваренная соль (не более 5 г/сутки).
Причины остеопороза
Остеопороз развивается постепенно. Это – хроническое и прогрессирующее заболевание. Деградация костной ткани связана с нарушением метаболизма её минеральных составляющих – кальция, магния, фтора. Эти нарушения обычно носят возрастной характер: после 35 лет содержание кальция в костной ткани постепенно начинает снижаться. Обменные процессы регулируются гормонами, поэтому гормональные изменения, происходящие с угасанием репродуктивной функции, сказываются и здесь: в менопаузе скорость потери кальция значительно возрастает. Вследствие этого остеопороз в большей степени – женское заболевание. Считается, что каждая третья женщина в возрасте 60-70 лет болеет остеопорозом, а после 80 лет – остеопороз выявляется у двух женщин из трех.
У мужчин остеопороз встречается реже. Вероятность его развития также повышается с возрастом. Но заболевание может быть выявлено и в молодом возрасте и даже у детей.
Факторы, повышающие риск развития остеопороза
- генетическая предрасположенность. Проявляется через семейный анамнез: если у близких родственников (мать, отец, брат сестра) выявлялся остеопороз или повышенная склонность к переломам при незначительных травмах, то остеопороз весьма вероятен.
- женский пол;
- низкорослость, хрупкое телосложение («узкая кость»), малая масса тела;
- менопауза, в том числе преждевременное прекращение месячных.
Другая группа факторов зависит от образа жизни человека. Поэтому влияние данных факторов может быть устранено:
- малоподвижный образ жизни;
- недостаточное поступление кальция с пищей. Среднее потребление кальция не должно быть менее 1000 мг в сутки;
- неправильное питание – избыточное употребление белка приводит к потере кальция из костной ткани, а избыточное количество жиров и пищевой клетчатки мешает всасыванию кальция в кишечнике;
- дефицит витамина D. Данный витамин поступает с пищей, но он также вырабатывается самим организмом – под воздействием солнечных лучей. Недостаточное пребывание на солнце может стать причиной его дефицита;
- курение. Никотин способствует выведению кальция из организма (кальциурии): 1 пачка сигарет в день в течение жизни приводит к потере от 5 до 10% костной массы;
- злоупотребление алкоголем;
- чрезмерное употребление кофе.
Также надо учитывать, что риск развития остеопороза увеличивается в результате:
- большого количества беременностей (более трех);
- длительного вскармливания грудью (более 6-8 месяцев);
- гинекологических заболеваний (при нарушении менструального цикла, бесплодии, удалении яичников до естественного наступления менопаузы);
- некоторых эндокринологических заболеваний;
- длительного приема некоторых лекарственных препаратов;
- длительной иммобилизации (например, при лечении травм).
Как, что и когда лучше пить?
Важно понимать, что различные виды алкогольных напитков имеют практически одинаковую эффективность. Выгодно отличается от них только красное вино, которое содержит большое количество биофлавоноидов – специфических веществ, обладающих антиоксидантным действием и благотворно влияющим на состояние сосудов
Тем не менее, именно периодичность употребления имела большее значение, чем особенности производства и состав напитка.
Чтобы алкоголь положительно действовал на здоровье, он должен поступать в организм регулярно. Исследования доказали, что наибольший эффект достигался при ежедневном употреблении небольших доз, в то время как редкое (менее раза в неделю) поступление этанола в организм не давало подобного результата. Разница в риске развития ишемической болезни сердца в этом случае составила 37% в пользу употребления 5-7 раз в неделю.
Пока это объясняют кратковременным влиянием этанола на организм: изменение чувствительности тканей к инсулину и повышение уровня липопротеидов высокой плотности сохранялось в течение 24 часов. В идеале спиртное должно употребляться сразу перед едой или во время нее.
В вопросах профилактического употребления алкоголя очень важна умеренность. Если злоупотреблять этим продуктом, что случается довольно часто, риск инфаркта и других тяжелых осложнений возрастает многократно. Так, исследование MONICA показало, что мужчины, которые ежедневно пили 5 и более доз спиртного имели вдвое большую вероятность инфаркта по сравнению с абсолютными трезвенниками, а вот 1-2 дозы, наоборот, вдвое снижали этот риск.
Таким образом, для защиты сердца и сосудов, профилактики развития метаболического синдрома и сахарного диабета, требуется одна, максимум две дозы этанола для мужчин и всего одна доза для женщин. В этом случае, как показывают исследования более миллиона человек, общая смертность в популяции снижалась на 18%.
Оценить статью:
| 4.11 из 5 (на основании 11 отзывов) |
Профилактика
К основным мерам профилактики снижения минеральной плотности кости относятся:
- Регулярные динамические физические нагрузки в пределах переносимости по интенсивности и частоте (3—4 раза/неделю по 30-60 минут) в сочетании с приемом препаратов кальция и витамина D3.
- Сбалансированный рацион питания по содержанию кальция, витамина Д, микроэлементам.
- Общее оздоровление (инсоляция ультрафилетовыми лучами в весенне-летний период, отказ от курения, злоупотребления алкогольсодержащими напитками, ограничение кофе).
- Проведение заместительной гормональной терапии в период пред/менопаузы.
- Выявление факторов риска и своевременное проведение специфических мероприятий по профилактике снижения минеральной плотности кости.
Как определяют степень артроза
После первичного осмотра пациента практически всегда направляют на рентген. На начальной стадии врач заметит незначительное сокращение высоты щели между костями, которое произошло из-за истончения хрящевой ткани. На второй стадии суставная щель уже сокращена на треть от нормы, видны остеофиты – костные наросты, а также участки омертвевшего хряща.
Как только в сочленении образуются необратимые деформации, пациенту диагностируют третью стадию. Ситуация может усугубиться настолько, что наступит сращение костей – анкилоз.
Наиболее опасными дегенеративными заболеваниями суставов считаются гонартроз и коксартроз деформирующего характера. Именно они чаще других приводят к инвалидности и требуют хирургического вмешательства на поздних стадиях.
Предотвратить артроз со 100 % уверенностью невозможно. Но существуют профилактические меры, которые максимально отодвинут вероятность его появления. К ним относится адекватная физическая активность, правильное питание, прием витаминов и минералов, а также минимум травм и микротравм.
Хорошей профилактикой специалисты также называют йогу. С помощью регулярных статических нагрузок вы укрепите связки и мышцы. Согласно последним исследованиям, достаточно заниматься 12 минут в день, чтобы по истечении 10 лет получить потрясающие результаты по плотности костей бедра и позвоночника, а значит, исключить остеопороз и артроз в пожилом возрасте.
Йога – простой и эффективный способ профилактики артроза
Лечение воспалительных и дегенеративных заболеваний суставов также отличается
Если в первом случае важно снять воспаление и велика вероятность полностью вылечить болезнь, то во втором – речь идет только о ее приостановлении. Вылечить артроз невозможно, однако вполне реально замедлить его прогрессирование с помощью инъекций протеза синовиальной жидкости и дальше жить полной жизнью
Что происходит с костью при остеопорозе?
Кость по своему строению может быть двух видов: компактной и губчатой. Компактная ткань очень плотная, имеет однородную структуру и состоит из расположенных концентрически костных пластинок. Именно компактное вещество покрывает все кости снаружи. Толще всего слой компактного вещества в средней части длинных, так называемых трубчатых костей: это, например, бедренная кость, кости голени (большеберцовая и малоберцовая), плечевая, локтевая, лучевая кость. Наглядно это показано на картинке чуть ниже.
Головки костей, а также плоские и короткие кости имеют очень тонкий слой компактного вещества, под которым находится губчатое костное вещество. Губчатое вещество само по себе имеет пористое строение благодаря тому, что состоит из костных пластинок, располагающихся друг к другу под углом и образующих своеобразные ячейки.
Губчатое вещество здоровой кости имеет хорошо выраженные костные пластинки и небольшие поры. Пластинки губчатой ткани расположены не хаотично, а соответственно тому, в каком направлении кость испытывает наибольшие нагрузки (например, при сокращении мышц).
При остеопорозе костная ткань теряет свою минеральную составляющую, в результате чего костные пластинки истончаются или пропадают вовсе. Это приводит и к уменьшению толщины компактного и разрежению губчатого вещества.
В итоге изменяется не только сама минеральная плотность кости, но и, что немаловажно, строение костной ткани. Пластинки перестают выстраиваться по линиям сжатия-растяжения, что существенно уменьшает устойчивость кости к нагрузкам
Признаки и симптомы остеопороза
Остеопороз – это заболевание, почти не дающее симптомов на ранних стадиях. Признаки патологии проявляются по мере того, как ослабляется костная ткань:
- боли в спине, возникающие при остеопорозе вследствие разрушения позвонка;
- сутулость;
- уменьшение роста человека;
- переломы даже при незначительном воздействии (особенно опасны переломы шейки бедра – в 20-25% случаев они приводят к смерти в первые 6 месяцев после травмы, а в 40-45% – к инвалидности);
- рыхлая ткань десен;
- боли в суставах, пояснице;
- быстрая утомляемость на фоне физических нагрузок;
- возникновение дискомфорта при долгом нахождении в одной позе;
- частый стул;
- грудной кифоз;
- изжога;
- невозможность сделать полноценный вдох из-за боли в грудной клетке, чувство, что не хватает воздуха;
- ускоренное разрушение зубов;
- судороги в ногах.
К врачу с целью профилактической проверки нужно обратиться при любом из этих симптомов, а также в следующих случаях:
- проведение терапии кортикостероидами на протяжении нескольких месяцев;
- начало менопаузы;
- перелом бедра в пожилом возрасте.
Ранняя проверка на остеопороз возможна по анализу крови, в соответствии с которым приведем показатели нормы по следующим критериям:
- общий кальций – от 2,2 до 2,65 ммоль/л;
- фосфор неорганический – от 0,85 до 1,45 мкмоль/л;
- паратгормон – от 9,5 до 75 пг/мл или от 0,7 до 5,6 пмоль/л;
- ДПИД: для мужчин (нмоль ДПИД/моль креатинина) – от 2,3 до 5,4, для женщин – от 3 до 7,4;
- остеокальцин (нг/мл): для мужчин – от 12 до 52, для женщин до менопаузы – от 6,5 до 42,3, для женщин после менопаузы – от 5,4 до 59,1.
До утраты от 20 до 30% костной массы остеопороз никак себя не проявляет. Поэтому в возрасте после 40 лет рекомендуется обращаться к врачу-эндокринологу для проведения диагностики раз в год.
Периферические тесты
- Более безопасны и доступны скрининговые тесты, также называемые периферическими тестами, которые измеряют плотность кости в нижней части руки – запястье, пальце или пятке. Типы периферических тестов:
- pDXA (периферическая двухэнергетическая рентгеновская абсорбциометрия);
- QUS (количественное ультразвуковое исследование пяточной кости);
- pQCT (периферическая количественная компьютерная томография).
Лабораторные методы исследования на остеопороз
Для диагностики остеопороза необходимы дополнительные исследования, особенно у женщин в пременопаузе и перименопаузе, поскольку распространенность вторичных причин остеопороза в этих группах высока. Эти лабораторные исследования позволяют точно установить вторичные причины остеопороза и оценить состояние организма, подтвердить/исключить сопутствующие заболевания и определить дальнейшую тактику лечения остеопороза.
Для относительно здоровых женщин в постменопаузе, у которых по результатам анамнеза и физического осмотра нет данных, указывающих на заболевание остеопорозом, связанное с патологией, некоторые лабораторные исследования можно исключить. Но основная масса тестов обязательна. Должны проводиться анализы на тиреотропин, полный анализ крови, анализ мочи, биохимическая оценка состояния печени.
| Лабораторный тест | Обоснование/дифференциальный диагноз |
| Сывороточный креатинин | Почечная недостаточность, связанная с вторичным гиперпаратиреозом. |
| Функциональные тесты печени | Внутренние заболевания печени и холестатические расстройства, связанные с многофакторными причинами повышенного риска развития остеопороза. |
| Сывороточный кальций | Увеличение: наблюдается при гиперпаратиреозе. Снижение: при мальабсорбции или дефиците витамина D. |
| Щелочная фосфатаза | Увеличение связано с болезнью кости Педжета, длительной иммобилизацией, острыми переломами и другими заболеваниями костей. |
| Сывороточный фосфор | Уменьшение связано с остеомаляцией. |
| Исследования щитовидной железы (тиреотропин и тироксин) | Гипертиреоз-связанная потеря плотности кости. |
| Скорость седиментации или С-реактивный белок | Может указывать на воспалительный процесс или моноклональную гаммопатию, связанную с потерей костной массы. |
| Полный анализ крови | Оценка злокачественности костного мозга, инфильтративных процессов (анемия, низкий уровень лейкоцитов или низкий уровень тромбоцитов) или мальабсорбции (анемия, микроцитоз или макроцитоз). |
| Выделение кальция с мочой | 24-часовая экскреция кальция с мочой на диете с высоким потреблением кальция проверяет мальабсорбцию и гиперкальциурию – исправимую причину потери костной массы;
Низкая 24-часовая экскреция кальция с мочой предполагает дефицит витамина D, остеомаляцию или мальабсорбцию из-за заболеваний тонкой кишки, таких как целиакия. |
| Сыворотка 25-гидроксивитамин D | Выявляет дефицит витамина D. |
| Сыворотка интактная (цельная молекула) ПТГ | Скрининг на гиперпаратиреоз. |
| Сывороточный тестостерон | Проводится у мужчин. |
| Сывороточный эстрадиол | Скрининг на гипогонадизм у женщин в пременопаузе или перименопаузе. |
| Тканевые трансглутаминазы антитела | Если клинически подозревается глютеновая энтеропатия. |
| 24-часовой свободный от мочи анализ кортизола и ночного подавления дексаметазона | Если подозревается гиперкортизолемия. |
| Электрофорез белков сыворотки и мочи с иммуноэлектрофорезом, как показано | Если подозревается моноклональная гаммапатия. |
Диагностика
Самый достоверный способ определить остеопению – это проведение денситометрии с помощью аппарата, в котором используется двойная рентгеновская абсорбциометрия. В процессе процедуры врач-диагност с помощью устройства сканирует плотность костей в области бедра, позвоночника, в некоторых случаях на запястье. Выбор данных зон объясняется тем, что здесь переломы случаются значительно чаще
Денситометрия – это точная диагностическая методика, позволяющая прогнозировать возможные переломы в дальнейшем.
Также, чтобы измерить плотность костных тканей, врач может назначить количественную компьютерную томографию или количественную ультразвуковую денситометрию. В некоторых случаях для определения диффузной остеопении либо остеопении определённой локализации (к примеру, в позвоночном столбе) достаточно обычной рентгенографии. Наличие периартикулярной формы остеопении говорит о воспалительном процессе в зоне конкретного сочленения. Подобное явление отмечается на фоне ревматоидного артрита, хотя это не говорит о том, что снижена плотность костей по всему скелету.
С помощью рентгенографического исследования осуществляется качественная оценка снижения плотности в костных тканях, а вот использование денситометрии способствует определению количественных показателей уменьшения минеральных веществ в костной ткани.
Использование в целях диагностики денситометрии показано таким категориям пациентов:
Остеопения и остеопороз — разница
Хоть оба заболевания связаны с изменениями в костной и хрящевой системах скелета, они все же имеют различия. Так, при остеопении наблюдаются следующие моменты:
- незначительное уменьшение плотности костных тканей;
- отсутствие симптоматики до первого перелома;
- осанка в норме либо наступает первая стадия сколиоза;
- полное отсутствие болевых ощущений;
- нет затрудненного движения.
Остеопороз имеет некоторые отличия от остеопении. К ним относят:
- значительное снижение объемной плотности кости;
- деформация позвоночника;
- существенное искривление осанки;
- присутствие болевого ощущения в спине (после отдыха боль утихает, при нагрузке – нарастает);
- тяжело встать с постели.
Остеопения и остеопороз имеют достаточно большое количество сходств, однако очень важно научиться различать их. Это поможет быстрее диагностировать патологию и сохранить свое здоровье
Диагностика остеопороза
Проверить состояние организма и подтвердить или исключить диагноз «остеопороз» можно с помощью лабораторных анализов и инструментальных исследований, из которых наиболее проста и информативна – денситометрия.
Лабораторные анализы:
- кальций в моче;
- клинический анализ крови;
- щелочная фосфатаза (показатель биохимии);
- ТТГ;
- маркеры костного разрушения;
- для мужчин – тестостерон.
Инструментальные методы:
- рентгенография;
- денситометрия;
- биопсия костной ткани;
- сцинтиграфия костей;
- МРТ.
Как проверить, есть ли остеопороз, с помощью денситометрии?
Ультразвуковая денситометрия – быстрый и безболезненный способ диагностики. Во время процедуры измеряется скорость распространения УЗ-волн по костной ткани. По более плотным костям ультразвук проходит быстрее. Результат исследования фиксируется компьютером, показатели сравниваются с нормой. Сеанс длится 2-3 минуты, сразу выдается заключение.
Для проведения этой диагностики применяется денситометр Sonost-3000 – оборудование экспертного уровня, которое может выявить потерю даже 2-5% костной массы.
Денситометрия рекомендована:
- нерожавшим женщинам;
- женщинам старше 45-ти лет;
- женщинам, родившим 2-х и более детей;
- в периоде ранней менопаузы;
- при нарушении менструального цикла;
- при наличии вредных привычек;
- мужчинам после 50-ти лет;
- в случае дефицита половых гормонов.
Обязательно нужно пройти УЗ-денситометрию, если:
- часто случаются переломы;
- был длительный курс глюкокортикостероидов, мочегонных средств, противосудорожных препаратов и антикоагулянтов;
- диагностирован гиперпаратиреоз или другие нарушения функции паращитовидных желез.
Также показаниями служат:
- изменение осанки;
- костные и мышечные боли на фоне перемены погоды;
- боли в пояснице и груди при статической нагрузке;
- старческая сутулость;
- ночные судороги в ногах;
- разрушение зубов;
- снижение роста;
- дефицит массы тела;
- остеопороз у близких родственников;
- низкий уровень тестостерона у мужчин;
- и др.
Лечение остеопении
Пациенты с остеопенией должны изменить качество питания, важно больше двигаться, принимать витамин D, кальций и некоторые другие микроэлементы, не только с пищей, но и в виде специальных добавок. Суточная норма потребления витамина D: женщины старше 70 лет — 800 МЕ, мужчины и женщины молодого возраста – 600 МЕ, а дети до 1 года – 400 МЕ
Норма употребления кальция в день: женщины старше 45 лет и мужчины старше 55 лет -1000 мг, женщины старше 55 лет и мужчины старше 70 лет — 1200 мг. Кальций принимают дробно, не более 600 мг за один прием
Суточная норма потребления витамина D: женщины старше 70 лет — 800 МЕ, мужчины и женщины молодого возраста – 600 МЕ, а дети до 1 года – 400 МЕ. Норма употребления кальция в день: женщины старше 45 лет и мужчины старше 55 лет -1000 мг, женщины старше 55 лет и мужчины старше 70 лет — 1200 мг. Кальций принимают дробно, не более 600 мг за один прием.
Первым делом врачи начинают лечить болезнь, которая провоцирует ломкость костей, например, целиакия, диабет, увеличение эндокринных желез. Программа терапии заболеваний составляется в зависимости от клинических результатов диагностики, учитывая такие факторы риска, как: наследственная предрасположенность, телосложение, хронические заболевания. Часто назначают кальцитонин и такие гормоны, как: эстрогены и прогестероны. Применение специальных препаратов не требуется. Однако, бисфосфонаты следует применять в исключительных случаях, ведь их использование в качестве профилактики переломов костей скелета приводит, как правило, к побочным эффектам. Поэтому врач наблюдает за динамикой изменения плотности костной ткани.
Помимо медикаментозного лечения, лечение остеопении включает остеопатию: проводится лечебный массаж, занятия ЛФК (лечебная физическая культура).
| ЛФК | |
| Первичный прием врача ЛФК | 5000 |
| 1 занятие ЛФК индивидуально | 5000 |
| Массаж | |
| Классический массаж (общий массаж) 60 мин | 2800 |
| Классический массаж (общий массаж) 90 мин | 4000 |






























