Лечение синдрома Марфана
К сожалению, на сегодняшний день лекарственные методы терапии этой генетической патологии еще не разработаны
Однако пациентам с синдромом Марфана важно соблюдать все назначения врачей, чтобы устранить симптомы патологии и замедлить темпы ее развития
Лечение зависит от клинических проявлений болезни:
- при аневризме аорты назначают препараты, которые снижают частоту и силу сердечных сокращений, снимая избыточную нагрузку на сосуды;
- пациентам с синдромом Марфана часто назначают антигипертензивные препараты для снижения артериального давления;
- хондроитин и глюкозамин относятся к естественным компонентам соединительной ткани — их прием улучшает структуру хрящей и предупреждает патологии суставов;
- для стимуляции образования коллагена выписывают специальные БАДы — L-карнитин, витамины из групп С, D, Е, В, а также кальций, цинк и другие пищевые добавки.
Пациентам противопоказаны физические нагрузки, постоянная активность, травмоопасные игры. Рацион питания людей с синдромом Марфана должен быть насыщен белками, полезными жирными кислотами, микро- и макроэлементами. Для поддержки структур скелета пациентам с мутацией в гене FBN1 показано ношение корсетов, укрепление мышц с помощью ЛФК и оздоровительного массажа.
В некоторых случаях может помочь только хирургическое лечение — операции по замене части аорты, клапанов, исправлению костных патологий или коррекции патологий глаза, которые существенно снижают риски опасных осложнений.
4.Лечение
Консервативного лечения гамартомы легкого не существует. Однако и хирургическое ее удаление далеко не всегда является необходимым и целесообразным. Этот вопрос решается в индивидуальном порядке, по результатам наблюдения в динамике и с учетом ряда факторов: размер, месторасположение, тенденция к росту и, если она есть, темпы увеличения. В тех случаях, когда даже биопсия не дает однозначного ответа, когда гамартома достигает гигантских размеров, или же по настоянию пациента, который испытывает выраженный психологический дискомфорт по данному поводу, целесообразно хирургическое удаление опухоли. Как правило, применяется техника малотравматичного вылущивания; сегодня все чаще используются также высокотехнологичные методы торакальной хирургии (лазерные, криотерапевтические и т.д.).
Диагностика гемангиомы печени
 Распознать гемангиому достаточно сложно. Она часто маскируется другими доброкачественными образованиями железы. При физикальном обследовании не удается прощупать опухоль из-за небольших ее размеров. Дебют симптоматики наступает в критических случаях, при развитии осложнений. Для постановки диагноза используется комплекс лабораторно-инструментальных методов:
Распознать гемангиому достаточно сложно. Она часто маскируется другими доброкачественными образованиями железы. При физикальном обследовании не удается прощупать опухоль из-за небольших ее размеров. Дебют симптоматики наступает в критических случаях, при развитии осложнений. Для постановки диагноза используется комплекс лабораторно-инструментальных методов:
- Общее и биохимическое исследования крови, коагулограмма. Они показательны только при осложнениях, например, механической желтухе или коагулопатии.
- Иммуногистохимическое исследование. Онкомаркеры не обнаруживаются, что позволяет судить о доброкачественном характере опухоли.
- Ультразвуковое исследование органов брюшной полости является наиболее информативным методом. На УЗИ врач оценивает размеры, локализацию и структуру гемангиомы в печени.
- Компьютерная томография с внутривенным контрастированием и магнитно-резонансная томография. Данные инструментальные методы дополняют сведения, полученные при УЗИ. Гемангиома печени на МРТ визуализируется как дополнительное образование с четким очертанием и неоднородной структурой, которая отличается от нормальной печеночной ткани. Благодаря УЗИ может быть заподозрена гемангиома печени, а на МРТ она подтверждается.
- Сцинтиграфия с использованием меченых эритроцитов. Радиоизотопные методы обладают высокой чувствительностью относительно ангиоматозных образований у взрослых. Метод позволяет провести дифференциальную диагностику злокачественной опухоли с гемангиомой.
- Чрезкожная биопсия. Используется крайне редко из-за высокого риска кровотечения и наличия других не менее информативных методик диагностики.
- Ангиография. Метод предоставляет данные о состоянии печёночной артерии.
Зачастую сосудистые аномалии, которые проявляются гемангиомой печени, диагностируются случайно. Образование может быть случайно обнаружено при обследовании по поводу иного заболевания.
Отдельно следует выделить генетические исследования. Так, доказана связь между группой крови и гемангиомой. Заболеванию больше подвержены люди со второй группой.
Пигментные невусы (родинки, родимые пятна)
На теле любого человека есть несколько родинок разного размера, но удалять их необязательно. Существуют невусы, от которых нужно избавиться из-за риска ракового перерождения. Для простоты запоминания признаки «нехорошей» родинки описываются системой «АКОРД».
- А — асимметричность.
- К — неровность края, фестончатость.
- О — окраска. О злокачественном перерождении говорит темный почти черный цвет новообразования, наличие участков другого оттенка.
- Р – размер. Быстрый рост родинки – неблагоприятный признак. К врачу нужно обращаться, если невус стал более 6 мм в диаметре.
- Д — динамика, Опасные признаки – изменение внешнего вида родинки, выпадение растущих на ней волосков, кровоточивость, появление узелков, корочек или язвочек, зуд, жжение и воспаление окружающей кожи.
После удаления образования проводится исследование тканей на раковые клетки.
Папилломы
Эти мягкие наросты, принимаемые за родинки — проявления вирусной инфекции, которая, распространяясь, приводит к формированию новых наростов. При травмировании одеждой и украшениями мягкие «висюльки» могут отрываться, изъязвляться, кровоточить. Но самое опасное осложнение папиллом — перерождение в рак. Поэтому эти образования нужно удалять.
Поскольку вирус поражает весь организм, раковые опухоли могут возникнуть в половых путях, толстом кишечнике и прямой кишке. Больным, страдающим папилломатозом (множественными папилломами), проводится комплексное обследование и назначается противовирусное лечение.
Основные методы диагностики
Помимо первичного пальпаторного осмотра, надо выполнить следующие исследования, назначенные врачом:
- ультразвуковое сканирование молочных желез;
- маммография;
- аспирационная биопсия;
- МРТ (по показаниям).
При УЗИ крайне сложно выявить опухоль, потому что новообразование состоит из нормальных тканей молочной железы (железистая, жировая и фиброзная). Оптимально выявить гамартому при маммографии (на снимках врач увидит узел с четкими контурами). С помощью аспирационной биопсии можно взять клетки из опухолевой ткани, но в большинстве случаев результат из лаборатории покажет нормальную цитологическую картину, потому что гамартома состоит из обычных клеточных структур молочной железы.
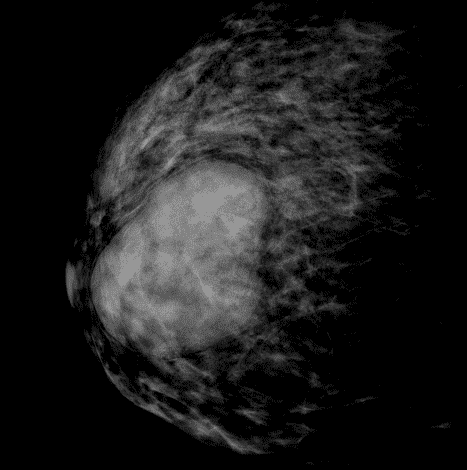
Гамартома легкого
Гамартома легкого – наиболее частая локализация этого типа опухоли, поэтому и сам термин «гамартома» обычно подразумевает внутрилегочную локализацию процесса. Считается, что среди всех доброкачественных новообразований и опухолеподобных процессов в ткани легкого на долю гамартом приходится до 70% случаев. Образование чаще обнаруживается у лиц в возрасте 30-50 лет, преимущественно мужчин.
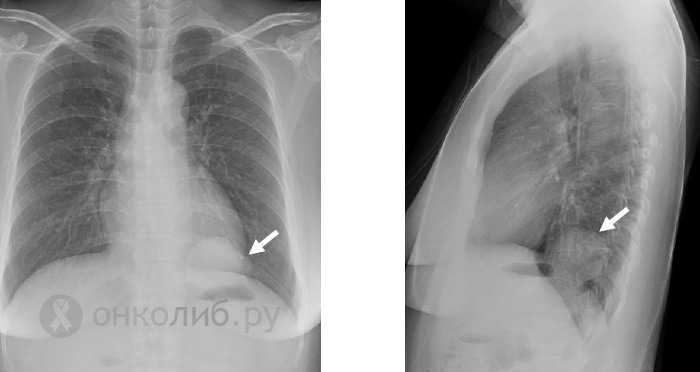
снимок: гамартома в нижней доле легкого
Ввиду большого количества хрящевой ткани в гамартоме легкого, ее раньше называли хрящевой опухолью. Новообразование обычно расположено в периферических отделах легких, чаще – справа, в нижней доле. Опухоль длительное время никак себя не проявляет и растет крайне медленно, но внутрибронхиальное ее расположение или близ крупных сосудов может привести к серьезным последствиям, которые не позволяют игнорировать заболевание или принимать выжидательную тактику.
В легком обычно обнаруживается единичная хондроматозная гамартома, не превышающая 2-3 см, хотя возможен рост опухоли до 10-12 см. Среди других разновидностей диагностируются леймомиоматозная, фиброзная гамартома.
Гамартома легкого десятилетиями протекает бессимптомно, но при локализации в бронхах или области корня легкого признаки опухоли появляются раньше, нежели в случае периферических новообразований.
Симптомы гамартомы легкого
- Болезненность или необычные ощущения на стороне роста образования при периферическом расположении гамартомы;
- Кашель;
- Одышка;
- Кровохарканье.
При росте опухоли в стенке бронха рано или поздно возникает нарушение его проходимости, вследствие чего легочная ткань спадается, сегмент или доля легкого перестают вентилироваться, развивается воспалительный процесс по типу обтурационной пневмонии. Симптоматика напоминает рецидивирующее бронхо-легочное воспаление, а при обследовании удается обнаружить образование, ставшее причиной подобных нарушений. В части случаев гамартому, растущую в просвет крупного бронха, невозможно отличить от центрального рака легкого при проведении рентгенологических исследований.
Для диагностики гамартомы легкого обычно проводят рентгенографию органов грудной клетки, компьютерную томографию, МРТ, бронхоскопию, а иногда – торакоскопию с биопсией опухоли.
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
3.Симптомы и диагностика
Подавляющее большинство случаев гамартомы легкого являются бессимптомными, и носитель может длительное время даже не догадываться о наличии опухоли. В единичных случаях, – при значительном размере и определенной локализации гамартомы, – встречаются болевой дискомфорт, мокрый кашель, а также доступные аускультации изменения дыхательной акустики.
Как правило, гамартома обнаруживается случайно, например, при профилактическом или плановом (по другому поводу) рентген-исследовании, и обязательно становится объектом дифференциальной диагностики – прежде всего, со злокачественной неоплазией. В зависимости от ситуации, назначают компьютерную томографию, фибробронхоскопию, пункцию с целью отбора биоптата – гистологический анализ позволяет окончательно установить характер опухоли.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖИРОВОЙ ТКАНИ
Липома
Одна из самых частых доброкачественных опухолей (30—40%). Может возникнуть всюду, где есть жировая ткань. При локализации в дерме обычно инкапсулированная, в других участках тела слабо отграничена. Озлокачествляться могут опухоли, локализованные в забрюшинном пространстве, другие локализации практически не озлокачествляются. Липомы нередко бывают множественными, иногда развиваются симметрично. Рост их не связан с общим состоянием организма. Опухоль имеет форму узла дольчатого строения. При длительном существовании в липоме могут развиваться дистрофические изменения, обызвествление, оссификация.
Существуют многочисленные варианты зрелых жировых опухолей, которые отличаются от классической липомы как клиническими проявлениями, так и некоторыми морфологическими особенностями.
Миелолипома
Редкая опухоль, чаще встречается в забрюшинном пространстве, клетчатке малого таза, надпочечниках. Не озлокачествляется.
Подкожная ангиолипома
Многочисленные болезненные узлы. Встречается чаще в молодом возрасте у мужчин на передней стенке живота, на предплечье.
Веретеноклеточная липома
Наблюдается чаще у взрослых мужчин (90%). Узел округлой формы, плотный, медленно растущий, чаще локализован в области плечевого сустава, спины. Рецидивы и метастазы после иссечения не описаны, несмотря на тот факт, что опухоль может инфильтрировать окружающие ткани.
В хондро- и остеолипомах выявляют метапластические участки костной и хрящевой ткани.
Доброкачественный липобластоматоз
Подразделяется на узловатую (добр. липобластома) и диффузную (добр. липобластоматоз) формы. Болеют чаще мальчики до 7 лет (88%). Опухоль локализуется на нижней конечности, в области ягодиц и на верхней конечности — надплечье и кисть. Описаны также поражение шеи, средостения, туловища. Опухолевый узел инкапсулированный, дольчатый, шаровидной формы, может достичь 14 см. После хирургического лечения возможны рецидивы, иногда повторные. Метастазы не описаны.
Гебернома (фетальная липома)
Липома из липобластов, псевдолипома — исключительно редкая опухоль, локализуется в местах, где имеется бурый жир (шея, аксилярная область, сина, средостение). Представлен дольчатым узлом обычно маленького размера. Не рецидивирует и не метастазирует.
Причины гамартомы
Механизм развития новообразования связан с нарушением закладки органов во время внутриутробного развития. Патология может развиться под влиянием неблагоприятных факторов жизнедеятельности, из-за мутации генов либо на фоне наследственной предрасположенности.
Во время эмбрионального развития происходит нарушение процесса роста и деления клеток в органе, что приводит к спонтанному их разрастанию, неправильной дифференцировке. Рост новообразования начинается с момента рождения ребёнка и может несколько десятилетий никак себя не проявлять.
Причины гамартомы легкого
Гамартома лёгкого развивается на фоне порока развития лёгочной системы, связанного с нарушением закладки и формирования бронхолёгочных структур в период эмбриогенеза. Хрящевые, соеднительнотканные и гладкомышечные компоненты гамартомы лёгкого берут своё развитие и мезенхимы – зародышевой ткани. Вторично в патологический процесс вовлекаются эпителиальные структуры во время роста новообразования.
Предрасполагающими факторами также считаются генные мутации, генетическая предрасположенность, длительное воздействие негативных факторов (ионизирующее излучение, опасные химические вещества и т.д.).
Последствия и осложнения
Гамартома характеризуется постепенным разрастанием. Для новообразования характерен крайне медленный рост, поэтому пациенты длительное время не предъявляют никаких жалоб. Осложнения могут возникнуть при чрезмерном разрастании опухоли. Увеличиваясь в размерах, гамартома нарушает работу не только самого органа, в котором находится, но и в близлежащих органах и тканях из-за сдавливания.
При расположении гамартомы в лёгких ущерб может быть нанесён бронхиальному дереву, просвет которого сдавливается под воздействием разрастающихся тканей опухоли. При выявлении множественных узлов перед врачом стоит очень важная задача – исключить редкую генетическую патологию – болезнь Коудена, для которой характерно образование опухолей и в других внутренних органах и тканях.
Опасность кроется в риске озлокачествления, которая сопровождается появлением папиллом и бородавок на слизистых оболочках и кожных покровах.
Если гамартома гипоталамуса располагается в промежуточном мозге, то у пациента могут возникать психические расстройства, потеря сознания, неадекватное поведение, судорожная активность.
Если гамартома располагается в печени, то может возникнуть внутреннее кровотечение при прорастании и разрыве новообразования. При ускоренном росте гамартомы печени и наполнении её содержимого кистозным составляющим, высок риск развития рака.
При гамартоме молочной железы также крайне важно провести своевременную дифференциальную диагностику для исключения рака молочной железы
Симптомы
Клиническая картина гамартомы легкого зависит от размеров опухоли, ее локализации относительно крупных бронхов, диафрагмы и грудной стенки. По выраженности симптомов опухолевого процесса различают три стадии заболевания:
I стадия, обусловленная бессимптомным течением;
II стадия, отличается скудной клинической симптоматикой;
III стадия, характеризуется развитием выраженной симптоматики, что обусловлено внушительными размерами опухоли и компрессией окружающих тканей.
Чаще всего гамартомы, характеризуются длительным и бессимптомным течением. Выявление опухоли происходит случайно при проведении рентгенографии грудной клетки либо во время вскрытия. При периферической локализации и небольших размерах новообразования может не отмечаться развития клинических симптомов.
После достижения гамартомой внушительных размеров возникает сдавление тканей легкого, бронхов, диафрагмы и грудной стенки. У пациента появляется одышка, боли в грудной клетке на стороне поражения, которые чаще всего появляются на высоте глубокого вдоха и сопровождаются кашлем, а при серьезной физической нагрузке – кровохарканье. При сдавлении гамартомой крупного бронха возникает клиническая картина, характерная для центральной опухоли легкого.
При эндобронхиальной локализации гамартомы возникают локальное нарушение проходимости бронха, которые сопровождаются гиповентиляцией и сегментарными ателектазами соответствующего отдела легкого и возникновением обтурационной пневмонии. В этом случае клиническая картина гамартомы может сопровождаться появлением симптомов хронического инфекционного процесса в легких.
При множественной гамартоме легкого может возникать триады Карнея, сочетающаяся с лейомиобластомой желудка и экстраадренальнойпараганглиомой, или Кауден-синдромом, характеризующимся множественными доброкачественными образованиями внутренних органов и высоким потенциалом развития рака молочной и щитовидной желез, пищеварительного тракта и мочеполовой системы.
Причины и разновидности гамартом
На сегодняшний день большинством исследователей признано, что гамартома – все-таки опухоль, ведь она несет в себе обязательные признаки неоплазии, такие как нарушение дифференцировки клеток, их атипия, избыточное неконтролируемое размножение. Будучи процессом, возникшим в эмбриональном периоде, она характеризуется довольно пестрым клеточным составом, но элементы опухоли всегда совпадают с тканями того органа, в котором она расположена.
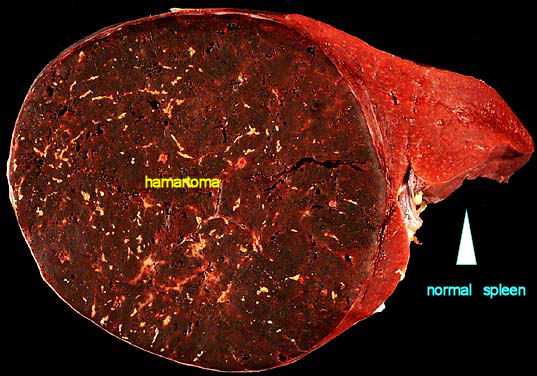
Гамартома на примере селезенки. Опухоль отличается по структуре от нормальных тканей органа, но её составляющие типичны для зоны роста
В гамартоме могут быть обнаружены участки мышечной, жировой, хрящевой, соединительной ткани, костные островки и сосудистые элементы. В зависимости от преобладания той или иной ткани, выделяют хондроматозную гамартому, липоматозную, лейомиоматозную разновидности и другие, более редкие варианты.
- Хондроматозная гамартома имеет четко выраженный хрящевой компонент, преобладающий среди других структур опухоли,
- Липоматозная содержит значительное количество жировой ткани,
- Лейомиоматозная – гладкомышечной ткани.
Внешне гамартома представляет собой узел с четкими границами, плотной или плотно-эластической консистенции, серого, белого, розового цвета на разрезе. Обычно гамартома безболезненна и имеет размеры около 2 см, а при большей величине опухоль способна сдавливать сосуды и окружающую ткань, протоки органа, бронхи и т. д. Как правило, обнаруживается единичное образование, хотя возможен и множественный рост.
Причинами гамартомы считаются нарушения при закладе органов на ранних этапах внутриутробного развития. Вероятно, эти аномалии связаны с наследственными факторами, спонтанными мутациями в генах, воздействием неблагоприятных внешних факторов (канцерогенов) на будущих родителей.






























