Варианты спондилоартропатий
С учетом локализации и проявления клинической картины, выделяются следующие варианты заболевания:
- Центральная. В 50% случаев поражается позвоночник (чаще поражается крестцово-подвздошные сочленения, также поражаются поясничный, грудной и шейный отделы позвоночника).
- Периферическая. Развивается в молодом возрасте до 40 лет. Суставы
- могут выстрелить после инфекции, так называемая болезнь Рейтера. Болезнь
- затрагивает не только позвоночный столб, но и колени, голеностопы, тазобедренные суставы (чаще поражаются суставы нижних конечностей) и локтевые суставы (может и вовсе без позвоночника протекать).
При проведении дополнительных исследований отдельно были выделены внескелетные проявления. Это осложнение длительного течения заболевания без должного лечения. В процесс вовлекаются чаще всего почки, развивается IgA-васкулит.
Причины развития болезни Бехтерева

Точные причины развития болезни Бехтерева до сих пор неизвестны. Как и при других ревматических заболеваниях, в основе лежит неправильная работа иммунной системы. Защитные функции организма направлены против клеток и тканей организма и таким образом вызывают воспалительные реакции. Анкилозирующий спондилит относится к числу аутоиммунных заболеваний.
Специалисты связывают его в конкретных случаях с генетическим наследованием. Наследственная предрасположенность лежит в основе возникновения болезни Бехтерева. Если у одного из родителей есть болезнь Бехтерева, риск заболевания ребенка оценивается от 4 до 15%.
Факторы, провоцирующие спондилоартрит
Факторы риска, способствующие развитию спондилоартрита:
- частые переохлаждения;
- инфекционные заболевания;
- гормональные нарушения;
- хроническое воспаление кишечника;
- воспалительное заболевание мочеполовых органов.
Причиной также может стать травма тазобедренного отдела или позвоночного столба.
Профилактика туннельного синдрома
Есть ряд рекомендаций по профилактике туннельного синдрома:
- Делая что-либо руками, не сжимайте их слишком сильно.
- Не выворачивайте запястье.
- Во время работы и отдыха держите запястья в прямом положении.
- Следите за осанкой.
- Организуйте свое рабочее место таким образом, чтобы избегать неправильных положений.
- Во время работы уделяйте время отдыху.
- Следите за температурой рук. Находясь на холоде, надевайте перчатки.
- Следите за общим самочувствием, контролируйте результаты анализов крови.
Если вы много работаете за компьютером, вероятность развития туннельного синдрома есть, хотя она и не доказана медиками. Технический прогресс не стоит на месте. Специалисты разрабатывают мышки и клавиатуры так, что они снижают нагрузку на кисти рук.
То, что такая патология как туннельный синдром стала весьма распространенной, это ни для кого не секрет. При появлении первых ее симптомов не откладывайте визит к врачу. Квалифицированный специалист подберет грамотную схему лечения и поможет добиться стойкой ремиссии.
Диагностика болезни Бехтерева
При заболевании всегда отмечаются изменения суставного хряща и костей, но не всегда – сильные боли. Болезнь Бехтерева развивается не за 1-2 месяца, а в течение нескольких лет. Боль и скованность в груди, поясничные боли – это все возникает уже после начала деградации межпозвоночных суставов.
Для диагностики болезни Бехтерева используются:
- Рентгенография.
- Магнитно-резонансная томография.
- Исследование на наличие антигена тканевой совместимости (гена HLA B-2, который отвечает за предрасположенность к болезни Бехтерева).
- Ультразвуковые исследования кистей и стоп.
- Лабораторные анализы на СОЭ, С-реактивный белок (СРБ). Для болезни Бехтерева характерно повышение скорости оседания эритроцитов (СОЭ).
Также следует провести полное обследование, чтобы определить внесуставные очаги проявления (анализ крови, флюорография, электрокардиография и других). К примеру, могут проявиться почечная недостаточность и проблемы со зрением вплоть до сращивания радужки, катаракты или глаукомы.
Понять на начальных стадиях, что мы имеем дело с болезнью Бехтерева, трудно. Врач может назначить рентген таза для рассмотрения крестцово-подвздошных суставов (если изменения выражены слабо, повторный рентген проводят через 2 года, чтобы наблюдать за их характером и течением). МРТ – более чувствительный метод для диагностики на болезнь Бехтерева. Впоследствии полученные томограммы анализируются врачом-ревматологом.
Из всех лабораторных методов наиболее важным считается определение СОЭ и СРБ, поскольку так доктор может получить расширенную информацию о текущей стадии воспалительного процесса.
После диагностики болезни Бехтерева можно приступать к терапии. Ее назначают в зависимости от стадии и формы заболевания.
Упражнения при туннельном синдроме
Туннельный синдром возникает из-за сдавливания срединного нерва, что вызывает болезненные ощущения не только в кисти, но и вплоть до локтевого сустава.
Облегчить состояние пациента и уменьшить давление можно. Для этого необходимо выполнять специальные упражнения.
Если вы во время зарядки чувствуете дискомфорт, похожий на растяжение мышц, не пугайтесь. В этом нет ничего страшного. Самое главное остановиться, если это ощущение перерастет в сильную боль.
Перед началом работы руку необходимо разогреть. Для этого приложите к ней тепло на 15 минут. Когда упражнения будут выполнены, приложите холод на 20 минут. Так вы сможете избежать развития воспалительного процесса.
Разгибание запястья
Упражнение необходимо выполнять для растягивания мышц внутренней части предплечья.
Одну руку следует вытянуть вперед на высоту плеча
Важно, чтобы локоть при этом не блокировался. Затем сгибайте запястье, направив наружную сторону кисти на себя
Визуально это напоминает сигнал «СТОП». Свободной рукой тяните кисть на себя, пока не почувствуете натяжение во внутренней части предплечья. Задержитесь на 15 секунд. Полный цикл приведенных движений необходимо выполнить 5 раз.
Те же манипуляции произведите и со второй рукой. Врачи рекомендуют выполнять упражнение ежедневно, по 4 раза в сутки.
 Разгибание запястья
Разгибание запястья
Сгибание запястья
Упражнение необходимо выполнять для растягивания мышц внешней части предплечья.
Одну руку следует вытянуть вперед на высоту плеча. Ладонь направляется вниз, запястье сгибается так, что пальцы направляются в пол. Второй рукой тяните первую по направлению к себе до тех пор, пока не почувствуете растяжение плечевого сустава, оно должно причинять несильную боль. Задержитесь в этом положении на 15 секунд. Повторите все манипуляции 5 раз, затем сделайте все то же со второй рукой.
Скольжение срединного нерва
Скольжение срединного нерва — упражнение на растяжку, которое способствует улучшению подвижности сдавленного нервного окончания.
- Для начала необходимо сжать ладонь в кулак.
- В таком положении постарайтесь развести пальцы и вытянуть их. Большой палец должен остаться в том же положении, он прижат к кисти. Далее руку следует согнуть по направлению к предплечью, а большой палец разжать и вытянуть в сторону.
- Второй рукой окажите давление на большой палец, растягивая его.
Популярные статьи
Высокооплачиваемые профессии сегодня и в ближайшем будущем
Дополнительный заработок в Интернете: варианты для новичков и специалистов
Востребованные удаленные профессии: зарабатывайте, не выходя из дома
Разработчик игр: чем занимается, сколько зарабатывает и где учится
Как выбрать профессию по душе: детальное руководство + ценные советы
В каждом из перечисленных выше положений нужно задержаться на несколько секунд. Когда сделаете все, повторите упражнение с другой рукой.
Этот комплекс можно выполнять до 15 раз в день 6-7 дней в неделю.
Скольжение сухожилия
Скольжение сухожилия способствует комфортному растяжению сухожилия запястья. Его можно выполнять одновременно двумя руками или делать это по отдельности:
- Согните руку в локте таким образом, чтобы предплечье было направлено наверх.
- Пальцы должны быть разогнуты в направлении вверх.
- Сгибайте пальцы так, чтобы визуально они напоминали крючок.
- В каждом положении необходимо задержаться на 3 секунды.
Крест
Упражнение «Крест» дает возможность проработки мышц предплечья.
Плотно установите ладонь на поверхности стола. Сверху положите вторую руку в перпендикулярном положении. Попытайтесь оторвать от поверхности стола запястье и пальцы нижней руки, при этом верхней оказывайте давление. Зафиксируйте такое положение в течение 5 секунд, затем расслабьте. На каждую руку сделайте по 10 повторений.
Тренировка с мячиком
Еще одно упражнение для проработки мышц предплечий. Если у вас есть маленький резиновый мячик, прекрасно. Если нет, просто сверните пару носков.
Сожмите инструмент в одной из рук, держите в течение 5 секунд и расслабьте напряжение. На каждую руку необходимо сделать по три круга по 10 повторений.
Растяжка запястий с утяжелителем
Правильная техника выполнения поможет растянуть мышцы-сгибатели предплечья. Вес утяжелителя зависит только от вас, начните с банки горошка, к примеру. Если будете чувствовать себя комфортно, можно постепенно увеличивать отягощение.
Возьмите утяжелитель в руку, вытяните ее вперед ладонью вниз. Сгибайте запястье и разгибайте. Продолжительность одного подхода – 10 повторений. Всего нужно сделать 3 круга.
Необычные, но типичные проявления
Из сотни больных только у трёх болезнь может начинаться совсем странно с поражения глаза, обычно, его сосудистой оболочки, псориаза, воспаления слизистой кишечника. Далеко не всегда эти симптомы идут рука об руку, чаще с небольшим интервалом последовательно воспаляется глаз, краснеет, как положено, наличествует слезотечение и светобоязнь. Офтальмолог лечит увеит долго и не совсем успешно. Заболевание глаза затухает, потом вспыхивает вновь, берутся анализы на разных возбудителей, правда, ничего плохого не находят.
После пациент отправляется к дерматологу с какими-то шелушащимися бляшками на коже, ему выставляют диагноз «псориаз». Но через пару другую недель начинается маета поносами с болями в животе, чем занимается уже гастроэнтеролог, который, как правило, связывает воедино всё случившееся за последние месяцы, и направляет пациента к ревматологу.
А возможен ещё клинический сюжет с развитием аритмии после поражения глаз и кожи. При кардиологическом обследовании находят воспаление внутренней оболочки аорты, что само по себе совсем уж редкость. Кардиолог связывает всё произошедшее и направляет пациента к коллеге ревматологу.
А может случиться вариант с поражением почек, причём в любом предварительном наборе симптомов: поражение кожи с глазами или без глаз, с поносами или без, с нарушением ритма или без оного. В общем, всё непросто и бессистемно, если на фоне таких клинических проявлений есть хоть какой-то намёк на поражение суставов позвоночника, то до постановки правильного диагноза пройдёт меньше времени.
Механизм и причины развития болезни
Впервые остеохондропатия указанного вида была описана немецким врачом-рентгенологом Келлером в 1908 году. С того времени учеными-медиками патология была достаточно хорошо изучена. Болезни свойственен хронический характер течения. В зависимости от места локализации зоны поражения медики различают 2 формы указанной патологии.
Болезнь Келлера 1 поражает ладьевидную кость, находящуюся в центре стопы. Патология может развиваться одновременно на обеих ногах. Чаще всего заболевание встречается у мальчиков до 7 лет.
Болезнь Келлера 2 охватывает головки второй и третьей костей плюсны, сочлененных с основаниями пальцев стоп. Она наиболее распространена среди девочек 10–15 лет.
Можно назвать частые последствия патологии:
- омертвление костей стопы;
- микропереломы.
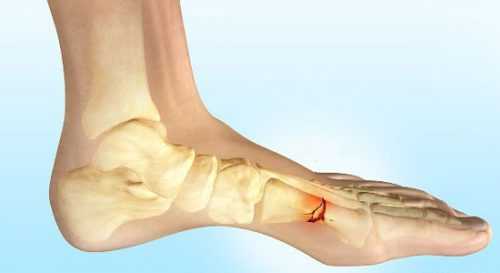
Микропереломы при болезни Келлера
Механизм развития указанных форм болезни одинаков. Главной причиной, приводящей к запуску патологического процесса, является недостаточность или отсутствие нормального местного кровоснабжения к определенному участку стопы. Нехватка питательных веществ и кислорода со временем разрушает кости стопы, вызывая некроз немикробного характера.
Причинами болезни Келлера, приводящими к нарушению нормального кровообращения в зоне поражения, надо считать:
- генетическую предрасположенность;
- частые травмы стоп;
- длительное хождение в тесной обуви;
- дефекты стопы;
- эндокринные болезни;
- нарушения метаболизма;
- различные сосудистые нарушения и др.
Важной особенностью заболевания является поэтапное развитие патологического процесса, проходящего 4 стадии:
- асептического омертвления костной ткани;
- компрессионных переломов;
- фрагментации;
- репарации.

При асептическом некрозе в силу перечисленных причин наблюдается гибель некоторых структурных элементов кости стопы и заметное снижение плотности костной ткани. В результате чего кости стопы прекращают выполнять свои основные функции и не выдерживают требуемых нагрузок.
На 2 стадии из-за недостаточной прочности костей происходят их частые микропереломы. В период фрагментации наблюдается рассасывание погибших и переломанных костных элементов.
При восстановлении хорошего кровоснабжения пораженного участка стопы наступает стадия репарации — постепенного восстановления.
Лечение болезни Альцгеймера
На сегодняшний день излечить болезнь Альцгеймера невозможно. Все доступные методы – это лишь способ облегчить симптомы.
Медикаментозная терапия включает в себя применение мемантина и антихолинэстеразных препаратов. Мемантин – ингибитор глутаматных рецепторов, чрезмерная активация которых провоцирует болезнь Альцгеймера и последующую гибель нейронов. Препарат эффективен при умеренной и тяжелой деменции, однако, его прием может вызвать ряд побочных эффектов: головокружение, мигрени, галлюцинации.
На ранней либо умеренной стадии деменции неплохо справляются с купированием симптомов ингибиторы холинэстеразы (ривастигмин, донепезил, галантамин). При тяжелой деменции используется донепезил. Среди побочных эффектов при их использовании наблюдается брадикардия, снижение веса, анорексия, спазмы мышц. Для купирования сопровождающей болезнь Альцгеймера агрессии используют антипсихотики. Однако, они могут вызвать противоположный эффект, дополнительно снизив когнитивные функции, двигательную активность, а при длительном приеме и вовсе привести к летальному исходу. Для лечения сопутствующих психических расстройств и нарушения поведения назначают, также, антидепрессанты и нейролептики.
Помимо лекарственной терапии для лечения пациентов используют психосоциальные методы. К примеру, поддерживающую психотерапию, которая призвана помочь больному адаптироваться к своей болезни. При выраженной деменции успешно используется арт-терапия, терапия воспоминания, сенсорная интеграция. Все эти методики призваны снизить тревожность и агрессивность, улучшить настроение и мышление.
Лечение болезни должно производиться исключительно в специализированной клинике и под наблюдением опытных врачей.
Звоните на горячую линию
круглосуточно и без выходных
+7 (495)
121-48-31
Что такое болезнь Лайма? Как происходит заражение?
По оценочным данным, в Европе насчитывается более 20 вида клещей, но бореллиоз чаще всего передается обычным клещом (лат. Ixodes ricinus). Клещи питаются кровью человека и животных, и заражение происходит при имплантации клеща в кожу. Спирохеты Borrelia, вызывающие инфекцию, попадают в организм человека через слюну или рвоту клещей.
Согласно современным научным данным, заражение болезнью Лайма возможно только в результате укуса инфицированного клеща. Невозможно заразиться болезнью Лайма от того, у кого она есть.
В случае укуса очень важен вопрос, как долго клещ остается на коже. Поскольку боррелия обитает в кишечнике клеща, бактериям требуется некоторое время, чтобы перейти от клеща к хозяину через слюнные железы. Заражение Borrelia spirochete происходит не ранее, чем через 24-48 часов после укуса. Поэтому быстрое и правильное удаление клеща значительно снижает риск заражения.
Не все, кто заразится боррелией в результате укуса клеща, действительно заболеют. Во многих случаях организму удается избавиться от бактерий без лечения – такие случаи протекают бессимптомно. Поэтому антитела против боррелий можно обнаружить даже в крови здоровых людей. Статистика показывает, что антитела есть у каждого пятого взрослого человека.
Течение и симптомы Паркинсона
Это хроническое заболевание, которое постепенно прогрессирует с годами. По мере того, как прогрессирует болезнь Паркинсона, симптомы, связанные с двигательными нарушениями, усиливаются. На завершающей стадии это приводит к инвалидности и делает пациента зависимым от третьих лиц.
Отвечает за симптомы заболевания в том числе дефицит дофамина. К классическим симптомам относятся:
- замедление движений, т.е. брадикинезия,
- трудности в поддержании баланса,
- чрезмерное напряжение мышц,
- тремор в покое.
На ранних стадиях эти симптомы проявляются только на одной стороне тела. По мере развития они начинают появляться на обеих сторонах тела.
Другие симптомы включают:
- написание строчными буквами, т.е. микрофотография,
- невнятная речь,
- плохая мимика,
- нарушения обоняния и глотания,
- боль в конечностях,
- запор,
- слюноотделение,
- сердечная аритмия,
- депрессия и деменция,
- эректильная дисфункция,
- нарушение сна.
Интересно, что признаки болезни Паркинсона начинают проявляться только тогда, когда умирает до 85% клеток, секретирующих дофамин. Это доказывает высокую адаптивность нервной системы, но в то же время затрудняет улавливание первых симптомов болезни.
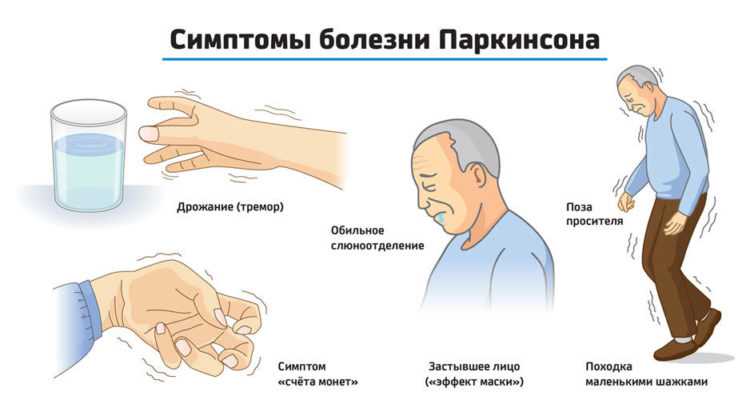 признаки болезни Паркинсона
признаки болезни Паркинсона
Возможные осложнения
Постепенно болезнь Бехтерева приводит к изменению осанки и двигательных функций. Поясничный отдел позвоночника сглаживается, грудной отдел позвоночника все больше изгибается, образуется горб. Для компенсации шея вытягивается, а тазобедренный и коленный суставы сгибаются. Из-за образования горба позвоночника поле зрения может быть ограничено при взгляде прямо. Большие суставы (бедро, колено, плечо, локоть) могут частично перемещаться. У 20 % пациентов возникают дальнейшие нарушения в организме:
- поражаются глаза (радужная оболочка);
- возникают сердечно-сосудистые заболевания или воспаление большой
- артерии тела (аортит);
- возможно воспаление суставов (артрит) пальцев рук, ног или сухожилий (энтезит);
- наблюдается снижение плотности костной ткани (остеопения) до потери костной массы (остеопороз);
- развиваются симптомы в кишечнике, предполагается связь с хроническими воспалительными заболеваниями, болезнью Крона или язвенным колитом.
Не редкость – осложнения со стороны нервной системы. В запущенных формах
присутствует высокий риск нарушения работы внутренних органов.
Диагностика Кониотуберкулеза:
Наиболее часто с силикозом сочетаются очаговый, диссеминированный туберкулез и туберкулема. Диагноз активного туберкулеза у больных силикозом требует высокой настороженности.
Наличие туберкулеза у больного силикозом следует подозревать в тех случаях, когда рентгенологические изменения отмечаются в верхушечных областях обоих легких. Эти проявления характеризуются плохо разграниченными инфильтратами различного размера, не пересекающими границы долей легкого. Уплотнения ткани легких могут окружать существовавшие ранее силикотические образования. Наличие каверн в области силикотических изменений является признаком туберкулеза. Формирование каверн при отсутствии туберкулеза настолько редко, что с практической точки зрения любое свидетельство разрушения легкого может быть принято за признак туберкулеза.
Признаки, указывающие на возможное наличие туберкулеза у больных силикозом:
1) расположение легочной патологии в верхних отделах легких;
2) наличие распада;
3) относительно быстрая динамика процесса;
4) наличие плеврального выпота.
Установление диагноза туберкулеза легких у больного силикозом бактериологическими методами затруднено. Поэтому рекомендуется регулярная микроскопия на наличие в мокроте кислотоустойчивых микобактерий.
Можно ли излечиться полностью?
К сожалению, полностью вылечить анкилозирующий спондилоартрит невозможно. Тем не менее при соблюдении всех рекомендаций врача и ответственном отношении к терапии со стороны пациента процесс можно затормозить и не дать ему ухудшить состояние суставов. Человеку с таким диагнозом придется постоянно наблюдаться у специалиста, а в периоды обострения следует находиться в стационаре травматологического или ревматологического отделения.
| Лекарственное средство | Фармакологическое действие | Прием, дозирование |
|
Относятся к группе НПВС (нестероидные препараты с противовоспалительным эффектом). Уменьшают воспалительный процесс, снижают выраженность болей. | Назначаются для внутреннего приема в виде капсул или таблеток, а также в качестве местных средств — гели, кремы. Дозирование пероральной формы определяет врач, мази рекомендуется наносить 2-3 раза в сутки. |
|
Являются аналогами гормонов коры надпочечников. Обладают выраженным противовоспалительным эффектом. Назначаются при отсутствии эффекта от НПВС. | Доза подбирается строго лечащим врачом. Может назначаться в виде инъекций или в таблетированной форме. |
|
Назначаются в качестве противобактериального и противовоспалительного лекарства при неэффективности нестероидных средств. | Доза подбирается с учетом степени тяжести патологии. Препарат следует запивать большим количеством воды, не менее 250 мл. |
|
Обладают цитостатическим действием, подавляют рост иммунных клеток. Назначаются при тяжелом течении АС. | Выпускается в форме таблеток и в ампулах. Способа применения зависит от формы болезни и ее степени. |
|
Синтетический препарат группы глюкокортикостероидов. Используются, когда воспаление затрагивает множество суставных сочленений. | Чаще применяются в качестве внутрисуставных инъекций для выраженного терапевтического эффекта. |
|
Обладают выраженным анальгетическим действием, купируют болевой синдром. | Выпускаются порошков для приготовления суспензий и для инъекций. Акупан для парентерального введения. |
Виды и классификация туннельного синдрома
Туннельный синдром имеют свою классификацию. Вид заболевания определяется на основании степени поражения нервных окончаний, на нейропатии черепных нервов, плечевого пояса и верхних конечностей, нейропатии тазового пояса и нижних конечностей.
- Карпальный синдром имеет еще одно название. Он именуется еще и запястным туннельным синдромом. Эта форма компрессионно-ишемической невропатии распространена больше остальных. Его развитие обуславливается сдавливанием срединного нерва в области прохождения через запястный канал под поперечной связкой запястья. Последняя – удерживатель сухожилий сгибателей пальцев.
- Кубитальный синдром также называется локтевым туннельным синдромом. Развитие заболевания происходит в связи с компрессией локтевого нерва на уровне локтевого сустава.
- Фибулярный синдром. Этот вид туннельного синдрома означает невропатию малоберцового нерва, которая возникает как следствие его сдавливания на уровне коленного сустава, то есть в области головки малоберцовой кости.
- Тарзальный синдром указывает на наличие невропатии нижней конечности. Заболевание прогрессирует вследствие оказанного давления на большеберцовый нерв. Больной имеет болезненные ощущения в области голеностопного сустава. Боль характерна для внутренней стороны стопы.
- Краниальный синдром. Пораженными при данном заболевании оказываются следующие нервы: глазодвигательный, тройничный, лицевой.
 Виды и классификация туннельного синдрома
Виды и классификация туннельного синдрома
Международная классификация болезней 10-го пересмотра классифицирует туннельный синдром по следующим кодам:
- G50 — Поражения тройничного нерва.
- G51 — Поражения лицевого нерва.
- G52 — Поражения других черепных нервов.
- G56 — Мононевропатии верхней конечности.
- G57 — Мононевропатии нижней конечности.
- G58 — Другие мононевропатии.
Туннельный синдром может развиваться в течение разных сроков. На основании этого показателя они классифицируются на острые (срок развития – от нескольких дней до 4 недель), подострые (срок развития – несколько недель), хронические и рецидивирующие (срок развития – от нескольких месяцев до нескольких лет).






























