Методы лечения
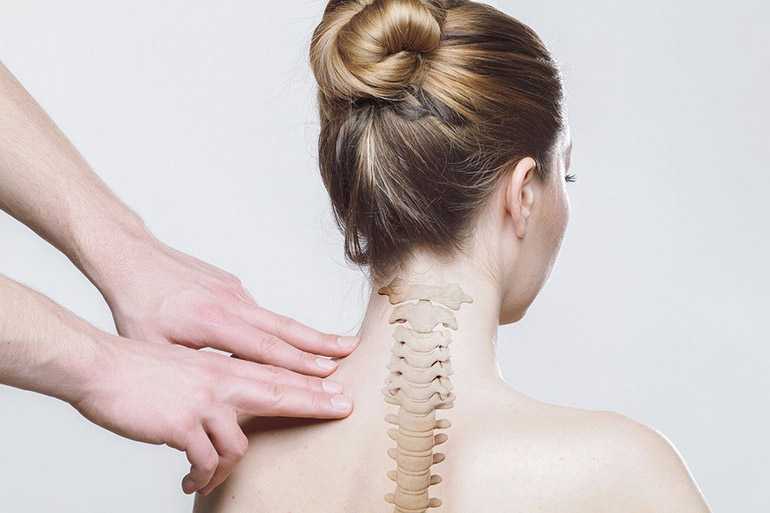
Эффективность лечения достигается комплексом мероприятий. Курс лечения состоит из ряда процедур. Медикаментозное лечение состоит в приёме сосудорасширяющих препаратов, успокаивающих средств. При головных болях назначаются болеутоляющие лекарства. Если есть подвывих позвонка, его нужно поставить на место. Это можно сделать с помощью остеопатии.
Расслабление чрезмерно напряжённых мышц шейного отдела достигается классическим массажем. Одновременно укрепляются и восстанавливаются атрофированные мышцы. Параллельно врачи рекомендуют проходить сеансы физиотерапии. Электрофорез улучшает состояние сосудов, стимулирует мозговое кровообращение.
Как лечить нестабильность позвонков
Залог успеха при лечении любых заболеваний позвоночника — комплексный подход. Только так можно добиться хорошего и длительного эффекта. Однако единого комплекса, подходящего всем и каждому, — нет и быть не может. Всё зависит от степени смещения позвонка и симптоматики (дискомфорт, боль, слабость мышц ниже зоны смещения, скачки артериального давления и т.д.).
Среди методов, успешно применяемых в нашей клинике для восстановления стабильности позвонков:
- Остеопатия — помогает мягко вернуть смещенный позвонок на место как взрослому, так и ребенку. Руки врача при этом не причиняют абсолютно никакой боли.
- Мануальная терапия — восстанавливает мышечный баланс в теле, нормализуется тонус мускулатуры, снимается чрезмерная нагрузка с позвоночника и суставов.
- Плазмотерапия — способствует скоплению вокруг очага заболевания тромбоцитов, выделенных из собственной крови пациента. Тромбоциты — естественные стимуляторы регенерации тканей организма. Данный метод прекрасно сочетается практически с любыми другими методами лечения.
- Изометрическая кинезиотерапия — способствует вытяжению позвоночника, благодаря чему позвонки сами принимают нормальное положение, меняет стереотипы движения на правильные.
- Иглорефлексотерапия — снимает мышечные спазмы и боли, восстанавливает иннервацию и кровообращение.
- Гирудотерапия — разжижает кровь и способствует ее притоку с питательными веществами и кислородом в очаг боли.
И самое главное — это профессионализм, причем не только лечащего врача, но и врачей, проводящих лечебные процедуры. Ни в коем случае нельзя доверять лечение нестабильности позвонков малоопытным массажистам или мануальщикам. Это должны быть грамотные и опытные специалисты, работающие в одной команде с лечащим врачом и другими процедурными врачами.
Доверяйте своё здоровье только проверенным специалистам!
Профилактика
Главной профилактической мерой синдрома является нормализация двигательной активности и режима сна и бодрствования.
При однообразной работе, будь то офисная работа за компьютером или работа «на ногах», обязательно делать перерывы с кардинальной сменой деятельности. Если человеку приходится несколько часов подряд сидеть, хотя бы раз в час нужно встать и пройтись или сделать небольшую разминку. При стоячей работе, напротив, рекомендуется изредка садиться.
Вне зависимости от вида деятельности, обязательно нужно заниматься спортом хотя бы 3-4 раза в неделю. Это может быть как профессиональная работа в тренажерном зале с тренером, так и обычная пробежка во дворе, ходьба пешком или зарядка по утрам.
На сосуды и опорно-двигательную систему положительно влияет общий массаж в профилактических целях, посещение бани, прогулки на свежем воздухе, правильное питание. В рационе обязательно должны присутствовать продукты с высоким содержанием всех витаминов, микро- и макроэлементов, в особенности кальция.
Безоговорочным пунктом в списке мер профилактики является отказ от вредных привычек.
Здоровый 8-часовой сон должен быть на удобном спальном месте в удобной позе, поэтому предпочтительно сделать выбор в пользу ортопедической кровати, матраса или подушки.
Особую роль играет правильно подобранная по размеру одежда: сдавливающие манжеты, воротники водолазок и узкие джинсы способны отрицательно сказываться на кровоснабжении. Наконец, даже при небольшом недомогании следует обращаться к врачу и не заниматься самолечением.
Синдром позвоночной артерии в последнее время стремительно молодеет. Люди юношеского и среднего возраста часто вынуждены работать в условиях, способных привести к шейному остеохондрозу и СПА, неправильное питание провоцирует накопление «плохого» холестерина и образование бляшек в сосудах, что, в свою очередь, приводит к атеросклерозу. Соблюдая меры профилактики, можно избежать развития заболевания и его последствий.
Лечение
Курс лечения включает в себя несколько составляющих: прием лекарственных препаратов для улучшения циркуляции крови, восстановления хрящевой ткани, курсы массажа и комплексы упражнений лечебной физкультуры.
Если не наблюдается улучшение, единственным способом избавления от боли является хирургическое вмешательство, применяется редко, обычно операции характерны для случаев, когда пациент не обращается в лечебное учреждение до последнего момента, терпит боль, занимается самолечением.
Препараты
А знаете ли вы, что…
Следующий факт
| НПВС | Прием нестероидных противовоспалительных препаратов направлен на снижение и снятие болевых ощущений. Продолжительность курса и точную дозировку назначает лечащий врач, не стоит заниматься самолечением, во избежание негативных последствий. |
|
| Миорелаксанты |
Нужны для избавления от спазма в мышцах шеи, они обладают свойством расслаблять мышцы. |
|
| Хондопротекторы | Для восстановления хрящевой ткани. |
|
| Препараты с содержанием витамина Д | Помогает укрепить костную ткань, восполнить недостаток нужных элементов. |
|
| Комплексы, содержащие витамин В | Для восстановления нервного волокна. |
|
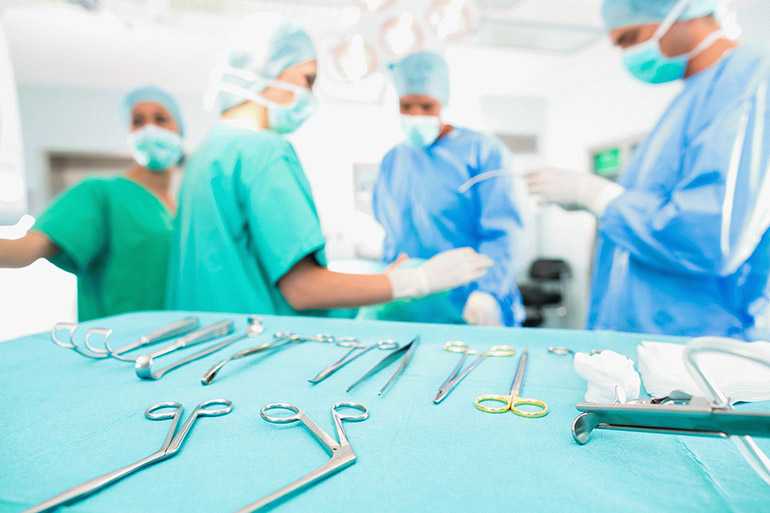
Хирургическое лечение
Применяется, когда другие методы не приносят положительного результата. Выполняется методом переднего или заднего спондилодеза. Для улучшения состояния применяют комбинацию из заднего и переднего способа.
Используют костный трансплантат, он нужен для ограничения подвижности позвонков. Восстановление занимает несколько месяцев, возможны осложнения. После операции пациент находится под присмотром группы врачей, следящих за его самочувствием.
 Операция по фиксации позвонков — спондилодез
Операция по фиксации позвонков — спондилодез
ЛФК и массаж
Процедура массажа позволяет увеличить кровоток, снять лишнюю нагрузку с позвонков, повысить тонус мышц. Процедура выполняется специалистом. Количество сеансов массажа обговаривается индивидуально. Среднее время одной процедуры 8-10 минут. Движения должны быть плавными, не причинять неприятных ощущений.
Укрепить действие массажа поможет выполнение упражнений ЛФК. Подбирается индивидуально для каждого пациента. Учитывается степень заболевания, возраст, пол, наличие других заболеваний.
Движения не должны быть резкими, упражнения выполняются плавно, не спеша. Цель лечебной физкультуры состоит в создании мышечного корсета шеи, равномерного развития мышц шейной области.
Видео: «Методы реабилитации при нестабильности шейного отдела»
https://youtube.com/watch?v=tCFacL1Kcw0
Обратите внимание на некоторые методики ЛФК для шеи:
- Что такое постизометрическая релаксация мышц для шейного отдела позвоночника
- Чтобы ознакомиться с упражнениями для лечения шеи при защемлении нерва, перейдите сюда https://spinatitana.com/nevralgiya/gimnastika-dlya-shei.html
- О принципе и технике выполнения гимнастического комплекса для шеи по методу Шишонина рассказывается на странице https://spinatitana.com/profilaktika/uprazhneniya/gimnastika-dlya-shei-doktora-shishonina.html
- Подробнее о нестабильности позвоночника всей спины можно узнать тут
Лечение в домашних условиях
В условиях дома выполняются упражнения ЛФК, утренняя гимнастика. При появлении болевых ощущений нужно прекратить выполнение упражнения. Лучше всего лечь на кровать, диван, ограничить движение, постараться не совершать резких поворотов шеей.
Профилактика
Профилактические меры состоят в своевременном лечении заболеваний позвоночного столба. Нужно ограничить чрезмерные физические нагрузки. Желательны регулярные занятия спортом, они развивают мышечный корсет, увеличивают поступление крови к позвоночнику.
Стараться избегать травм шейного отдела, лечить инфекционные и воспалительные заболевания, разрушающие костную ткань. Регулярно проходить профилактические медицинские осмотры.
Для сохранения нормального кровообращения важно правильно подбирать высоту подушки
Как лечат стеноз шейных артерий?
Стеноз артерий шейного отдела лечат с использованием консервативных методов (физиотерапевтических процедур и медикаментов) и при помощи оперативного вмешательства.
Консервативное лечение
Курс лечение подбирается для каждого пациента, с учетом особенностей его состояния:
- обезболивающие средства (НПВП) с анальгезирующим и противовоспалительным действием;
- инъекции гормональных средств внутрь позвоночника для уменьшения отечности, сдавления тканей и болевого синдрома;
- мочегонные средства для уменьшения давления спинномозговой жидкости и снятия отечности;
- электрофорез с новокаином для обезболивания пораженного отдела;
- магнитотерапия для уменьшения отечности и обезболивания;
- при напряжении мышечного каркаса используют массаж;
- лечебная физкультура – специальные упражнения при стенозе помогают укрепить сердечнососудистую систему, мышцы рук и шеи;
- мануальная терапия;
- иглорефлексотерапия;
- тракция позвоночника.

Оперативное лечение
Хирургические методы используются, если консервативный подход не дает стойкого эффекта или развитие заболевания ставит под вопрос жизнь пациента и его трудоспособность. Сегодня существует множество способов оперативного лечения, но максимальную эффективность дают три операции:
- декомпрессивная ламинектомия – операция по удалению структуры, вызывающей сужение канала (грыжевые выпячивания, опухоли, межпозвоночные диски и дуги, остеофиты;
- установка стабилизирующих систем;
- установка импланта после удаления пораженного фрагмента.
Разновидности и причины нестабильности позвонков
Существующая классификация учитывает причины развития патологии. Согласно этому параметру, выделяют 4 вида нестабильности позвоночника.
Дегенеративная
Эта форма заболевания связана с дегенеративно-дистрофическими изменениями, протекающими в межпозвоночных дисках и фасеточных суставах. Нестабильность позвонков шейного отдела наиболее часто развивается на фоне стойко прогрессирующего остеохондроза. Для этого заболевания характерны ухудшение питания хрящевых тканей, постепенное снижение эластичности фиброзного кольца с последующим его разрывом, выходом студенистого ядра и формированием грыж.
Дегенеративная форма связана с изменениями в межпозвоночных дисках.
По мере повреждения высота диска уменьшается, что снижает его способность фиксировать близлежащие позвонки. При этой форме патологии у большинства пациентов наблюдается сильный болевой синдром. Неприятные ощущения возникают из-за давления на заднюю продольную связку.
Посттравматическая
Элементы шейного отдела отличаются небольшими размерами, что в сочетании с повышенной подвижностью этой части позвоночника повышает риск травм. Повреждение столба может произойти в любом возрасте во время падений, при неудачных резких движениях, занятиях спортом и т.д. При этом нестабильность отдела нередко проявляется не сразу. Подобное нарушение может возникать при травмах компрессионного, сгибательного и разгибательного характера.
Послеоперационная
Эта форма патологии развивается после операций на позвоночнике. При выполнении хирургических вмешательств врачам часто приходится удалять грыжи и другие дефекты. При этом могут быть повреждены позвонки, диски, фасеточные суставы, связки и мышцы. Подобные изменения в структуре нередко становятся причиной перераспределения нагрузки на отдельные элементы позвоночника. Это в дальнейшем может стать причиной увеличения подвижности структур и появления характерных симптомов.
Патология может развиться после проведения операции.
Диспластическая
Это форма патологии встречается относительно редко. Она неразрывно связана с врожденными аномалиями строения костно-связочного аппарата. Подобные изменения могут быть выявлены в любом отделе позвоночника. Наиболее часто нестабильность отдельных элементов столба возникает при недоразвитии хрящей, асимметрии межпозвоночных суставов, сращении позвонков и т.д.
Лечение в клинике «Тибет»
Лечение шейного остеохондроза в клинике «Тибет» устраняет причину развития заболевания и, как следствие, его симптомы исчезают, предупреждается развитие осложнений.
Лечение проводится немедикаментозными средствами, без операции. Его эффективность на 1 — 3 стадиях заболевания составляет более 90%.
Высокий лечебный эффект достигается благодаря синергии нескольких методов в составе комплексного сеанса продолжительностью 1 — 1,5 часа.
-
Точечный массаж
Сильными нажатиями на триггерные центры врач снимает мышечные спазмы, расслабляет напряженные мышцы и устраняет препятствия для притока крови и кровоснабжения позвоночника. С помощью точечного массажа устраняется главная причина развития заболевания, улучшается кровообращение, ускоряются процессы метаболизма и регенерации тканей в межпозвоночных дисках. -
Моксотерапия
Точечные прогревания шейно-воротниковой зоны, верхней части спины, затылка вызывают приток крови, ускоряют заживление и восстановление межпозвоночных дисков, мобилизуют и стимулируют естественные механизмы восстановления. Наряду с точечным массажем это одна из ключевых процедур в лечении остеохондроза. -
Иглоукалывание
Введение игл в биоактивные точки улучшает проводимость нервных каналов, устраняет онемение в руке, восстанавливает мышечную силу кисти. Кроме того, иглоукалывание оказывает обезболивающее действие, не уступающее применению анальгетиков (эпидуральной блокаде) и превосходящее НПВС.
Иглоукалывание усиливает эффект точечного массажа, оказывает противовоспалительное, противоотечное действие. -
Стоунтерапия
Прогревание камнями стимулирует приток крови, помогает лучше расслабить напряженные мышцы, ускорить восстановление межпозвоночных дисков. -
Вакуум-терапия
Постановка банок и баночный массаж улучшают кровообращение, создают приток крови, стимулируют восстановление дисков, помогают снять мышечное напряжение. -
Мануальная терапия
Применяя мягкое вытяжение (тракцию) позвоночника, врач разгружает межпозвоночные диски, увеличивает высоту зазоров между позвонками, высвобождает зажатые нервные корешки, кровеносные сосуды, увеличивает подвижность шейного отдела, облегчает боль.
 Цой Александр Николаевич
Цой Александр Николаевич
Врач-рефлексотерапевт, невролог
Стаж 32 года
Курс лечения шейного остеохондроза в клинике «Тибет» обычно составляет 10 — 15 комплексных сеансов, которые проводятся через день. После этого делается контрольная МРТ, чтобы ценить достигнутые результаты.
Через шесть месяцев может быть назначен второй курс лечения (обычно при осложненном остеохондрозе).
Диагностика
Первичный диагноз может быть выставлен неврологом на основании жалоб пациента, характерным признакам вегетативных расстройств, данных анамнеза. Проводятся функциональные тесты для выявления дискоординации, неустойчивости в положении стоя со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми прямо перед собой руками (поза Ромберга). К обследованию пациента подключаются отоларинголог, офтальмолог, вестибулолог.

Ультразвуковая допплерография
УЗДГ сосудов шеи и головы используется в основном для определения скоростных характеристик кровотока. Исследование помогает оценить проходимость позвоночных артерий, направление, характер движения крови. Ультразвуковая допплерография доступна, не несет какой-либо лучевой нагрузки. При ее проведении контраст не применяется, поэтому побочные проявления процедуры полностью исключены.
МРТ
Магнитно-резонансная томография наиболее информативна для оценки состояния мягкотканных структур. Она применяется для обнаружения травм, злокачественных и доброкачественных опухолей. По результатам МРТ можно выявить воспалительные или деструктивно-дегенеративные процессы, протекающие в шейном отделе позвоночника. Исследование проводится для диагностирования сужения позвоночного канала, деформации позвонков и изменений околопозвоночных тканей, определения участков спинного мозга с ухудшенным кровоснабжением.

Рентген
Исследование проводится с использованием функциональных проб в двух проекциях для обнаружения вертебральных патологий — спондилеза, гипермобильности, подвывихов шейных суставных отростков, аномалий строения. Рентгенография наиболее информативна при остеохондрозе. На полученных изображениях отчетливо визуализируется уменьшение промежутков между позвонками, изменение их формы с образованием остеофитов.
Анализ крови
Результаты клинического анализа крови помогают оценить общее состояние здоровья пациента. На протекающий в организме воспалительный процесс указывает повышенная скорость оседания эритроцитов. Биохимические исследования обычно показаны при подозрении на системные патологии, например, ревматоидный артрит. Устанавливаются уровни сиаловых кислот, антинуклеарных антител, ревматоидного фактора.
Лечение
Лечение нестабильности шейного отдела позвоночника комплексное, включающее медикаментозное лечение, физиотерапию, ортопедическую коррекцию, лечебную физкультуру и, при необходимости, хирургическое лечение. Консервативное лечение при наличии боли включает назначение анальгетиков (Анальгин, Бутадион, Парацетамол), нестероидных средств (Мелоксикам, Кетопрофен, Ибупрофен, Диклофенак и др.) в различных формах (внутримышечные инъекции, гели/мази, таблетки) что позволяет купировать болевой синдром. Из наружных средств показано назначение мазей/гелей (Наклофен, Вольтарен, ДиклАртис, Кеплат, Дикловит, Кеторол, Дип Рилиф, Диклоген Плюс, Индометацин, Нимесулид, Диклофенак). При выраженных, нестерпимых болях могут назначаться новокаиновые блокады или анастетики вместе с глюкокортикостероидами, которые рекомендуется вводить в шейные мышцы или же фасеточные суставы.
Следует учитывать, что болевой синдром при нестабильности шейных позвонков является полиморфным, включающим корешковый, миофасциальный и сосудистый компоненты. Поэтому могу также назначаться миорелаксанты, однако срок их применения не должен превышать 10 дней (Мидокалм в инъекциях, таблетки Тизанидин Тева, Сирдалуд, Тизалуд, Баклосан, Баклофен).
Для усиления противовоспалительного/болеутоляющего действия рекомендуется назначать нейротропные витамины (В1, В6 и В12) или поликомпонентные препараты Комплигам В, Нейробион, Мильгамма длительным курсом (до 2 месяцев). При наличии сосудистых нарушений назначаются венотоники (Троксевазин, Детралекс).
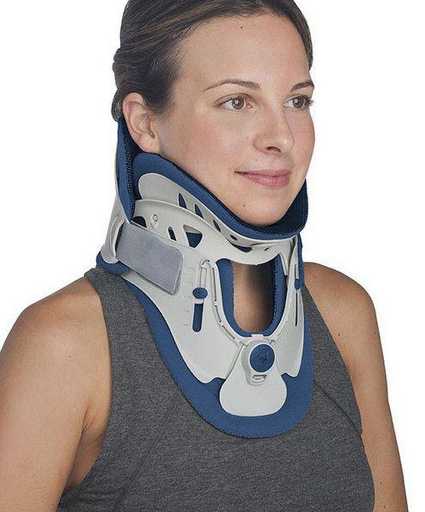
В ряде случаев качестве вспомогательного метода эффективно использование специальных устройств — ортопедических корсетов/ воротников, что позволяет провести фиксацию позвоночника шейного отдела в необходимом положении, облегчая тем самым симптоматику и предупреждая возможные осложнения.
Лечение нестабильности шейных позвонков также базируется на комплексе ЛФК (лечебной физкультуры). Упражнения подбираются индивидуально для каждого пациента в зависимости от конкретной причины, лежащей в основе нестабильности, а также от общего состояния позвоночника. Комплекс специальных упражнений позволяет стабилизировать позвоночные сегменты и возвратить их в физиологичное положение, снизить болевой синдром, нормализовать кровоснабжение.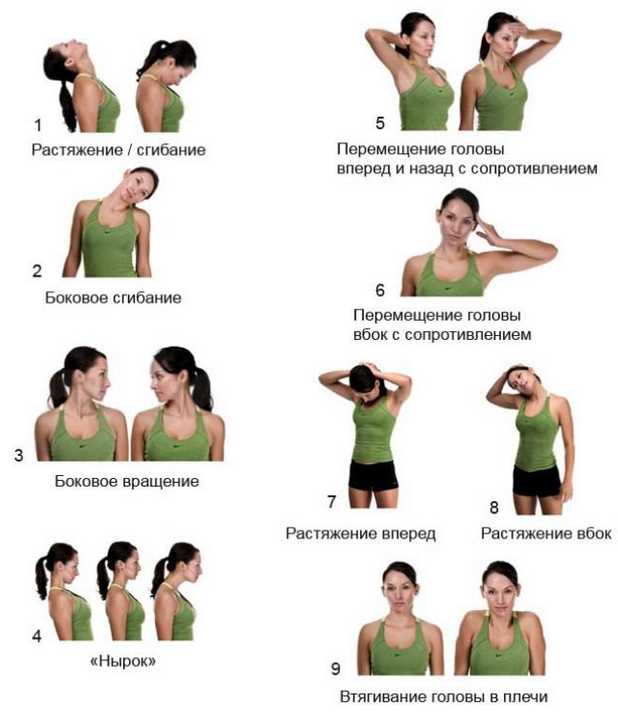
Доктора
специализация: Травматолог

Долгополов Алексей Сергеевич
7 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Анальгин
Бутадион
Мелоксикам
Кетопрофен
Ибупрофен
Нимесулид
Вольтарен
Мидокалм
Баклофен
Нейробион
Мильгамма
- Анальгетики (Анальгин, Бутадион, Парацетамол).
- НВПС (Мелоксикам, Кетопрофен, Ибупрофен, Диклофенак, Наклофен, Вольтарен, ДиклАртис, Кеплат, Дикловит, Кеторол, Дип Рилиф, Диклоген Плюс, Индометацин, Нимесулид).
- Миорелаксанты (Мидокалм, Тизанидин Тева, Сирдалуд, Тизалуд, Баклосан, Баклофен).
- Нейротропные витамины (В1, В6 и В12, Комплигам В, Нейробион, Мильгамма).
Процедуры и операции
Физиотерапевтические процедуры являются эффективным средством купирования воспаления, боли, восстановления нервно-мышечной ткани. С этой целью назначают УВЧ-терапию, магнитотерапию, электрофорез, лазеротерапию, грязелечение, акупунктуру.
Хирургическое лечение проводится при неэффективности консервативной терапии. Используются различные хирургические методы (ламинэктомия, фасетэктомии, эндоскопическая дискэктомия), передний/задний спондилодез (с целью фиксацию костных структур). После оперативных вмешательств необходим длительный реабилитационный период.
Классификация
Выделяют несколько типов нестабильности шейного отдела позвоночного столба.
Посттравматическая нестабильность. Наиболее часто встречающийся тип. Является следствием:
- Оказания акушерского пособия в родах (наложение щипцов, выдавливание ребёнка).
- Травм (ДТП, спортивные травм, падение с высоты) в виде вывихов/переломов позвонков, образующихся при компрессионном, сгибательном/разгибательном, сгибательно-вращательном механизме повреждения. Осложнения в виде посттравматической нестабильности развиваются в 10-15% случаев переломов/вывихов позвонков, а нестабильными нестабильным является тот сегмент позвоночника, в котором снижена высота межпозвонковых дисков, поврежден диск или разорваны связки. Как правило при посттравматической нестабильности развивается выраженная спинальная/корешковая симптоматика.
Дегенеративная нестабильность. Развивается при остеохондрозе позвоночника в вследствие разволокнения фиброзного кольца/фрагментирования ткани диска, что уменьшает его способности к фиксации. Причиной может быть как нарушение метаболизма хрящевой ткани, так и нарушение статики позвоночника. При нагрузке на дегенеративно-неполноценный диск позвоночника образуется патологическая подвижность, часто со смещением позвонков (дегенеративный спондилолистез). Смещение позвонка способствует перегрузке заднего опорного комплекса, что приводит постепенно к развитию дегенеративного спондилоартроза. В большинстве случаев такого типа нестабильность развивается на уровнях позвонков С3–С4, С4–С5 или С5–С6.
Диспластическая нестабильность.
Развивается как следствие диспластического синдрома. К проявлениям дисплазии относятся изменение структуры коллагеновых волокон, сужение межпозвонкового диска, неправильное положение пульпозного ядра, клиновидность тел позвонков, нарушение целостности замыкательных пластинок. Это способствует развитию нарушению механических свойств диска, соотношения между фиброзным кольцом и пульпозным ядром, что снижает жесткость фиксации позвонков, и может встречаться на всех уровнях шейного отдела позвоночника (С1— С7).
Признаки дисплазии могут обнаруживаются в различных структурах позвоночного столба — в теле позвонка, межпозвонковом диске/суставах, связочном аппарате позвоночника. Такого рода нестабильность обусловлена преимущественно врожденной неполноценностью межпозвонкового диска, реже, асимметрией межпозвонковых суставов, изменениями положения/размеров суставных фасеток, недоразвитием суставных отростков.
Послеоперационная нестабильность.
Является следствием оперативных вмешательств, при которых приходится удалять/резецировать фасетки, существенно нарушать целостность опорных комплексов и связочного аппарата, что приводит к существенному увеличению нагрузки на позвонки/межпозвонковые суставы.
Принято различать несколько стадий нестабильности:
- Первая стадия — механическая (патологическая подвижность развивается на уровне дестабилизированного позвоночно-двигательного сегмента). Рентгенологически зачастую не выявляется. Развивается преимущественно в молодом возрасте (до 20 лет). Проявляется болью в шее около позвоночника, реже корешковой болью.
- Вторая стадия — неврологическая, сопровождается повреждением спинномозговых структур и имеет выраженную неврологическую симптоматику. Развивается у лиц 20-60 лет.
- Третья стадия – сочетанная (присутствуют одновременно проявления первой и второй стадий). Развивается в основном у лиц после 60 лет.
Симптомы шейного остеохондроза
Основная клиническая симптоматика.
- Шейная миелопатия. Возникает при сдавлении сосудов и структур спинного мозга поврежденными частями позвоночника (костные наросты, грыжи). Проявление – двигательные нарушения, боли в области плеч, шеи или сердца. Отмечаются постоянное напряжение мышц шейного отдела, скованность и покалывание в руках, простреливающие боли в голове, потеря сознания, рвота и тошнота, затруднения вдоха, учащение пульса, нарушения зрения.
-
Корешковый синдром вызывается поражением структуры спинномозговых нервов. Выражается отеками, потливостью, нарушением чувствительности, шейными болями, покраснениями, усыханием мышц.
-
Компрессионный синдром характеризуется вестибулярными расстройствами: звон в ушах, рвота, тошнота, головокружения. Появляются двигательными, слуховыми и зрительными нарушениями.
-
Нарушения черепно-мозгового характера. Задний шейный симпатический синдром или синдром позвоночной артерии. Отмечается головная боль, иррадиирующая в лобно-глазничную, височную, ушную и теменную области, физическое и умственное переутомление. Превалирует моносимптомность – головные боли с нарушением слуха, заложенность и шум в ушах, системные головокружения. Потемнение в глазах, появление мерцающих точек.
-
Синдром позвоночной артерии, включающий комплекс сосудистых и неврологических симптомов. Это обусловлено повреждением симпатического сплетения в районе позвоночной артерии. К компрессии приводит артрозная деформация позвоночного канала, патологическая подвижность позвоночного сегмента и подвывих суставов.
Начальная стадия заболевания диагностируется по сочетанию следующих признаков:
Наиболее важный признак формирования шейного остеохондроза позвоночника – появление головокружений. Они могут сопровождаться звоном и шумом в ушах (снижается острота слуха), появляется дезориентация, тошнота и рвота. Начинают учащаться головные боли, носящие характер мигренозных, проявляется раздражительность, тревога, бессонница.
С шейным остеохондрозом связаны следующие симптомы:
- появление болей в руках, плечах, затылке и шее;
- слабость в верхних конечностях;
- хруст при движениях шейного отдела позвоночника;
- головокружения, нарушения координации, усталость и общая слабость.
- онемение языка, снижение остроты слуха и зрения;
- боли в верхних конечностях, затруднения в их подвижности, боли в ночное время, лежа на стороне поражения.
Особенности у женщин и мужчин
В целом, признаки остеохондроза для мужчин и женщин одинаковые. Однако у женщин в возрасте от 45 до 65 лет нередко появляются неприятные ощущения, боли и онемение, сопровождающееся покалыванием, в области рук во время сна. Такие приступы могут повторяться ночью несколько раз. Также у женщин чаще появляются головные боли, формируя болезненные и неприятные ощущения.
Лечение остеохондроза
Медикаментозная терапия.
- НПВС для купирования болевой и воспалительной симптоматики (нимесил, мовалис, юниспаз, кетанов в таблетках).
- Миорелаксанты для снятия спазма с мышц шеи и плеча (сирдалуд, тизанил, мидокалм).
- Витамины группы В для купирования невралгии и нормализации процессов обмена в ЦНС (комплигам, нейробион, мильгамма).
- Хондропротекторы (структум, дона, терафлекс).
- Сосудорасширяющие препараты (пирацетам, сермеон, актовегин). Это способствует повышению тонуса сосудов, улучшению насыщения крови кислородом и усилению их активности.
- Мази с противовоспалительным действием (эмульгель, кетонал, ибупрофен). Согревающий и обезболивающий эффект оказывают финалгон, капсикам. Хондропротекторное действие имеют хондроарт, хондроксид, хондроитин.
Физиотерапия.
Применяется электрофорез, магнитотерапия, УВЧ, парафинотерапия, массажи, ЛФК. Методики позволяют улучшить функциональное состояние мышечного и связочного аппарата позвоночника, а также устранить воспалительные реакции.
Лечебная физкультура.
Тренировочная система направлена на укрепление мышечного аппарата. Это позволяет стабилизовать функциональное состояние позвоночника, нормализовав местные обменные процессы. Кроме того, без тренировки мышечного каркаса невозможно предотвратить дальнейшую дегенерацию позвоночника.
Применение лечебной гимнастики оправдано вне периода обострений. Укрепление мышц шеи служит профилактикой шейного остеохондроза.
Вытяжение (тракция) позвоночного столба.
Метод используется вне периодов обострений. Это позволяет сохранять подвижность и эластичность позвоночно-двигательного сегмента. Увеличение межпозвонкового просвета предотвращает прогрессию дегенеративных поражений.
Массаж.
Устраняет спазматическую активность мышц позвоночника. Это приводит к снижению болевой симптоматики, нормализует кровоснабжение и приводит к укреплению опорно-двигательного аппарата (связок и мышц).
Рефлексотерапия.
Задача рефлексотерапии – самостоятельное восстановление обменных процессов организма. Стабилизация физиологических отправлений и предотвращение рецидивов достигается посредством определенных физических методик. Устраняется этиологическая причина заболевания и восстанавливается кровоснабжение пораженных тканей.
Рекомендуется также использование ортопедических матрасов и подушек, чтобы сохранять правильное положение позвоночного столба во время сна.
Для формирования осанки рекомендуется ношение ежедневное ношение ортопедического корсета.






























