Интересные факты
- Между С1 и С2 позвонками нет межпозвонкового диска, что является уникальным для позвоночника.
- Две основные связки поддерживают МПД:
- Передняя продольная связка — это широкая связка, которая покрывает переднебоковую поверхность позвоночника от большого затылочного отверстия до крестца. Эта связка позволяет позвоночнику избегать гиперэкстензии и предотвращает формирование межпозвонковых грыж, распространяющихся в переднебоковом направлении.
- Задняя продольная связка покрывает заднюю поверхность тел позвонков, внутри позвоночного канала, и служит главным образом для предотвращения образования задних грыж межпозвонковых дисков, и поэтому отвечает за большинство грыж, распространяющихся в заднебоковом направлении.
Патогенез
Каждая из перечисленных выше вероятных причин может указывать не только на протрузии, но еще и на развитие такого состояния, как остеохондроз. Иными словами, можно сделать вывод, что протрузия является следствием развития патологических процессов опорно-двигательного аппарата.
Как все происходит? Почему межпозвоночный диск начинает выпячиваться?
Нарушение питания тканей межпозвоночного диска с течением времени приводит к потере эластичности фиброзного кольца, которое выполняет роль оболочки ядра диска. Недостаток необходимых компонентов и повышенное давление провоцирует появление микротрещин, которые по мере сужения межпозвонкового пространства становятся лишь больше.
С течением времени, из-за постоянного давления ткани теряют способность сопротивляться и пульпозное ядро начинает смещаться к наружной части диска, образуя выпуклость.
В зависимости от степени сложности проблемы, выпирающая часть может достигать от 4 до 7 мм в грудном и поясничном отделе, до 3 мм в шейном.
Клинически значимая анатомия
Таким образом, МПД состоит из трех отдельных компонентов:
- Пульпозное центральное ядро.
- Фиброзное периферическое кольцо.
- Две концевые пластинки.
Пульпозное ядро
Это гелеобразная структура, которая находится в центре межпозвонкового диска и обеспечивает большую часть силы и гибкости позвоночника. Пульпозное ядро состоит из 66-86% воды, а остальная часть состоит в основном из коллагена II типа (он также может содержать типы VI, IX и XI) и протеогликанов. Протеогликаны включают более крупные аггрекан и версикан, которые связываются с гиалуроновой кислотой, а также несколько небольших протеогликанов, богатых лейцином. Аггрекан в значительной степени отвечает за удержание воды внутри пульпозного ядра. Эта структура также содержит низкую плотность клеток. Будучи разреженными, эти клетки генерируют продукты внеклеточного матрикса (аггрекан, коллаген II типа и т. д.) и поддерживают целостность пульпозного ядра.
Фиброзное кольцо
Состоит из концентрических слоев коллагеновых волокон. Ориентация волокон каждого слоя чередуется и поэтому обеспечивает эффективное сопротивление разнонаправленным движениям. Фиброзное кольцо содержит внутреннюю и внешнюю части. Они отличаются прежде всего составом коллагена. В то время как оба они в основном состоят из коллагена, наружное кольцо содержит в основном коллаген I типа, а внутреннее-преимущественно II типа. Внутреннее кольцо также содержит больше протеогликанов, чем наружное.
Примечание:
- коллаген I типа: кожа, сухожилия, сосуды, органы, кости (основной компонент органической части кости);
- коллаген II типа: хрящ (основной коллагеновый компонент хряща).
Концевая пластина
Верхняя и нижняя хрящевые концевые пластины (каждая толщиной около 0,6-1 мм) покрывают верхнюю и нижнюю поверхности диска. Концевая пластина обеспечивает диффузию и является основным источником питательных веществ для диска. Гиалиновая концевая пластина также является последней частью диска, которая изнашивается вследствие дегенерации диска.
- Пластины хряща, которые связывают диск с соответствующими телами позвонков.
- Каждая концевая пластина покрывает почти всю поверхность соседнего тела позвонка; только узкий ободок кости, называемый кольцевым апофизом, по периметру тела позвонка остается открытым.
- Часть тела позвонка, к которой прилежит хрящевая концевая пластина, называется концевой пластиной позвонка.
- Концевая пластина полностью покрывает пульпозное ядро, но она не покрывает периферическую часть фиброзного кольца.
- Коллагеновые волокна фиброзного кольца сливаются в концевой пластиной и сливаются с ней, в результате чего все части ядра оказываются заключены в фиброзную капсулу.
Иннервация
Только наружная треть фиброзного кольца имеет сосудистое обеспечение и иннервируется в нормальном (непатологическом) состоянии. При старении и воспалительных процессах стимулируется как рост нервов, так и рост грануляционной ткани. Кроме того, грануляционная ткань секретирует воспалительные цитокины, что еще больше повышает чувствительность к болевым ощущениям.
Васкуляризация и питание
МПД в значительной степени аваскулярен, поскольку не имеет крупных артериальных ветвей, подходящих к нему. Наружные слои фиброзного кольца снабжаются небольшими ответвлениями рядом расположенных артерий. Кровеносные сосуды вблизи соединения диска с телом позвонка, а также те, что находятся в наружном кольце, снабжают пульпозное ядро. Глюкоза, кислород и другие питательные вещества достигают аваскулярных областей путем диффузии. С этим же процессом связана эвакуация продуктов обмена.
Симптомы протрузии диска. Виды протрузий
Сама по себе протрузия протекает бессимптомно, и пока не возникает раздражение нервных волокон или корешков, ничем не проявляется. Симптомы протрузии диска зависят от ее расположения и величины. Чаще всего встречаются протрузии в поясничном и шейном отделе позвоночника, при этом шейная протрузия более опасна. Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва). Может наболюдаться ослабление силы мышц, а также мышечные боли в участках их иннервации и нарушение чувствительности. Чаще всего от сдавливания страдают седалищные нервы.
Степень и выраженность симптомов напрямую зависят от патологии, приведшей к протрузии, размеров и топики потрузии (латеральная, медианная, задняя), степени компрессии нервные корешков и спинного мозга.
Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва), может наблюдаться снижение чувствительности, слабость в мышцах, чувство жжения, боль, онемение покалывание в конечностях, скованность движений.
Симптоматика довольно индивидуальна и зависит от причины повреждения диска и локализации. Такие действия, как резкие наклоны вперед, стояние или сидение в неподвижной позе провоцируют или усиливают тягучую непрерывную боль.
Протрузия диска в шейном отделе
В шейном отделе позвоночника семь позвонков, между которыми находятся межпозвонковые диски. Шейный отдел очень мобильная структура и диски обеспечивают мобильность и эластичность движений в шее, и стабильность положения головы. При изнашивании дисков появляются протрузии, которые могут стать причиной компрессии спинного мозга или корешков. Воздействия на спинномозговые структуры и является причиной появления симптомов:
- хронические, локальные боли в шее;
- мышечная слабость в плече, руке, локте;
- онемение и покалывание в руке;
- боли с иррадиацией вдоль руки.
Протрузия в грудном отделе позвоночника
Протрузии в грудном отделе позвоночника достаточно редкое явление. Дело в том, что подвижность позвонков в грудном отделе значительно ниже, чем в шейном или поясничном, и поэтому, возможность избыточного воздействия на диски значительно меньше. Но, тем не менее, определенный объем движений все же есть, и при дегенерации дисков могут появиться протрузии. Симптоматика зависит от локализации протрузии и степени воздействия на близлежащие нервные образования. Возможны следующие симптомы:
- боли в середине спины;
- слабость мышц пресса;
- боль, онемение и / или покалывание в груди, животе;
- скованность в спине или болезненность;
- боли в межреберье.
Протрузия в поясничном отделе позвоночника
Наиболее часто протрузии возникают в поясничном отделе позвоночника. Этот отдел позвоночника страдает в чаще всего в связи с большой нагрузкой (центр тяжести тела находится в поясничном отделе) и большой амплитудой движений. В результате диски поясничного отдела более склонны к повреждению и появлению протрузий. Усугубляют ситуацию возрастные дегенеративные процессы.
Симптомы протрузии в поясничном отделе зависят от локализации и степени патологических изменений диска. Это могут быть:
- хронические боли в пояснице;
- скованность в пояснице;
- пояснично-крестцовый радикулит;
- мышечная слабость в бедрах и икроножных мышцах;
- боль, онемение или покалывание в стопах, пальцах ног;
- нарушение функции мочеиспускание (в редких, экстренных случаях).
Профилактика
Профилактические мероприятия включают:
- По возможности избегать тяжёлой работы.
- Сохранять правильную осанку.
- Придерживаться рационального питания — умеренно калорийная диета, богатая белками, витаминами и полиненасыщенными жирными кислотами.
- Умеренные занятия спортом и плавание 2 раза в неделю.
- При длительной работе сидя один раз в час делать перерывы для разминки.
- Не допускать переохлаждений.
- Ограничить ношение обуви на высоких каблуках (для женщин).
- Отказ от вредных привычек.
Вторичная профилактика заключается в предупреждении появления грыж. Она включает исключение провоцирующих факторов, выполнение упражнений и наблюдение у вертебролога.
Классификация
Направление пролабирования (выпячивания) межпозвоночного диска определяет течение патологии и ее клинические проявления. Именно оно лежит в основе классификации шейных протрузий, упрощающей выбор тактики терапии. Выпячивания дисков подразделяются следующим образом:
- вентральное, или переднее — диск смещен к позвоночнику и животу. Патология часто протекает бессимптомно, без вовлечения в деструктивный процесс спинальных структур;
- латеральное, или боковое — выпячивание находится справа или слева, сзади или спереди от позвоночного столба. Протрузией ущемляется один из спинномозговых корешков, определяя сильную выраженность симтоматики. В эту группу включено фораминальное выпячивание пульпозного ядра, направленное в сторону межпозвоночного отверстия;
- дорзальное, или заднее — пульпозное ядро пролабировано к спине. Протрузия может быть медианной (центральной), направленной к центру спинального канала. При выпячивании большого размера оно практически всегда сдавливает чувствительное нервное окончание.
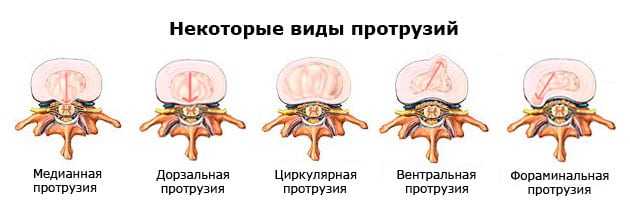
Протрузии классифицируются и по характеру смещения пульпозного ядра. Диффузное выпячивание представляет собой многочисленные образования в виде узелков. А циркулярная протрузия — это равномерное смещение пульпозного ядра во все стороны спинального канала.
Диагностика протрузии дисков
Первичная диагностика протрузии дисков проводится после осмотра пациента и общения с врачом. Нейрохирург выслушивает жалобы, проводит оценку рефлекторных функций. Эта информация помогает врачу поставить предварительный диагноз. После этого назначается проведение диагностики протрузии дисков инструментальными методами.
Для выявления патологии применяются следующие методы:
- МРТ (магнитно-резонансная томография).Это одна из основных процедур определения патологии. Метод позволяет точно найти место локализации патологии, ее размер и характеристики.
- КТ (компьютерная томография).Оценивается костные структуры позвоночного отдела и точки сдавливания нервных волокон.
- Ультразвуковое исследование позвоночника (УЗИ).С его помощью визуализируется патологическая область.
Профилактика циркулярной протрузии
Соблюдение несложных рекомендаций позволит не допустить формирования протрузии диска и на долгие годы сохранить здоровье позвоночника.
Для этого нужно выполнять следующие рекомендации:
Отказаться от ведения малоподвижного образа жизни. Регулярные физические нагрузки полезны для позвоночника. Хорошо укрепляют мышцы спины занятия в бассейне. Плавание полезно в любом возрасте. Если нет возможности посещать курсы аквааэробики, то нужно каждое утро начинать с зарядки.
Избегать перегрева и переохлаждения спины
Для этого важно одеваться по погоде, не находиться на сквозняке.
Следить за осанкой. Спина должна оставаться ровной всегда.
Оптимизация рабочего и спального места
Компьютерное кресло должно иметь спинку и широкое сиденье. Спать нужно на ровной поверхности. По возможности рекомендуется приобрести ортопедический матрас и подушку.
Правильное питание. Продукты должны обеспечивать организм витаминами и микроэлементами.
Контроль массы тела. Доказано, что люди с ожирением в большей мере склонны к болезням позвоночника.
Важно беречься от травм, не допускать чрезмерных нагрузок на организм, не поднимать тяжести. Если человек имеет наследственную предрасположенность к остеохондрозу, то ему нужно регулярно наблюдаться у доктора
Протрузия диска имеет благоприятный прогноз. Если лечение будет начато вовремя, то восстановление происходит в 90% случаев.
Боли в позвоночнике (дорсопатии)
Под дорсопатиями в медицине понимаются разнообразные боли в спине (и конечностях), вызванные дегенеративно-дистрофическими заболеваниями позвоночника.
Если пациент испытывает боль дольше 12 недель, то ее называют хронической. Причины дорсопатий уточняются по результатам МРТ позвоночника (КТ чаще всего выступает лишь вспомогательным методом). Лечением занимаются неврологи, остеопаты, альгологи или спинальные нейрохирурги.
Дегенеративно-дистрофические заболевания позвоночника зачастую приводят к компрессии нервных окончаний и корешков спинного мозга, поэтому болевой синдром может быть очень интенсивным и распространяться на другие, связанные части скелета: руки, ступни, грудную клетку и др.
Таким образом, на проблемы с позвоночником указывают не только локализованные в области спины дорсопатии, но и другие боли — с иррадиацией и невралгической симптоматикой, например:
- Симптом перемежающейся хромоты;
- «Простреливающая» боль в ноге;
- Онемение рук или ног;
- Головокружения и головные боли;
- Слабость конечностей, выраженное снижение мышечного тонуса;
- Потеря конечностями чувствительности.
Как правило боли становятся более интенсивными после физических нагрузок и проходят во время отдыха, но бывает и наоборот, когда именно в состоянии покоя пациент начинает испытывать боль.
ДДЗП шейного отдела позвоночника вызывают болевые ощущения в шее и предплечье, парезы рук, головные боли и головокружения, шум в ушах и ухудшение зрения.
ДДЗП грудного отдела позвоночника могут проявляться болевым синдромом за грудиной, который усиливается при дыхании и кашле. Боли распространяются вдоль ребер с иррадиацией в спину. Симптоматика чем-то напоминает стенокардию.
ДДЗП пояснично-крестцового отдела позвоночника сопряжены с интенсивными болями в пояснице с иррадиацией в ноги (онемение, слабость, хромота). Пациенту становится тяжело заниматься спортом, ходить, наклоняться, длительное время пребывать в статическом положении.

Осложнения при протрузии дисков
Одним из самых опасных последствий протрузии дисков является развитие грыжи. Также патология вызывает следующие осложнения:
- болевые ощущения, которые имеют острый характер;
- сужение канала в спинномозговой области, передавливание спинного мозга и корешков, что приводит к парезам и параличу;
- сдавливание кровеносных сосудов и нервов.
При наличии каких-либо симптомов протрузии позвоночника обязательно обращайтесь к услугам ортопеда-травматолога и нейрохирурга в медицинском центре МЕДИКОМ. Своевременная диагностика патологии позволяет избежать опасных последствий.
Причины появления
Причиной смещения межпозвонкового диска становятся протекающие в нем дегенеративные процессы, характерные для шейного остеохондроза. Развитие протрузии часто провоцирует малоподвижный образ жизни. Гиподинамия приводит к расстройству кровообращения, ухудшению трофики хрящевых тканей. А ослабший мышечный корсет уже не способен надежно стабилизировать шейные позвоночные сегменты.

Сочетание различных негативных факторов обуславливает выпячивание пульпозного ядра. Это происходит при наличии следующих патологий:
- кифоза, лордоза, сколиоза — врожденных или приобретенных искривлений позвоночника, ухудшающих осанку. Провоцируют неправильное распределение нагрузок на различные отделы и уменьшение расстояния между расположенными рядом телами позвонков;
- предшествующих травм позвоночника — ушибов, переломов, которые привели к расстройству трофики. В эту группу включено постоянное микротравмирование хрящей при интенсивных физических нагрузках, провоцирующее потерю эластичности соединительнотканными структурами;
- нарушений функционирования желез внутренней секреции. Эндокринные заболевания (сахарный диабет, гипотиреоз) протекают на фоне расстройства метаболизма, ухудшающего тканевое питание.
Виды фораминальной грыжи
Патологическое выпячивание чаще всего наблюдается в тех отделах позвоночника, которые наиболее подвержены статическим и динамическим нагрузкам. Поэтому фораминальная грыжа практически всегда клинически манифестирует о себе в области шеи или поясницы. Прочное сцепление грудных позвонков с ребрами, незначительные нагрузки даже во время интенсивных спортивных тренировок объясняют редкое обнаружение у пациентов грыжевого выпячивания грудных межпозвонковых дисков.
Фораминальная грыжа диска L5-S1
Такое выпячивание диска происходит на границе пятого поясничного и первого крестцового позвонков. Фораминальная грыжа данной локализации занимает первое место по числу диагностированных смещений межпозвонковых дисков. Причина — нагрузки на пояснично-крестцовый отдел даже в положении лежа. К формированию грыжи приводит особенность строения расположенных на этом участке продольных связок. В отличие от переднего наблюдается сужение заднего соединительнотканного тяжа в направлении первого крестцового позвонка. Задняя связка не так надежно фиксирует фиброзное кольцо, что и приводит к его смещению.
Фораминальная грыжа диска L4-L5
Такая форма грыжевого выпячивания выявляется при смещении пульпозного ядра диска, находящегося между 4 и 5 поясничными позвонками. Сегменты этого отдела довольно крупные, так как предназначены для выдерживания больших нагрузок на протяжении суток. Спинномозговой канал узок, поэтому для поясничной грыжи характерна выраженная неврогенная симптоматика. Ситуацию усугубляет отсутствие поддерживающих структур, которые могли бы стабилизировать диски и тела позвонков. Эту функцию выполняет только мышечный каркас. Если он ослаблен из-за малоподвижного образа жизни или нарушения трофики, то выпячивание диска происходит довольно быстро.
Фораминальная грыжа диска С6-С7
Так называется выпячивание пульпозного ядра межпозвонкового диска, локализованного между 6 и 7 шейными телами позвонков. Один из часто диагностируемых и трудно поддающихся консервативному лечению видов грыж. Помимо неврогенных клинических проявлений, есть высокая вероятность возникновения сосудистой симптоматики. Пациент жалуется на приеме у врача не только на боли в шее, но и на скачки артериального давления, нарушения координации движений. Эти специфические признаки провоцирует сдавление выпячиванием позвоночной артерии, снабжающей кислородом и питательными веществами головной мозг.
Лечение протрузии (грыжи) диска
Методика лечения протрузии делится на хирургическое и нехирургическое.
Хирургическое лечение протртузий, как правило больших размеров целесообразно проводить, когда имеются абсолютные показания к оперативному удалению протрузии (грыжи) диска. Это, как правило признаки передавливания спинного мозга на шейном и грудном уровнях или т.н. конского хвоста на поясничном. Согласно мировой статистике, хирургическое лечение протрузий и грыж используют не долее чем в 2% случаев.
Практика Центра «Меддиагностика» показывает, то справиться даже с большими грыжами можно и без хирургии. Внизу приведены МРТ пациента с очень большой протрузией (грыжей) в 12мм, которая через 4 месяца была полностью излечена без операции:
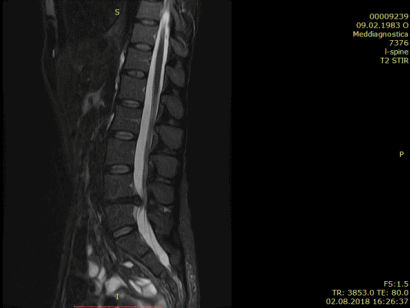
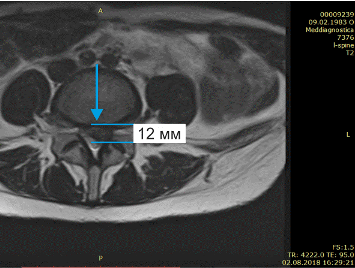


Подробнее о лечении грыжи диска без операции можно прочитать здесь (пример)
Мы, как правило, протрузии лечим нехирургическим путем.
Методы и подходы опробованы нашим Центром на протяжении последних 40 лет. История клиники
Для этого снимают воспаление в мягких тканях позвоночника, восстанавливают физиологическое перераспределение подвижности по сегментам того или иного отдела позвоночника, назначают вытяжение позвоночника при протрузии (тракционную терапию) и стабилизацию больного отдела позвоночника. Используют медикаментозную терапию для коррекции функции нервной системы. Иглотерапию для восстановления баланса мышечного тонуса и купирования болевого синдрома. Локальную противоваспалительную медикаментозную терапию (особенно если имеет место вторичный корешковый синдром или радикулит). Физитерапия используется для восстановления мягких тканей позвоночника, снятия отека, используются обезболивающие режимы при боли. Полезно применение манпуляционных методик на позвоночнике (мануальная терапия, хиропрактика, остеопатия).
Причины
Наиболее частой причиной протрузий является остеохондроз. Без лечения дегенеративные процессы в хрящевой ткани неизбежно приводят к повреждению патологии дисков. Предрасполагающими факторами также являются:
- травмы позвоночного столба;
- нарушения осанки, сколиоз;
- повышенная нагрузка на позвоночник: частый подъем тяжестей, избыточная масса тела, беременность;
- слабость мышечного корсета спины ввиду врожденных нарушений или недостатка физической активности;
- регулярные вибрационные нагрузки на позвоночный столб;
- перенесенная операция по удалению межпозвонкового диска (возрастает нагрузка на соседние участки);
- резкие движения, выходящие за рамки привычных для человека;
- инфекции позвоночника или окружающих тканей.
Классификация протрузии
Опыт отечественных и зарубежных специалистов позволяет сформировать общепринятую классификацию по расположению поражения. Так, выделяют следующие виды протрузии:
-
передняя или вентральная – определяет выпирание в направлении от позвоночника к животу, протекающее в скрытой форме, не предполагая изменение структуры тканей;
-
боковая или латеральная – выпячивание наблюдается сбоку относительно позвоночника. Выделяют 4 вида: право- левостороннюю, передне-заднелатеральную. Редко встречается 5 вид – фораминальный, предполагающий выпячивание в межпозвонковую полость;
-
задняя или дорзальная – предполагает выпирание по направлению к спине.
Каждая разновидность патологии имеет определенные проявления, в соответствии с которыми подбирается оптимальный метод лечения.
Прогноз – ваш терапевт расскажет, какие упражнения вам помогут
Радуйтесь! У вас на руках хорошие карты! Правда, предполагается, что вы всё же сами сделаете что-то для своего здоровья, а именно возьмете ответственность на себя
Крайне важно для вашего будущего без боли: избегайте чрезмерной нагрузки на позвоночник. Кроме того, занимайтесь спортом
Конечно, подойдут не все виды спорта. В качестве профилактических занятий идеально подойдут плавание, велосипед, гимнастика в воде, так как при этом минимальная нагрузка на суставы
Йога и пилатес также считаются чудодейственными средствами при проблемах с межпозвоночными дисками, осторожно попробуйте их. Ваш терапевт (да-да, такой врач тоже есть…) подскажет, подходят ли вам эти упражнения.
И еще парочка довольно простых советов: на коротких расстояниях откажитесь от автомобиля, лучше пройдитесь пешком или возьмите велосипед. Время от времени позвольте лифту уехать без вас, а вместо этого идите по лестнице. Статические сидячие позиции в офисе – это для вас настоящий яд! Возможно, ваш шеф позволит вам стоячий пульт, чтобы периодически работать то сидя, то стоя. И последнее по порядку, но не по значению: лечебная гимнастика и физиотерапия, а также специальная гимнастика для спины смогут сделать вашу жизнь более легкой и воодушевленной. Чем бы вы ни занимались, речь постоянно идет об укреплении мышц спины и фиксировании межпозвоночных дисков в их исходной естественной позиции. И тогда протрузия диска станет историей из прошлого! А если, несмотря ни на что, вас все равно мучают боли, то это повод пойти к врачу, чтобы найти индивидуальное альтернативное решение.
Когда Ваш нейрохирург рассматривает вариант проведения нуклеопластики?
Консервативное лечение протрузии межпозвоночного диска
- Физиотерапия и упражнения для укрепления мышц
- Снижение веса
- Лечение обезболивающими препаратами
Если спустя шесть недель после консервативного лечения не будет положительных результатов, ваш специалист по лечению заболеваний позвоночника рассмотрит вариант проведения нуклеопластики: грыжа может быть уменьшена при помощи сокращения размера жидкого пульпозного ядра путем применения инъекционной иглы. После подведения ее к центру диска для осуществления декомпрессии необходимо всего несколько минут. Данная игла-катетер очень тонкая и поэтому повреждение тканей минимально. Таким образом, удается избежать осложнений, связанных с открытой хирургией позвоночника. Это, по сути, и является принципом нуклеопластики.
Нуклеопластика — это малоинвазивное лечение, применяющееся только в случае, когда не поврежден внешний слой межпозвоночного диска (фиброзное кольцо) и протрузия не превышает определенного размера, то есть, когда лечение при помощи открытой хирургии (хирургическое удаление дискового материала) невозможно.
Более 200.000 пациентов со всего мира убедились в эффективности нуклеопластики: в более чем 80% случаев лечение было успешным.
Эндоскопическая нуклеопластика — это надежная для пациентов малоинвазивная процедура, дающая прекрасные результаты, не влекущая за собой послеоперационных осложнений, встречающихся при открытых операциях на позвоночнике.
Причины протрузии
Выбухание диска обусловлено дистрофическими изменениями в его структуре из-за нарушения питания тканей. Сначала уменьшается упругость и эластичность диска, он становится тоньше, уплотняется, происходит разрушение внутренних волокон в оболочке. Изменения затрагивают и пульпозное ядро – оно обезвоживается и теряет в объеме. Затем внутри оболочки образуются трещины, и ядро начинает смещаться в них под давлением позвонков. Но что провоцирует такие структурные изменения?
Выделяют несколько причин развития протрузии:
-
остеохондроз, вызванный старением;
- искривления позвоночника, особенно запущенные;
- травмы позвоночного столба;
-
избыточный вес;
- слабость мышечно-связочного аппарата из-за недостатка физической активности;
- нарушения обмена веществ вследствие заболеваний или неправильного питания;
- перенесенные тяжелые инфекции;
-
резкие или избыточные физические нагрузки.
Цены на пояса для спины
Также возможно образование протрузии вследствие врожденных патологий и генетической предрасположенности, но такие случаи диагностируются довольно редко.
Виды
Протрузии позвоночных дисков классифицируются в зависимости от направления выпячивания. Различают следующие варианты:
- медианные: область протрузии располагается в центральной части позвоночного канала; нередко сопровождается неврологическими нарушениями;
- парамедианные: выпячивание формируется справа или слева относительно позвоночного канала, нередко вызывая ущемление нервных корешков и сильные боли;
- фораминальные: образование располагается в естественных отверстиях между позвонками, где проходят нервные корешки; даже при небольшом объеме дефекта вызывают значительные неврологические нарушения и боли;
- диффузные: равномерно распределяются по всей задней стороне диска.










![Протрузия поясничного отдела позвоночника [симптомы и лечение]](http://simf-klin-bolnica.ru/wp-content/uploads/9/b/9/9b9b8ede0dfb6f728ac097552fea0fd5.png)



















