Стадии, как проявляются нарушения
Синдром позвоночной артерии при шейном остеохондрозе имеет определенные этапы развития. Их можно классифицировать по характеристике гемодинамики и типу нарушений.
Есть две основных стадии развития синдрома:
- Первая стадия или стадия функциональных нарушений состоит из жалоб на сниженное зрение, головные боли, вегетативные нарушения, плохую работу вестибулярного аппарата. Резко возникающая жгучая боль в голове имеет своё начало в районе затылка, часто пульсирует и пугает своей интенсивностью. Жалобы со стороны органа зрения носят характер фотопсии (перед глазами появляются яркие вспышки, искорки). Отдельные пациенты, напротив, отмечают потемнение в глазах и чувство рези.
- Вторая стадия или органическая стадия синдрома – более запущенный процесс, при котором в головном мозге начинают образовываться очаги ишемии. Такие проблемы, особенно если они образовались в вертебробазилярной части, вызывают тошноту, общее ухудшение самочувствия, рвоту, приступы при поворотах либо наклонах головы. Из-за нарастания симптоматики человек может даже не удержаться на ногах и упасть, что имеет свое название – дроп-атака. Когда приступ заканчивается, в ушах появляется шум, появляется опустошенность и слабость, нервная система приобретает характер лабильности.
Кроме того, клиническая картина синдрома позвоночной артерии представлена значительной группой нарушений. В основном они связаны с затылочными долями головного мозга и экстрапирамидной системой, представленной мозжечком:
- Первая отвечает за оценку и интерпретацию визуальных данных, зрительной информации.
- Вторая работает с пространственным аспектом, позволяет координировать движения, ориентироваться.
Всего выделяют три стадии патологического процесса. На каждом клиника будет своей:
- Первая стадия или компенсация. Симптомы как таковые отсутствуют вовсе или представлены минимумом неврологических расстройств. К подобным признакам относится вялая, регулярная головная боль, тошнота, невозможность пространственного ориентирования, слабость, быстрая утомляемость, снижение работоспособности, нарушения зрения. Однако в большинстве своем латентная фаза протекает вообще без симптомов, что не позволяет вовремя среагировать и обратиться к врачу.
- Второй этап — субкомпенсация. Клиническая картина достаточно четкая, чтобы заподозрить неладное. Организм уже не справляется с тем, чтобы обходными путями или с помощью усиления кровотока и повышения уровня давления справиться с проблемой. Симптоматика включает в себя частые сильные головные боли, тошнота, рвоту, эпизоды потери сознания, усталость, нарушения зрения по типу фотопсий (ярких вспышек), выпадения полей видимости и прочих. На этом этапе тотальное излечение практически невозможно, но есть все шансы перевести болезнь в ремиссию и забыть о ней на долгие годы или навсегда, при соблюдении рекомендаций специалиста.
- Третья стадия — декомпенсация. Сопровождается генерализованными тяжелыми симптомами со стороны центральной нервной системы. Учащаются эпизоды обмороков, головокружения, болей в затылочной области. Полный перечень признаков не исчерпывается названными выше моментами. Это всего лишь малая доля возможного.
Защемление шейной артерии может привести к следующим формам синдрома:
- ирритивная (когда максимальное воздействие происходит на эфферентные волокна симпатики);
- ангиоспастическая (рефлекторный спазм);
- компрессия (особенно при сдавлении артерии в нижней части шеи).
Симптомы
Основные признаки остеоартроза развиваются постепенно, усиливаясь по мере прогрессирования заболевания. Большинство больных отмечают:
- боль: связана с трением суставных поверхностей костей друг от друга, интенсивность и длительность зависит от стадии;
- хруст при движениях: является одним из первых признаков болезни, по мере прогрессирования сопровождается болью;
- тугоподвижность: по мере разрушения хряща и появления остеофитов амплитуда движения сустава сокращается вплоть до полной блокировки (анкилоз);
- деформация сустава за счет костных разрастаний;
- изменение окружающих тканей: особенно заметно при поражении конечностей и пальцев, которые выглядят заметно искривленными.
Поражение крупных суставов значительно меняет образ жизни человека, поскольку он теряет способность к самостоятельному передвижению и самообслуживанию.
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника — опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
![]()
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек — существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Стадии заболевания
Симптомы остеоартроза во многом зависят от того, на какой стадии находится заболевание и как быстро оно прогрессирует. Всего выделяют три стадии деформирующего остеоартроза.
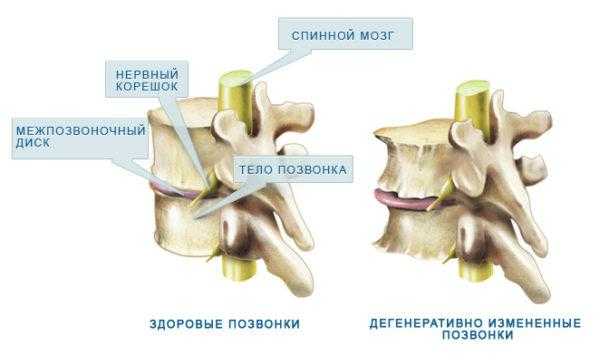
Как изменяются части позвоночника при остеоартрозе
Стадии вертебрального (позвоночного) остеоартроза
| Стадия | Какие изменения происходят в суставах? |
|---|---|
| Первая (начальная) | Симптоматика заболевания на данной стадии практически отсутствует, так как изменения касаются только биохимических свойств синовиальной жидкости. Именно из этой жидкости гиалиновые и волокнистые хрящи получают необходимую воду и минеральные вещества, поэтому первая стадия остеоартроза характеризуется началом дистрофических изменений в суставных хрящах |
| Вторая | Начинается разрушение сустава, происходит выраженная деформация костей. Большинство пациентов на данном этапе жалуются на сильные боли, которые увеличиваются после физической или двигательной нагрузки.
На рентгенограмме можно увидеть костные разрастания (остеофиты), которые травмируют не только сочленяющиеся с пораженным сегментом суставы, но и расположенные поблизости мышцы, связки и сухожилия. Ярко выражены нейротрофические изменения и нарушение рефлекторной активности паравертебральных мышц |
| Третья (тяжелая, стадия инвалидизации) | Деформация костных структур сильно выражена, центральная ось позвоночного скелета сильно изменена. Патология в данной стадии сочетается с тяжелым кифозом или патологическим лордозом (в зависимости от локализации дегенеративного процесса). Пассивные движения в суставе резко ограничены. Воспалительный процесс переходит в хроническую форму, что провоцирует сильные болевые ощущения и является фактором стойкой нетрудоспособности |
ДИСПЛАЗИИ
Дисплазии — болезни костей и хрящей, связанные с генетической патологией. Этизаболевания
проявляются в основном нарушениями роста или неправильным
формообразованием костей, что приводит к дефектам скелета. Среди них
наибольшее значение имеют остеопетроз, ахондроплазия, несовершенный
остеогенез, некоторые гиперостозы, болезнь Педжета и фиброзная
дисплазия.
Остеопетроз
Остеопетроз
(мраморная болезнь), или генерализованный остеосклероз —
наследуемое заболевание, которое встречается с частотой 1:20 000.
Дефекты формирования костей связаны с аномалией остеокластов, которые
утрачивают функцию резорбции костей. При этом остеобласты и остеоциты
функционируют нормально, в связи с чем образование самой кости и её
минерализация протекают постоянно и становится избыточными. Заболевание
характеризуется низким ростом, ломкостью костей, прогрессирующим
сужением костномозговых каналов, что приводит к снижению массы костного
мозга и проявляется нарушениями гемопоэза, анемией, падением
резистентности к инфекции. В связи с появлением экстрамедуллярного
кроветворения развиваются спленомегалия и гепатомегалия. Выявляется
рентгенологический симптом — «кость внутри кости» («эндокость»).
Болезнь может протекать в двух вариантах:
• Злокачественный остеопетроз, при котором смерть больных наступает в первом десятилетии жизни.
• Замедленный остеопетроз, при котором прогноз благоприятный и больные доживают до зрелого возраста.
Ахондроплазия
Стеноз позвоночного канала
Стеноз — патологическое сужение позвоночного канала, вызванное гиперплазией костной ткани, ростом опухоли, попаданием обломков костно-хрящевых фрагментов при травме в пространство, занимаемое корешками спинного мозга или нервными волокнами, что приводит к их компрессии. Стеноз позвоночного канала проявляется болевым синдромом с невралгической симптоматикой. Наиболее распространенной жалобой является боль в спине, которая усиливается при ходьбе и уменьшается в положении сидя (при сгибании позвоночника). Сопутствующим симптомом чаще всего бывает онемение и слабость ног, боль «простреливающего» характера. Последнее характерно для поражения пояснично-крестцового сегмента.
Методы лечения
Медикаментозная терапия
Включает в себя обезболивающие и противовоспалительные средства в виде инъекций и таблеток. Местно применяются мази и крема. Их количество подбирается в связи с выраженностью болевого синдрома. К базовым НПВП относятся:
- нимулид,
- целекоксиб,
- этерекоксиб,
- мелоксикам.
Обезболивающие средства:
- дексалгин,
- амелотекс,
- кеторол,
- ксефокам.
Мази:
- ибупрофен,
- артрафик,
- аэртал,
- нимулид.
Хондроптротекторы
Предпочтительны комбинированные препараты с сочетанием хондроитина и глюкозамина. Хондроитин восстанавливает суставную поверхность, способствуя регенерации костной ткани, глюкозамин способствует регенерации связочного аппарата. Данные препараты требуют курсового приёма не менее 3-х месяцев 2 раза в год.
Физиотерапия
Применяется лазерная методика коррекции, электрофорез и фонофорез, магнитотерапия, низкочастотные токи. Это позволяет снизить болезненность в пораженном сегменте и продлить возможность функциональной активности позвоночника.
Лечебная физкультура
Грамотно подобранная тренировочная система позволяет укрепить связочный и мышечный аппарат. Это предотвращает формирование грыжевых выпячиваний и развитие подвывихов. Также это нормализует обмен веществ в межпозвонковых дисках и улучшает местное кровообращение.
Вытяжение (тракция) позвоночного столба
Скелетная вытяжка посредством современной аппаратуры применяется вне периода обострений. Это способствует сохранению эластичности связочного аппарата и расстоянию между позвонками. Данная мера позволяет сохранять эластичность мышечного каркаса спины.
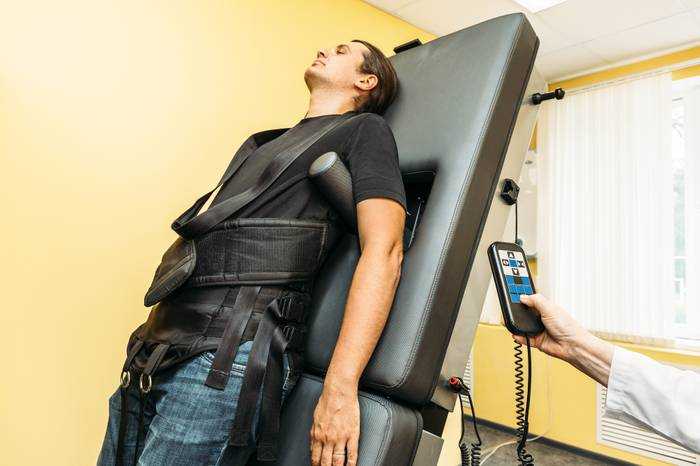 Фото: вытяжение спины при остеохондрозе
Фото: вытяжение спины при остеохондрозе
Массаж
Устраняет спазматическую активность мышц позвоночника. Это приводит к снижению болевой симптоматики, нормализует кровоснабжение и приводит к укреплению опорно-двигательного аппарата (связок и мышц).
Рефлексотерапия
Позволяет снизить очаговую болевую симптоматику посредством воздействия на определённые рефлекторные зоны.
Для достижения клинического эффекта требуется регулярное применение данных методов в комплексе.
Хирургическое лечение остеохондроза
Применяется в случае неэффективности консервативной терапии.
Предпочтительна микрохирургическая терапия при наличии межпозвонковой грыжи.
Удаление пораженного диска с заменой его на имплант. Это позволяет восстановить межпозвонковое расстояние и устранить симптоматику остеохондроза.
Как лечить остеопороз суставов
Лечение остеопороза длительное, может растянуться на несколько месяцев. Оно проводится комплексно – корректируется диета, назначаются специальные препараты и физиотерапия. Основные задачи, которые должен решить врач, – это скорректировать кальциевый обмен, устранить боль, повысить плотность костей, не допустить осложнений.
Диета
Необходимо отказаться от алкоголя, кофеина, бросить курить или значительно сократить число выкуриваемых сигарет (минимум вдвое). Обязательно нужно употреблять богатую кальцием пищу. Рекомендуемые суточные дозы кальция:
- дети до 18 лет – 1200 мг;
- женщины фертильного возраста – 800 мг;
- мужчины – 800 мг;
- женщины в период климакса – 1500 мг.
Кроме кальция, нужны фосфор (800-1000 мг в сутки), магний (от 400 до 800 мг), медь (3 мг), витамин D (400 международных единиц), витамины группы В, А, С, К, фолиевая кислота.
Питаться нужно дробно, 4 раза в день и небольшими или средними порциями
Важно есть в одно и то же время
Важно! Для лучшего усвоения кальция из пищи нужны умеренные физические нагрузки. Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ
Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем
Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ. Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем.
Таблица рекомендуемых и запрещенных продуктов
| Что необходимо есть при остеопорозе | Запрещенные продукты | |
|
Продукты, богатые кальцием |
|
|
|
Источники магния |
|
|
|
Источники фосфора |
|
|
|
Продукты, богатые медью |
|
|
|
Источники бора (способствует усвоению витамина D) |
|
|
|
Источники витамина D3 |
|
|
|
Продукты с высоким содержание витаминов А, С, К |
|
Упражнения
ЛФК дает очень хороший эффект. Укрепляется мышечный корсет, стимулируется кровообращение в суставах. Подбирать перечень упражнений должен врач строго индивидуально. Однако то, что полезно для всех, без исключения, – это плавание в бассейне.
Медикаментозная терапия
Основные лекарства, которые применяются в рамках терапии:
- Нестероидные противовоспалительные – для снятия боли. Это могут быть «Ибупрофен», «Кетонал», «Найз».
- Препараты кальция – «Кальций D3 Никомед», «Миокальцикс» и др.
- Витамин D в виде добавок – «Ультра-D» и др.
- Замедлители разрушения костей – бисфосфонаты (золедроновая кислота), кальцитонин, эстрогены (для женщин при их дефиците).
- Препараты, стимулирующие образование костной ткани – анаболики, андрогены, гормоны роста.
Физиотерапия
Комплекс физиотерапевтических мероприятий включает общий массаж, парафинотерапию, ультразвук с гидрокортизоном, магнитотерапию, лечение грязями, электрофорез с «Новокаином» (для снятия локальной боли).
Остеохондроз грудного отдела
 Такая форма остеохондроза встречается довольно редко. Это обусловлено малым объемом подвижности в грудном отделе.
Такая форма остеохондроза встречается довольно редко. Это обусловлено малым объемом подвижности в грудном отделе.
Каждый из грудных позвонков соединяется не только с позвонками (сверху и снизу), но и с ребрами (каждый позвонок соединяется с парой ребер). Это обеспечивает стабильность грудного отдела и ограничивает подвижность позвоночника.
Отверстия, через которые выходят спинномозговые нервы, меньше, чем в других отделах. Уже и канал, в котором проходит спинной мозг. Поэтому еще большее его сужение при разрастании остеофитов (костных «шипов» из позвонков) может привести к нарушению кровоснабжения спинного мозга (спинальному инсульту).
В составе грудных корешков спинномозговых нервов (их 12, как и позвонков) проходит большое количество нервов вегетативной нервной системы. Поэтому, когда ущемляются нервные волокна в грудном отделе, то кроме нарушения работы органов, к которым они идут:
- от корешка между последним шейным и первым грудным позвонком часть нервных волокон идет к глазу (зрачку, круговым мышцам глаза);
- от первых двух сегментов – к рукам;
- от второго и остальных десяти – к органам грудной полости (сердцу, легким, крупным сосудам), к органам брюшной полости (печени, желудку) и забрюшинного пространства (поджелудочной железе, почкам) (1),
Кроме того, четвертый сегмент спинного мозга, который находится на уровне 2 грудного позвонка, является критической зоной кровоснабжения этого органа. При уменьшении диаметра позвоночного канала здесь быстрее разовьется спинальный инсульт (гибель части спинного мозга), чем при ущемлении спинного мозга в других местах.
Остеохондроз редко развивается в диске между 1 и 2, а также между 2 и 3 позвонками (5). Чаще он возникает в области 6-7 грудных позвонков, где имеется максимальный изгиб позвоночника назад (кифоз).
Хондроматоз костей (болезнь Оллье)
Болезнь заключается в нарушении энхондрального окостенения. Ростковый хрящ, не застывая, продолжает расти в разных направлениях и приводит к значительным деформациям преимущественно пальцев кистей и стоп. Есть двусторонние деформации, но чаще встречаются односторонние. Дети отстают в росте, появляются варусная или вальгусная деформация конечностей, а частым клиническим признаком является классическая деформация пальцев кистей. Суставные концы фаланг пальцев бесформенные, с гладкими твердыми опухолевидными выступлениями, которые иногда резко нарушают их функцию. Рентгенологически в метаэпифизе костей видны круглые, овальные и бесформенные участки просветления.
Лечение заключается в применении ортопедических аппаратов во время роста детей для предупреждения искажений конечностей. Однако, чтобы предотвратить развитие вторичных деформаций, детей целесообразнее оперировать. Применяют закрытую дистракционную (аппаратом Илизарова) остеоклазию, остеоэпифизеолиз, корригирующую остеотомию, которые проводят через патологическую зону с дистракцией при укорочении костного сегмента.
Иногда дополнительно применяют костный матрикс, который способствует образованию полноценного костного регенерата в короткий срок. После окончания роста удовлетворительные функциональные и косметические результаты на кистях дают экзкохлеация и резекция пораженных фаланг пальцев с замещением дефектов костной пластикой, а также корректирующие остеотомии длинных костей с применением аппаратной дистракции по Илизарову, когда есть укорочение и искривление сегмента.
Прогноз и профилактика
Чтобы справляться со своими функциями, позвоночник должен получать необходимое питание. Для этого он должен находиться в правильном положении
Именно поэтому нам с детства говорят о важности правильной осанки. Фото: katy_81 / freepik.com
Остеохондроз – заболевание, которое сложно поддается лечению
Пациенту важно придерживаться всех рекомендаций врача. В противном случае обострения будут происходить часто, а болезнь — быстро прогрессировать
При выполнении всех рекомендаций удается приостановить дегенеративный процесс.
Профилактикой же остеохондроза заниматься нужно с детства. В первую очередь приучите ребенка правильно сидеть за рабочим столом. Следите за его осанкой — она должна быть ровной.
Правила профилактики остеохондроза
На протяжении всей жизни нужно придерживаться следующих правил:
- В положении сидя сохраняйте спину прямой. Откажитесь от слишком мягких стульев и кресел.
- При сидячей работе делайте перерывы каждый час.
- Не поднимайте тяжести, особенно рывком.
- Между бегом и быстрой ходьбой отдавайте предпочтение ходьбе. Подберите удобную обувь. Ходить или бегать лучше по грунту.
- Спите на ровной и полужесткой поверхности.
- Не ленитесь делать утреннюю гимнастику.
- Правильно питайтесь и следите за весом. При ожирении старайтесь избавиться от лишних килограммов. Это снимет нагрузку не только на позвоночник, но и на все суставы, а также сердце и печень.
- По возможности откажитесь от каблуков.
Причины появления и развития болезни
Самая распространенная причина возникновения остеопороза – нарушение кальциевого обмена на фоне каких-либо других болезней. Вторая – сбои в процессе регенерации костей, то есть в деятельности тех клеток, которые отвечают за обновление костной ткани.
Факторы, повышающие риск «приобрести» такую болезнь, можно условно поделить на две группы: зависящие от человека и независящие.
| На что мы можем повлиять? | Что влияет на нас, вне зависимости от наших стараний? |
|
|
Виды
По своей природе гигантоклеточная опухоль кости может быть:
- доброкачественной (10—15%);
- первично злокачественной (30—40%);
- доброкачественной, подвергшейся озлокачествлению (45—60%).
Доброкачественная
Доброкачественная гигантоклеточная опухоль преимущественно образуется в эпифизах длинных трубчатых костей, практически подходит к суставному хрящу и распространяется до метафиза. Наиболее частая локализация – головка малоберцовой и лучевой кости. Значительно реже она обнаруживается в позвоночнике, лопатках и других плоских костях, изредка – в стопах и кистях.
В большинстве случаев заболевание отличается медленным бессимптомным течением или со слабыми клиническими проявлениями. Первыми симптомами образования доброкачественной остеобластокластомы является боль в области поражения. С течением времени новообразование увеличивается в размерах и провоцирует все большее разрушение костной ткани, что сопровождается нарастанием болезненности. Несколько позже наблюдается развитие припухлости мягких тканей. При касании к этой зоне возникает боль. Значительно реже первым признаком опухолевого процесса становится патологический перелом.
Доброкачественные остеобластокластомы склонны к озлокачествлению при несвоевременном обнаружении и лечении.

Злокачественная гигантоклеточная опухоль
Первично злокачественная остеобластокластома является одним из вариантов саркомы остеогенного происхождения. Она отличается от остеогенной остеокластической саркомы более благоприятным исходом, менее яркой клиникой. Опухоль склонна прорастать в окружающие ткани и капсулы суставов.
Первым симптомом формирования опухоли этого типа так же становится боль. Изначально она не выражена, возникает периодически. Но, в отличие от доброкачественной, злокачественная остеобластокластома склонна быстро приводить к постоянным, изнурительным болям, в том числе по ночам. Также присутствуют неврологические расстройства, быстро нарастающие. Образованию вторично злокачественных опухолей способствует нерадикальные оперативные вмешательства и нерационально проведенная лучевая терапия.
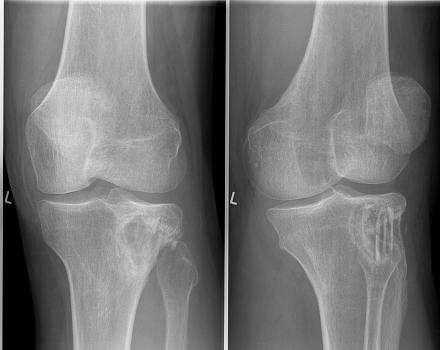
Озлокачествленная остеобластокластома
Развивается из доброкачественной опухоли этого типа в результате получения травмы или неполного удаления и склонна к трансформации в полиморфноклеточную саркому. Существует теория, что малигнизации так же способствует беременность.
Для вторично злокачественных образований типичен бурный рост, что проявляется резкой сменой слабых, ноющих болей сильными, постоянными. Как правило, больные могут достаточно точно сказать, в какой период времени произошло изменение характера симптомов.
Причины деформирующего артроза
Причин остеоартроза позвоночника может быть много. В их числе как инфекционные патологии, приводящие к воспалению суставов (нередко – экссудативному или гнойному), так и различные травмы, а также хронические заболевания позвоночника с дегенеративным патогенезом развития.
К основным причинам заболевания у пациентов различных возрастных групп относятся:
- аутоиммунные нарушения (ревматоидный артрит);
- инфекционные заболевания (клещевой энцефалит, внелегочный туберкулез, сифилис, остеомиелит, половые инфекции);
- травмы позвоночника (включая старые переломы);
- дисплазия (недоразвитие) суставов позвоночника;
- системная красная волчанка;
- патологическое снижение костной массы (остеопороз);
- нарушение метаболических и обменных процессов при сахарном диабете, подагре и других заболеваниях эндокринной системы;
- вертеброгенный нейродистрофический синдром и синдром круговой жировой атрофии при шейном периартрите и синдроме пояснично-подвздошной мышцы.

Схематичное изображение остеоартроза позвоночника
Все причины деформирующего артроза делятся на две группы: первичные этиологические факторы и вторичные.
Классификация деформирующего артроза по причине возникновения
| Разновидность | Причина |
|---|---|
| Идиопатический (самостоятельный) | Причина не выяснена (заболевание расценивается как самостоятельная патология, не ассоциированная с другими нарушениями и травмами позвоночника) |
| Вторичный (патологический) | Возникает на фоне травм, воспалительных, дистрофических и дегенеративных изменений в позвоночных суставах и сочленениях |
Состояние сустава при остеоартрозе
Факторы риска
Факторы риска деформирующего артроза позвоночника являются общими для заболеваний опорно-двигательной системы. К ним можно отнести:
- избыточную массу тела (включая резкое похудение или, наоборот, набор веса);
- дефицит некоторых минералов (в первую очередь, фосфора и кальция);
- переохлаждение (особенно у работников складов и помещений с постоянно низкими температурами, например, в холодильных и морозильных камерах);
- тяжелый физический труд;
- хронические травмы суставов позвоночника (максимальные риски определяются у людей, профессионально занимающихся единоборствами, тяжелой атлетикой и другими видами спорта с высокой вероятностью падения на спину);
- неблагоприятные экологические условия проживания (в непосредственной близости от вредных производств);
- хроническая интоксикация отравляющими веществами.
Травмы позвоночника
Переломы позвоночника могут быть следствием аварий, спортивных травм, падения с высоты, ударов и ушибов. Вторичным образом они возникают на фоне остеопороза, агрессивного роста гемангиом или других опухолей. Следует отметить, что не все переломы позвоночника видны на рентгене — из-за невысокой разрешающей способности и двумерного характера визуализации возможности этого метода в вопросах диагностики переломов и травм ограничены. «Золотым стандартом» считается КТ позвоночника — объемное посрезовое сканирование высокой точности, позволяющее получить аутентичную 3D-модель исследуемого участка тела.
Травмы позвоночника классифицируют на три группы, в зависимости от степени тяжести повреждения:
- Переломы позвонков (компрессионные клиновидные, оскольчатые) без дистракции и осевого скручивания — при этом не страдает спинной мозг и важные нейро-сосудистые компоненты.
- Переломы тел позвонков с дистракцией (разрывом) передних и/или задних отделов сегмента, имеются переломо-вывихи, возможна локальная компрессия спинного мозга.
- Переломы позвонков с дистракцией, смещением (скручиванием) позвонков, компрессией нервных волокон и частей спинного мозга.
На данный момент компьютерная томография является единственным методом диагностики, который дает исчерпывающие ответы о характере травмы костей и полную визуальную картину.

Как проводится диагностика остеопороза суставов
Если вы заметили у себя признаки такого заболевания, нужно обратиться к терапевту, травматологу или ревматологу. Врач проведет первичный осмотр и направит на обследования. Самый быстрый, комфортный и информативный метод – ультразвуковая денситометрия. Буквально за пару минут делается вывод о плотности костной ткани во всем организме.
Могут назначаться:
- рентгенография пораженных суставов в двух проекциях, которая может выявить прозрачность костей, шипы на поверхностях суставов, околосуставные переломы;
- УЗИ суставов;
- КТ;
- МРТ;
- анализы крови на кальций, гормоны щитовидной железы, эстрогены.
Если подозревается вторичный тип остеопороза, проводят дифференциальную диагностику для исключения тех болезней, которые могут быть его причиной.
Подагра
У людей старше 40 лет достаточно часто диагностируется подагра. Это хроническое заболевание, возникающее при нарушении пуринового обмена. В результате в крови увеличивается уровень мочевой кислоты – возникает гиперурикемия. Подагра поражает преимущественно мужчин старше 40 лет, ею страдает около 0,1% людей. Сегодня заболевание встречается и в более молодом возрасте.
Особенности протекания подагры у мужчин и женщин
Особенности современного течения подагры во многом связаны с тем, что заболевание все чаще развивается у лиц молодого возраста и характеризуется более тяжелым течением, что проявляется множественным поражением суставов, частыми и длительными обострениями, ранним развитием осложнений, а также частым вовлечением в процесс почек и сердечно-сосудистой системы.
У женщин пик заболевания приходится на возраст старше 60 лет. Подагра может развиваться на фоне заболеваний почек, гематологических заболеваний, псориаза, онкологических заболеваний. При острой форме подагрического артрита боли интенсивно нарастают в одном суставе, он опухает, заметно покраснение кожи.
У мужчин подагра чаще поражает суставы стопы, преимущественно большого пальца. Движение больного сустава из-за сильной боли невозможно. Боль усиливается даже при легком прикосновении. У женщин поражаются кисти. Особенностью острого подагрического артрита является возможность спонтанного и полного выздоровления. При этом до начала хронической стадии ревматического заболевания между приступами подагры могут отсутствовать какие-либо симптомы.
По прошествии времени приступы протекают тяжелее. Процесс распространяется на новые суставы верхних и нижних конечностей, а также на внутренние органы (сердечно-сосудистую систему и почки).
Стоит отметить, что благодаря своевременному диагностированию подагры на ранних стадиях и проведению правильной терапии врачам удается сохранить трудоспособность пациентов и улучшить прогнозы болезни суставов.





























